社区骨质疏松患者饮食行为及健康管理策略
毕娜 丁红 苏天娇 杨雪
1. 解放军第309医院骨科中心,北京 100091 2. 解放军第309医院外联办,北京 100091
人口老龄化使骨质疏松对我国人民生命健康的危害日益严重。在欧美国家骨质疏松已经成为仅次于心脑血管疾病的危害健康的疾病。根据全国流行病学调查估算,我国有2亿以上的人群存在低骨量问题。50岁以上人群中骨质疏松总患病率为15.7%,其中女性为30.8%,男性为8.8%[1]。骨质疏松症综合诊疗模式包括合理膳食、适当运动、补充钙剂和维生素D、药物治疗及必要的手术治疗。在正规药物治疗的基础上,通过健康指导建立健康饮食行为,是骨质疏松综合治疗的基础。由于多数骨质疏松患者不需要住院治疗,因此了解其居家饮食行为及影响因素,可以有针对性地调整健康管理策略。
1 资料与方法
1.1 研究对象
2016年5月在解放军第309医院医联体所属的8个社区随机选择160例(每社区20例)电子健康档案登记患有骨质疏松的患者。骨质疏松诊断标准:经双能X线骨密度测定正位腰椎、股骨颈及Ward三角任意一个部位所得的T值≤-2.5SD。纳入标准:以往接受过骨质疏松饮食健康教育指导;患者可以独立或辅助下购买和制作日常饮食;患者或家属具有阅读能力,了解本研究目的并自愿参加。排除标准:意识障碍、智力障碍者;体能不佳者;听力、视力障碍不适合现场问卷调查者。
1.2 方法
1.2.1调查方法:符合研究入选标准的骨质疏松患者,在所在社区卫生服务站进行集体现场调查。调查者经过统一培训,首先说明本次调查的目的是为了解骨质疏松患者饮食行为现状及相关因素,并承诺匿名调查。调查时间为10 min。
1.2.2调查项目:(1)骨质疏松患者饮食行为:参考华中科技大学魏晟的《成年人饮食行为评价量表》[2],结合骨质疏松患者饮食指导要点,选择并修订其中“食物选择、食物制作、健康饮食意识和饮食偏好”4个部分,共30项,每项分为“很不符合”“不符合”“不确定”“符合”“非常符合”。其中正向问题18项,采用1~5赋分法;反向问题11项,采用5~1赋分法,满分150分。(2)骨质疏松患者独立生活能力:采用美国Lawton和Brody制定的日常生活能力量表(activity of daily living scale,ADL)[3],由躯体生活自理量表(physical self-maintenancescale,PSMS)和工具性日常生活能力量表(instrumental activities of daily living scale,IADL)组成(见表1)。ADL共14项,其中PSMS共6项,分别为行走、吃饭、穿衣、梳头刷牙、洗澡和定时上厕所;IADL共8项,分别为使用公共车辆、做饭菜、做家务、吃药、洗衣、购物、打电话和处理自己钱物。评分为4个等级,1=自己完全可以做,2=有些困难,3=需要帮助,4=根本无法完成。单项分1分为正常,2~4分为功能下降。(3)骨质疏松患者家庭关怀度:采用美国西雅图华盛顿大学Smilkstein编制的《家庭关怀度指数问卷》(PAGAR)[3]评价骨质疏松患者个体对家庭功能满意度,包括5个问题:①当我遇到问题时,可以从家人得到满意的帮助;②我很满意家人与我讨论各种事情以及分担问题的方式;③当我希望从事新的活动或发展时,家人都能接受且给予支持;④我很满意家人对我的情绪(喜、怒、衰、乐)表示关心和爱护的方式;⑤我很满意家人与我共度时光的方式。每个问题按照0~2进行3级计分,“几乎很少”计0分,“有时这样”计1分,“经常这样”计2分。满分10分,总分7~10分表示家庭功能良好,总分4~6分表示家庭功能中度障碍,总分0~3分表示家庭功能严重障碍。(4)健康饮食知晓程度:采用自行设计的《骨质疏松饮食健康知识调查表》,共10个问题,每题采用0~1进行评分,1=正确,0=不正确,满分10分。(5)社会支持度:采用肖水源编制的《社会支持评定量表》(SSRS)[3],分别对骨质疏松患者客观支持、主观支持和支持利用度进行测评。包括与朋友关系、近一年来居住情况、与邻居关系、与同事关系、从家庭成员得到的支持和照顾程度、遇到急难情况时曾经得到的经常支持和解决实际问题的帮助的来源、遇到急难情况时曾得到的安慰和关心的来源、遇到烦恼时的倾诉方式、遇到烦恼时的求助方式以及参加团体(如党团组织、宗教组织、工会、学生会等)组织活动情况10个问题。每个问题4个选项,分别按照1~4进行计分。(6)其他项目:包括年龄、文化程度、是否与子女共同生活、患有其他慢性病种类和名称。
1.3 统计学方法
使用Excel表格建立数据库,CHISS2011统计软件进行统计学处理,采用多元回归方法,以骨质疏松患者饮食行为评价结果为因变量进行统计分析,P<0.05为差异有统计学意义。
2 结果
共发放调查问卷160份,回收有效问卷131份,有效回收率81.88%。131例骨质疏松患者平均年龄(68.22±12.31)岁,男性48例,女性83例。与子女共同生活的有55人,占41.98%;骨质疏松患者饮食行为评分为(98.80±23.74)分,PSMS评分为(9.27±3.14)分,IADL评分为(18.31±7.42)分,家庭关怀度评分为(3.96±1.72)分,社会支持度评分为(32.28±8.01)分,饮食健康教育知晓率为89.32%。同时患有一种非传染性慢性病者61人,占46.56%;两种非传染性慢性病者49人,占37.40%;3种及以上非传染性慢性病者14人,占10.69%。
2.1 骨质疏松患者饮食行为相关因素分析
采用多元回归方法,以骨质疏松患者饮食行为评价结果为因变量进行统计分析,结果见表1。模型复相关系数为0.5806,P<0.01。
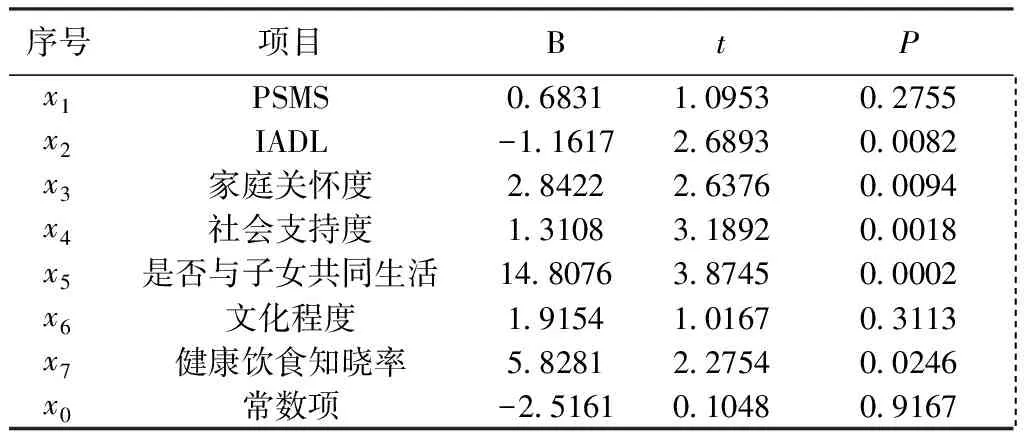
表1 骨质疏松患者饮食行为相关因素多元分析结果Table 1 Multiple regression analysis of related factors of dietary behavior in osteoporosis
2.2 社区骨质疏松患者饮食行为评分(表2)

表2 骨质疏松患者饮食行为评分Table 2 Scores of dietary behavior in
3 讨论
骨质疏松症随着老年人口的不断增加成为世界各国日益关注的公共卫生问题。骨质疏松症的影响因素很多,而膳食因素是其中一个最方便的人为可控因素。合理的膳食构成、良好的饮食习惯与方式有助于尽可能地减少骨丢失[4]。对于均衡饮食,食物购买和选择是基础。但是本调查研究结果显示,骨质疏松患者食物选择原则得分最高的是“考虑便利原则”,其次是“考虑是否新鲜”。对于“变换饭菜花样”“注意不同食物搭配”考虑较少。在食物制作过程中“经常按照健康食谱做饭”得分为(3.46±1.21)分,并不理想,很多患者还存在“经常热一些剩饭剩菜”“过了保质期的食物,只要没坏也可以吃”的现象。在饮食偏好方面,豆制品、奶制品等骨质疏松饮食处方中推荐食物的并不是本组骨质疏松患者的优先选择。在健康饮食意识方面,比较“关注健康饮食方面的信息”,但是不会“因为健康的需要选择不喜欢的食物”,并且不会“为了补充钙质选择或限制某些食物”,“吃维生素或钙片”的情况也不乐观。本研究调查结果显示,骨质疏松患者的饮食行为依从性并不乐观,影响其疾病预后和生活质量。基于美国健康管理学家劳伦斯·格林的PRECEDED-PROCEED健康管理模式[4],从倾向因素、促成因素和强化因素3个方面制定健康管理策略,提高骨质疏松患者饮食行为的依从性。
3.1 制定适合地区饮食特点、直观的骨质疏松营养处方
倾向因素指产生某种行为的动机,或是诱发某种行为的因素。由表1可见,以骨质疏松患者饮食行为为因变量,“健康饮食知晓率”偏回归系数为5.8281,P=0.0246。结果提示提高健康饮食知晓率,可以从倾向因素干预角度,改善骨质疏松患者饮食行为依从性。目前国内骨质疏松饮食指导主要以健康宣教和营养处方为主要形式。
在健康教育方面,包括营养原则,即高钙、低盐、适量蛋白质的均衡饮食,以及适宜和不适宜的食物种类。但是由于我国居民饮食习惯的地域性特点,以及语言习惯差异,食物的喜好程度、食用频度,甚至称呼均有可能不同。如海鲜类食品是推荐的高钙和富含优质蛋白食物,沿海地区居民食用较多,但本调查结果显示京西北社区居民食用较少;奶制品也是推荐的高钙食物,但由于自幼养成的饮食习惯,奶制品[5]并不为本组研究对象普遍接受,而以豆制品为主要的补钙食品(表2)。因此,通用的营养健康教育并不完全符合本组居民的饮食特点。
在营养处方方面,主要为每日各种营养素摄入量[6]。本研究调查结果显示,“经常按照健康食谱做饭”评分为(3.46±1.21)分,提示骨质疏松营养处方的利用率并不高。分析原因,目前的营养处方多为依据膳食指南的食物分类,未具体到每一日、每一餐的菜谱。以各种营养素摄入量为处方开具内容,使用过程中需要换算成食品量,过程繁琐且缺乏直观性。另外,本调查结果显示,131例调查对象中,同时患有其他非传染性慢性病者124人,占调查总人数的94.66%。由于不同的慢性病对饮食均有不同程度的要求,也影响了骨质疏松患者饮食行为的依从性。因此,需要根据本医联体社区居民的饮食种类和饮食习惯,制定可操作性的、符合不同人群口味的周或月食谱。制作直观的骨质疏松患者健康饮食指导卡片,采用减法原则,指导老年人选择适合自身健康和患病特点的食物种类,而不是目前常用的列举哪些食物适合,哪些食物不适合。医联体中心医院发挥专业指导作用,为社区提供饮食健康指导业务和技术支持,切实提高骨质疏松患者个性化的饮食知晓率。
3.2 建立符合骨质疏松患者活动能力和饮食需求的社区副食供应网络
促成因素是指促使某种行为动机或愿望得以实现的技术和资源。从饮食行为角度考虑,购买食品的场所和途径、到达场所的工具及其可利用度属于促成因素。本组调查结果显示,购买便利、食物新鲜是调查对象选择食物的主要原则,对食物价格考虑较多(见表2“食物选择”)。骨质疏松患者由于骨量减少引起骨骼微结构变化、弹性下降和骨质变脆,常伴有骨骼疼痛以及易发生骨折,因此步行、负重能力有别于同龄其他人群,不适合到距离较远的大型市场购买新鲜、价廉的主副食品。另外,本组调查对象与子女共同生活的有55人,占41.98%。多数老年人不具备驾驶私家车的能力,因此购物特点也不同于中青年人群。由表1可见,IADL(包括使用公共车辆、购物、打电话和处理自己钱物等的能力)的偏回归系数为-1.1617,P<0.01;社会支持度偏回归系数为1.3108,P<0.01。研究结果提示,有必要关注骨质疏松老年人购物能力,并采取多种措施满足健康饮食行为购物需求。医联体中心医院和社区卫生服务站定期进行骨质疏松患者运动能力和负重能力评估,指导合理使用辅助用具,提高日常生活活动能力。调查本社区居民主副食购物需求,结合骨质疏松健康饮食特点,在社区或步行能力允许范围内设置小型菜市场,主副食种类满足日常购买和健康饮食需要;在社区和周边大型超市之间建立社区购物班车,根据社区居民需求,每日定时或每周几次,满足大量购物需求。同时关注购物上楼问题,对于没有电梯的社区,可以建立志愿者服务队,为老年患者提供购物支持。对于不能独立上下楼的骨质疏松患者,可以建立社区预约购物热线电话,由社区志愿服务队提供上门服务,并可同时开展健康饮食指导。
3.3 开展以家庭养老为重点的骨质疏松社区健康指导
强化因素指激励行为维持、发展或减弱的因素。我国的养老方式主要包括居家养老、家庭养老和机构养老3种。对于社区骨质疏松患者,大多数以家庭养老为主。家庭模式和关系是骨质疏松患者健康饮食行为的强化因素。本研究结果显示,“家庭关怀度”偏回归系数为2.8422,P<0.01;“是否与子女共同生活”偏回归系数为14.8076,P<0.01。提示家人的有效参与和恰当的激励措施有利于建立健康饮食行为。
医联体卫生服务人员应了解骨质疏松患者家庭生活状况,并定期进行家庭关怀度评估,指导家庭成员合理利用正向激励技巧。例如,考虑到老年人节俭的生活特点,指导家庭成员与老年人一起计算健康饮食的购物支出和骨质疏松患病治疗护理支出,用节省经济开支的办法激励健康饮食行为。调查显示,本组调查对象中,食用剩饭剩菜或过了保质期但未变质食品的现象较明显(见表2“食物制作”)。此种行为可以采用负向激励与正向激励相结合的方法,用多媒体演示食物腐败和变质的过程,列举食用不新鲜食物引发食源性疾病的案例。结合个性化营养食谱,鼓励每餐定量制作食物。定期组织社区居民健康饮食活动,对每餐定量较好的家庭给予表扬和颁发小礼物。本组调查对象“买食物前总要做个计划”(见表2“食物制作”)的情况不太理想,因此医联体中心医院在患者就诊时提供门诊健康咨询,或提供延伸服务[7]上门指导患者和家庭成员共同制定食物购买计划,避免剩余食品,保证骨质疏松患者饮食安全、健康、均衡。

