甲状腺全切术后患者血清PTH水平变化及与PHC的关系
陈志军 陈志兴 牛志国 鲁广恩 陈建 王栋 王永航 楼国新 王佳峰 谭卓
[摘要] 目的 探討甲状腺全切术后患者血清甲状旁腺激素(Parathyroid hormone,PTH)水平变化及与低钙血症(Post thyroidectomy hypocalcemia,PHC)的关系。 方法 选取2014年1月~2016年12月在我院甲状腺外科治疗的110例患者进行回顾性分析,根据患者一侧腺叶切除及同侧中央区淋巴结清扫结束后5~10 min血清PTH水平是否<10 pg/mL分为低PTH组68例和正常PTH组42例,对比两组术后不同时间点的血清PTH、血钙水平及PHC发生率。 结果 T1、T2、T3、T4、T5时刻,两组患者的血清PTH水平、血钙离子较术前均降低(P<0.05);T3时刻,两组患者的PTH水平、血钙离子达到最低点,后逐渐升高;在T1、T2、T3、T4、T5时刻,正常PTH组的PTH水平、血钙离子高于低PTH组(P<0.05);低PTH组在手术后7 d内PHC发生率为64.71%,高于正常PTH组的26.19%,差异具有统计学意义(P<0.05);选取术后第3天的血清PTH水平与血钙离子水平进行相关分析,结果显示PTH与PHC呈显著的正相关关系(r=0.629,P<0.001)。 结论 甲状腺全切术后患者血清PTH水平会出现降低,同时与患者的血清钙离子水平降低有关系。
[关键词] 甲状腺全切;甲状旁腺激素;低钙血症;血钙
[中图分类号] R736.1 [文献标识码] A [文章编号] 1673-9701(2017)18-0005-04
Changes of serum PTH levels in the patients after thyroidectomy and its relationship with PHC
CHEN Zhijun1 CHEN Zhixing1 NIU Zhiguo1 LU Guang'en1 CHEN Jian1 WANG Dong1 WANG Yonghang1 LOU Guoxin1 WANG Jiafeng2 TAN Zhuo2
1.Department of General Surgery, Hengdian Wenrong Hospital of Dongyang City in Zhejiang Province, Dongyang 322118, China;2.Department of General Surgery, Zhejiang Cancer Hospital, Hangzhou 310000, China
[Abstract] Objective To investigate the changes of serum parathyroid hormone(PTH) levels in patients after thyroidectomy and its relationship with post thyroidectomy hypocalcemia(PHC). Methods A total of 110 patients in the Department of Thyroid Surgery in our hospital from January 2014 to December 2016 were selected and retrospectively analyzed. According to whether the serum PTH level was <10 pg/mL 5-10 minutes after the end of unilateral lobectomy and ipsilateral central lymph node dissection, the patients were divided into low PTH group of 68 patients and normal PTH group of 42 patients. The levels of serum PTH, serum calcium and PHC incidence rate were compared between the two groups at different time points after the surgery. Results The levels of serum PTH and calcium in both groups were lower than those before the surgery at T1, T2, T3, T4 and T5(P<0.05). At T3, the PTH level and calcium reached the lowest point in both groups, then gradually increased; at T1, T2, T3, T4 and T5, the PTH level and calcium level in the normal PTH group were higher than those in low PTH group (P<0.05); the incidence rate of PHC within 7 days after the surgery in the low PTH group was 64.71%, higher than that of 26.19% in the normal PTH group, and the difference was statistically significant(P<0.05); the correlation between serum PTH level and the serum calcium level on the third day after the surgery was analyzed, and the results showed a significant positive correlation between PTH and PHC(r=0.629, P<0.001). Conclusion The level of serum PTH in patients receiving thyroidectomy is decreased, and it is related to the decrease of serum calcium level.
[Key words] Thyroidectomy; Parathyroid hormone (PTH); Post thyroidectomy hypocalcemia; Serum calcium
甲状腺属于内分泌器官,是脊柱动物十分重要的腺体,通过产生甲状腺素来调节身体对其他荷尔蒙的敏感性,控制能量使用的速率,还可以调节体内钙平衡[1]。患有甲状腺疾病的患者颈部常伴有肿块或颈部粗大,通过肉眼观察和手部触摸可辨认出来,若出现怕热或怕冷、出汗、体重急剧变化、饭量突增或下降则可能是甲状腺异常所产生的,如遇上述症状,应及时就医[2,3]。按照甲状腺疾病类型的不同,可选择性选取以下方法治疗,如中药治疗、饮食治疗、手术治疗、内分泌治疗、放射性核素治疗和放射外照射治疗[4]。为探讨甲状腺全切术后患者血清甲状旁腺激素(PTH)水平变化及与低钙血症(PHC)的关系,研究选取2014年1月~2016年12月在我院甲状腺外科治疗的110例患者,根据患者一侧腺叶切除及同侧中央区淋巴结清扫结束后5~10 min血清PTH水平分为低PTH组与正常PTH组,对比两组术后不同时间点的血清PTH、血钙水平及PHC发生率,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年1月~2016年12月在我院甲状腺外科治疗的110例患者进行回顾性分析,根据患者一侧腺叶切除及同侧中央区淋巴结清扫结束后5~10 min血清PTH水平是否<10 pg/mL分为低PTH组68例和正常PTH组42例。低PTH组68例中,男10例,女58例,年龄27~76岁,平均(54.3±13.7)岁。手术原因:甲状腺乳头状癌47例,多灶性结节甲状腺肿13例,桥本氏甲状腺炎6例,甲状腺未分化癌2例。正常PTH组42例中,男6例、女36例,年龄31~78岁,平均(56.0±14.2)岁。手术原因:甲状腺乳头状癌33例,多灶性结节甲状腺肿6例,桥本氏甲状腺炎3例。两组患者的年龄、性别、手术原因比较,差异均无统计学意义(P>0.05)。本研究获得医学伦理委员会的批准。
1.2 纳入排除标准
1.2.1 纳入标准 ①患者年龄>18岁;②在本院甲乳外科行全麻下甲状腺全切手术治疗;③术前检查患者的PTH、血钙水平正常;④患者的各项资料完整。
1.2.2 排除标准 ①既往具有甲状腺、颈部手术病史;②合并严重的低钙血症、骨质疏松者;③长期使用糖皮质激素、免疫抑制剂者;④合并肝肾功能障碍、其他部位恶性肿瘤疾病。
1.3 手术方法
患者取仰卧位,行全身麻醉,在颈部胸骨上方两指处按照皮纹走向取切口,将皮瓣及颈前组织分离,沿颈白线切开后将甲状腺颈前肌间隙分离,使甲状腺显露,缓缓牵引甲状腺使其稍微移往气管方向,分离切断甲状腺悬韧带,将甲状腺下动脉结扎并切断,使用止血钳分离气管前的甲状腺峡部,并将其切断。切除甲状腺侧叶,按从上极向下极的顺序分离甲状腺背面。术中冰冻切片病理检查,确诊为分化型甲状腺癌则实施甲状腺全切或一侧腺叶加峡部切除,常规中央区淋巴结清扫,对侧颈有淋巴结转移的行治疗性Ⅱ~Ⅴ区淋巴结清扫;甲状腺手术中实施“精细化被膜操作”,尽量原位保留甲状旁腺;术中对意外切除的甲状旁腺和血供受影响的甲状旁腺,经快速病理检查确定后,进行自体移植。所有步骤完成后进行止血,然后放置引流,逐层缝合,关闭切口。
1.4 检测方法及判断标准
分别于术前(T0)、一侧腺叶切除及同侧中央区淋巴结清扫手术结束后5~10 min(T1)、对侧甲状腺叶切除后10 min(T2)、术后第1天(T3)、术后第3天(T4)、术后第7天(T5)抽血检测血清甲状旁腺激素(PTH)水平及血钙离子水平。检测方法:取患者血液进行化验检测PTH水平,取患者血液后分离出血清,采用钙测定试剂盒,将其与同样处理的钙标准进行比较计算,得出血清钙离子含量。判断标准:PTH的正常范围:(10~69)pg/mL,血清钙离子正常水平范围:(2.05~2.85)mmol/L,当血清钙离子<2.05 mmol/L时可诊断为PHC。
1.5 统计学方法
采用SPSS16.0统计学软件,计量资料以均数±标准差(x±s)进行统计描述,组间比较采用独立样本的t检验;计数资料组间比较采用χ2检验;相关性分析采用Pearson线性相关分析法;P<0.05为差异具有统计学意义。
2 结果
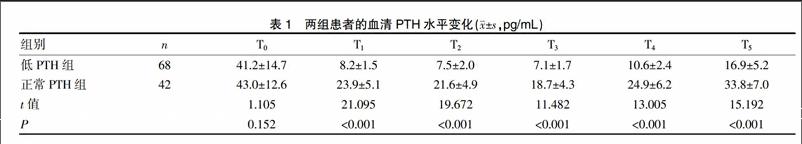
2.1 两组患者的血清PTH水平变化
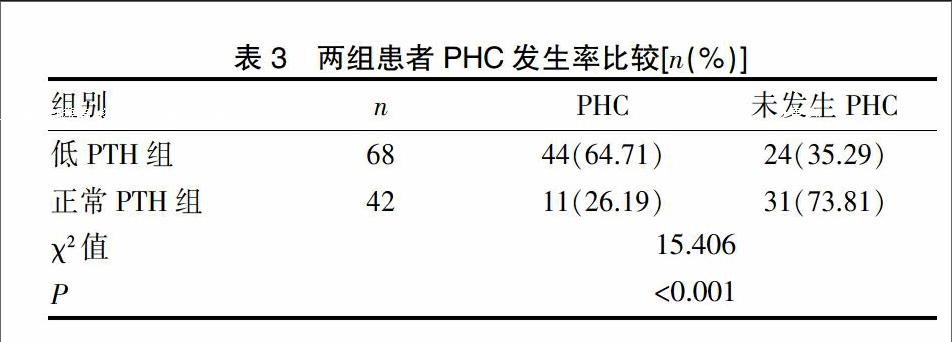
T0时刻,低PTH组和正常PTH组患者的血清PTH比较差异无统计学意义(P>0.05);T1、T2、T3、T4、T5时刻,两组患者的血清PTH水平较T0时刻均降低(P<0.05);T3时刻,两组患者的PTH水平达到最低点,后逐渐升高;在T1、T2、T3、T4、T5时刻,正常PTH组的PTH水平高于低PTH组(P<0.001);见表1。
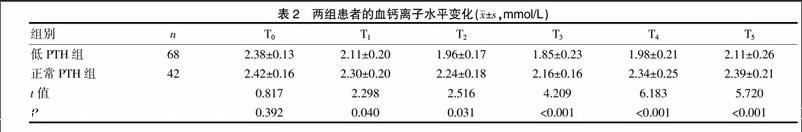
2.2两组患者的血钙离子水平变化
T0时刻,低PTH组和正常PTH组患者的血钙离子比较差异无统计学意义(P>0.05);T1、T2、T3、T4、T5時刻,两组患者的血钙离子较T0均降低(P<0.05);T3时刻,两组患者的血钙离子达到最低点,后逐渐升高;T1、T2、T3、T4、T5时刻,正常PTH组的血钙离子高于低PTH组(P<0.05);见表2。
2.3两组患者的PHC发生率比较
低PTH组在手术后7 d内PHC发生率为64.71%,高于正常PTH组的26.19%,差异具有统计学意义(P<0.001);见表3。
2.4相关性分析
选取术后第3天的血清PTH水平与血钙离子水平进行相关分析,结果显示PTH与PHC呈显著的正相关关系(r=0.629,P<0.001)。
3 讨论
甲状腺分泌的甲状腺激素具有促进生长发育、影响代谢,与生长激素起协同促进生长的作用,与肾上腺素共同调节体温的变化[5-7]。甲状腺作为机体重要器官,在各项活动中均起到至关重要的作用。甲状腺疾病的发病原因包括放射性损伤、碘摄入过量或过少、TSH长期刺激甲状腺、遗传因素和其他甲状腺疾病[8]。患者常表现为颈部粗大或颈部含有肿块以及怕热或怕冷、出汗、体重急剧变化、饭量突增或下降等[9-11]。随着现代生活习惯的改变及部分人群工作环境的特殊性,致使甲状腺疾病的发病率逐年升高[12]。治疗方式包括中药治疗、饮食治疗、手术治疗、内分泌治疗、放射性核素治疗和放射外照射治疗,依据患者不同甲状腺疾病类型进行选择治疗,中药治疗和饮食治疗只能稳定病情,并不能根治病情,内分泌治疗是用于甲状腺切除术后的辅助治疗,放射性核素治疗和放射外照射治疗治疗范围受限[13]。研究采用的甲状腺全切术是将一侧甲状腺全部切除,及时切除病灶,对患者治疗效果较好。
甲状旁腺主细胞分泌的PTH是由氨基酸构成的,具有调节血钙含量、降低血磷的生理功能,主要用于调节钙离子水平,PTH的测定对高钙血症和低钙血症的鉴别具有良好的应用价值,同时对甲状旁腺疾病的诊断及血液透析的监测都有重要意义[14]。因施行甲状腺全切术后可能会影响甲状旁腺的功能,使PTH水平下降,若术后PTH水平低于正常水平,则影响术后PTH恢复,因此两组术后PTH水平均下降,但T1、T2、T3、T4、T5时刻,正常PTH组的PTH水平高于低PTH组。因甲状旁腺与甲状腺后包膜紧密相连,与甲状腺组织的颜色相似,所占体积又小,在手术中容易产生误切或误伤,在手术过程中结扎甲状腺下动脉可能会影响其血液供应,因此,若手术切除部位过多,会使其损伤的概率增加,进而引起PTH分泌降低导致低钙血症[15]。因此本研究所得PTH与PHC呈显著的正相关关系与其他文献所得结果相符,即PTH含量的多少直接影响血钙离子的含量,伴随着T4时刻PTH含量的升高,两组血钙离子含量均增高,但因两组PTH含量不同,所以在T1、T2、T3、T4、T5时刻,正常PTH组的血钙离子高于低PTH组。因此低PTH组的PTH含量较低,直接影响了血钙离子的升高,导致低钙血症的发生率较正常PTH组高。
通过对比低PTH组和正常PTH组术后不同时间点的血清PTH、血钙水平及PHC发生率可知,低PTH组和正常PTH组患者的血清PTH、血钙离子含量均会下降,但低PTH组含量更低,且PTH低于正常水平会增加PHC的发生,影响患者血钙离子的含量,在术后应及时采取措施预防低钙血症的发生。
[参考文献]
[1] 田文,姚京. 甲状腺全切除术在甲状腺癌外科治疗中的价值及合理选择[J]. 中国实用外科杂志,2014,34(1):52-54.
[2] 张海东,龚单春,刘亚群,等. 甲状腺全切手术中甲状旁腺的保护[J]. 中华耳鼻咽喉头颈外科杂志,2014,49(11):889-892.
[3] 吴红伟,王飞,胡洪生,等. 甲状腺全切除术治疗甲状腺微小癌128例临床分析[J]. 中国普通外科杂志,2014, 23(5):609-611.
[4] Li Y,Li Y,Zhou X. Total thyroidectomy versus bilateral subtotal thyroidectomy for bilateral multinodular nontoxic goiter:A meta-analysis[J]. ORL J Otorhinolaryngol Relat Spec,2016,78(3):167-175.
[5] 李文渊. 甲状腺全切术中甲状旁腺辨识及原位保护[J]. 中国普通外科杂志,2015,24(5):753-756.
[6] 高全生,魏松锋,李治国,等. 甲状腺全切除术治疗双侧结节性甲状腺肿的临床效果[J]. 实用癌症杂志,2014,34(11):1399-1401.
[7] 周元,蒋红钢,陆伯豪,等. 甲状旁腺素测定联合预防性补钙对防治甲状腺全切除术后低钙血症的价值[J]. 中国医药导报,2014,11(33):20-24.
[8] 吴瑞正,滕奔宇,陈培升,等. 甲状腺次全切除术与甲状腺全切除术治疗结节性甲状腺肿的疗效对比分析[J].现代生物医学进展,2014,14(24):4689-4691.
[9] Wang X. Completion thyroidectomy and total thyroidectomy for differentiated thyroid cancer:Comparison and prediction of postoperative hypoparathyroidism[J]. Journal of Surgical Oncology,2016,65(5):411-419.
[10] 吴政龙,郭榆江,黄箫娜,等. 预防性补钙对甲状腺全切术后短期内甲状旁腺功能低下患者血钙、PTH 水平的影响[J]. 河北医药,2016,38(6):830-832.
[11] 严丽,李清怀,申伟,等. 甲状腺全切术对甲状旁腺功能的影响[J]. 河北医科大学学报,2016,37(10):1170-1173.
[12] Bharathi KS,Kulkarni S,Sadananda KS,et al. Takotsubo cardiomyopathy precipitated by negative pressure pulmonary oedema following total thyroidectomy[J]. Indian Journal of Anaesthesia,2016,60(3):202-205.
[13] 王荣,马江卫,贾爱华,等. 甲状腺全切除术后发生低钙血症危险因素分析[J]. 现代仪器与医疗,2016,22(3):26-28.
[14] 胡尔维,姜训圳,刘立彬,等. 全甲状腺切除术治疗甲状腺癌的临床分析[J]. 实用肿瘤杂志,2014,29(1):69-72.
[15] 王松祥,阮立为,钱霄君,等. 甲状腺良性疾病行双侧甲状腺近全切除术的临床分析[J]. 中国现代医学杂志,2015,25(3):59-61.
[16] 田文. 应重视甲状腺全切除术中并发症的预防[J]. 中華外科杂志,2015,53(3):161-163.
[17] 王丹凤,马毅,邹贤,等. 甲状旁腺原位保护技术在甲状腺全切除术中的应用[J]. 中国现代普通外科进展,2015,18(2):118-122.
[18] 胡继盛,孔瑞,杨刚,等. 甲状腺全切除术中喉返神经损伤原因分析[J]. 中华普通外科杂志,2015,30(9):683-686.
[19] 聂松. 比较甲状腺肿瘤侧叶次全切除术与全切术对喉返神经的损伤率[J]. 检验医学与临床,2017,14(3):383-385.
[20] 张华,王明华,王耕. 纳米碳悬浮液在cN0甲状腺乳头状癌单侧中央区淋巴结清扫术中的应用[J]. 现代肿瘤医学,2017,25(1):38-41.
(收稿日期:2017-03-16)

