咳嗽、咳痰,支气管黏膜颗粒状突起
孙俊生 卓宋明 古志球
·病案讨论·
咳嗽、咳痰,支气管黏膜颗粒状突起
孙俊生 卓宋明 古志球
临床病例
患者,男,31岁,以“咳嗽、咳痰、气喘8月,再发并加重15天。”主诉入院。患者于8月前无明显诱因出现咳嗽、咳黄脓痰,咳嗽剧烈时伴有气喘,未闻及“喘鸣音”,伴流涕,有时为黄脓涕,无头痛、呕吐、发热等,间断予抗炎止咳等治疗,症状时轻时重。15天前患者咳嗽、咳痰加重,伴双侧以耳垂为中心的肿胀及疼痛,当地医院痰培养示“肺炎克雷伯杆菌”,按“支气管哮喘并感染、双侧复发性化脓性腮腺炎”,先后予哌拉西林他唑巴坦、左氧氟沙星、头孢哌酮舒巴坦、阿奇霉素等无显效,今来我院求治。近期体重无明显减轻。 既往史无特殊,成年结婚,育有一子,家族中无遗传病史。
入院体检: T 36.8℃,P 124次/分,R 21次/分,Bp 124/74mmHg,SPO296%,BMI 30kg/m2,发育正常,肥胖体型, 全身皮肤及巩膜未见黄染、淤斑、淤点,浅表淋巴结未及肿大。双耳部以耳廓为中心下垂部位肿胀,质中,轻压痛,无波动感,边界不清,表面不红,张口不受影响,鼻窦无压痛,咽稍充血,腮腺管口未见明显红肿,按摩腮腺,可见粘稠灰白色脓液流出,颌下腺导管口无红肿,心肺阴性。
辅助检查:血常规:WBC 19.24×109/L,N% 73.6%,E 9.7%,PLT 410×109/L;尿常规、粪常规正常;CRP 40.7mg/L,ESR 63mm/h;肝功能:正常;肾功能正常。凝血功能正常;PCT正常;痰找抗酸杆菌2次(-);痰真菌涂片(-);血淀粉酶、尿淀粉酶正常;腮腺分泌物培养:咽喉部正常菌群生长;支气管镜肺泡灌洗液结核分枝杆菌DNA荧光定量<2500copies/mL(正常范围);血气分析正常;血脂正常;抗中性粒细胞胞浆抗体-pANCA(-);抗中性粒细胞胞浆抗体-cANCA(-);肿瘤系列:甲胎蛋白、癌胚抗原、糖类抗原125、糖类抗原153、糖类抗原724、神经原特异性烯醇化酶、非小细胞肺癌相关抗原均于正常范围。胸部CT示:气管、支气管管壁稍增厚,密度稍高(图1,2)。
副鼻窦CT+腮腺CT:双侧上颌窦、筛窦、额窦及蝶窦部分黏膜不同程度增厚,窦壁骨质未见增生、硬化及破坏征象,双侧鼻腔局部可见软组织密度影,鼻中隔向左偏曲,右侧鼻甲黏膜增厚,双侧腮腺大小大致正常,密度欠均匀,左侧腮腺周围可见少许渗出密度增高影(图3,4)。
双侧腮腺彩超:左、右侧腮腺前后径分别约2.4cm,2.6cm,形态尚规则,内回声不均匀,可见散在低回声区,CDFI检查未见明显异常彩色血流信号显示;心电图大致正常。肺功能检查:FEV1/FVC% 74%,提示轻度阻塞性通气功能障碍,支气管激发试验阴性。鼻腔镜检查:鼻黏膜苍白,双下鼻甲肿胀,鼻中隔偏曲,右鼻腔见息肉样改变,下鼻道、中鼻道见分泌物,见黏膜糜烂,鼻咽部充血,顶后壁稍隆起(图5,6)。
先后行电子支气管镜检查2次,均见气管及双侧支气管黏膜充血,肥厚,黏膜表面弥漫颗粒状突起,约3mm大小(图7,8)。气管镜黏膜活检病理提示黏膜呈慢性炎症改变,支气管黏膜刷片见较多嗜中性粒细胞变性坏死。
临床讨论
古志球(呼吸科):该患者病例特点如下:① 青年男性,慢性病程,急性加重入院;② 临床表现包括上下呼吸道症状如流脓性鼻涕,咳嗽,咳脓性痰,双侧耳垂下肿胀;查体:双侧以耳垂为中心的肿胀,有压痛,心肺阴性。③ 辅助检查提示以白细胞增高为主的感染血像;胸部CT提示气管、支气管黏膜增粗,管壁密度稍高,未见双轨征等支气管扩张征像。肺功能:通气功能正常,支气管激发试验阴性。吸入性过敏原及食入性过敏原检查:阴性,总IgE(+)。支气管镜检查:气管及双侧支气管黏膜弥漫颗粒状突起,约3mm大小,黏膜增粗肥厚,右中叶支气管开口稍狭窄,病理结果呈慢性炎症改变。4、治疗经过:入院后予阿米卡星+头孢哌酮舒巴坦抗感染治疗,特布他林+异丙托溴铵+布地奈德雾化平喘,甲基强的松龙静点,平喘抗炎7天,现咳嗽咳痰症状明显减轻。目前患者临床表现难以用呼吸道感染性疾病解释,是否要考虑呼吸道少见疾病,请大家发表意见。

s图1,2 胸部CT:气管、支气管壁不均匀增厚,管腔稍狭窄,管壁密度增高,可见斑点状钙化 图3,4 副鼻窦CT:鼻腔后部见软组织样密度影,边界欠清,相应气道变窄,双侧筛窦黏膜增厚,见软组织样密度影,相应气腔明显减少 图5,6 鼻内窥镜:双侧鼻腔黏膜糜烂,并有脓性分泌物,右鼻中隔偏曲 图7,8 支气管镜:气管黏膜内弥漫颗粒状突起
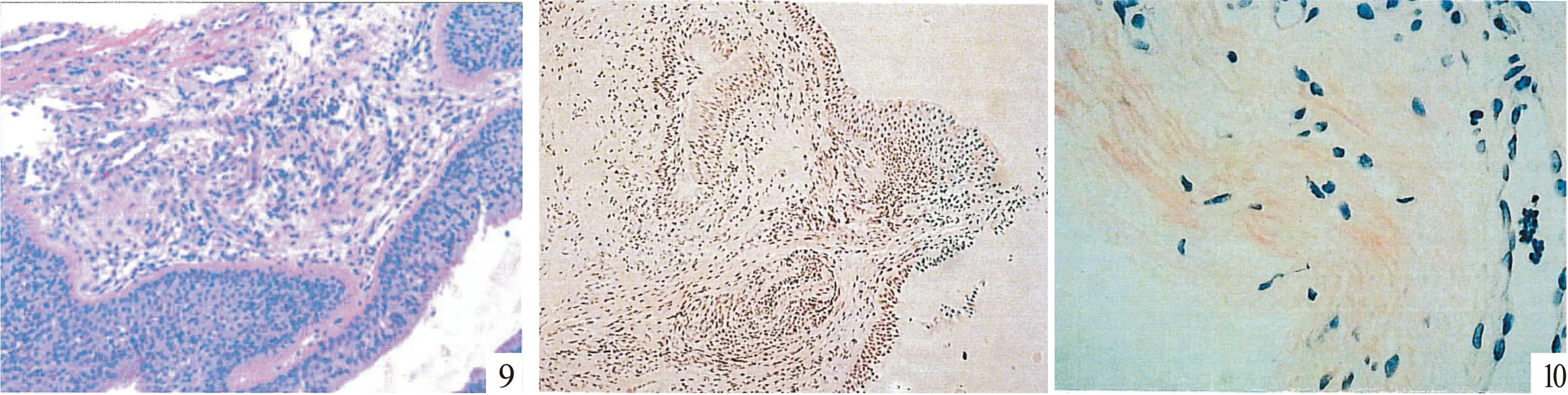
图9 黏膜活检病理:支气管黏膜镜检呈慢性炎症改变 (HE染色) 图10 支气管镜黏膜活检:刚果红染色阳性,见少许淀粉样物。
胡卫东(影像科): 胸部CT见支气管壁黏膜增粗,密度增高,局部见点状钙化灶,支气管后壁未累及,主支气管、叶段支气管黏膜管腔轻度狭窄,应注意排除如下三种疾病:① 复发性多软骨炎:气管及主支气管弥漫性管腔狭窄,边缘不规则,管壁明显增厚,可有钙化。② 气管淀粉样变:气管及主支气管弥漫性管腔狭窄,呈向心性或偏心性改变,管壁显著增厚,内缘光滑,常有斑点状、小片状钙化,当出现气管后壁钙化时,首先考虑气管淀粉样变性。③ 骨化性气管支气管病:是指气管、支气管黏膜下有多发性骨质或软骨组织结节样增生并突向管腔的良性气道病变。狭窄气管内壁不规则,钙化较前述两种疾病明显,薄层CT可以发现气管及支气管前、侧壁散发或多发分布斑点钙化状小突起,突向管腔,大多数突起直径在1-3 mm,有的结节较大,达到10 mm。病变主要发生部位:气管中、下段的前、侧壁,后壁一般不累及。但也有文献报道后壁也可见,主要发生在较严重的病例。
上述三种疾病,均有气管、支气管的狭窄,在管腔明显狭窄时,可因气道引流不畅,导致支气管扩张和阻塞性肺炎,肺门及纵隔淋巴结无明显肿大。影像学资料,尤其是HRCT可提示诊断线索,病理检查是确诊的金标准。结合临床资料,影像诊断倾向于气管支气管淀粉样变。
申严(呼吸科):① 患者虽以喘息伴咳嗽、咳痰入院,气管镜检查时喘憋明显,外周血嗜酸性粒细胞增高,但喘息是在阵发性咳嗽后出现,且肺部听诊未闻及喘鸣音,支气管激发试验阴性,不支持支气管哮喘。② 患者8月前即出现间断流脓性涕,血常规多次检查嗜酸性粒细胞百分比及绝对值计数均增高,总IgE增高,考虑过敏性鼻-鼻窦炎,鼻息肉。③ 骨化性气管支气管病不能除外,气管镜对本病具有诊断价值。本病在气管镜下具有特征性的改变,主要表现为:管壁有多发大小不等、分布不均的结节突向管腔,无蒂,结节直径1-10mm,多见于前、侧壁,但有报道有15%患者气管膜部亦发现结节存在。结节为白色或黄色,可散发或融合成片,质硬,不易钳取,很少累及声门及声门以上组织。气道黏膜可正常、充血、灰白、小血管显露或呈粉红色“钟乳石”样改变,管腔可变窄或不规则,因此气管镜下特征性改变对骨化性气管支气管病具有诊断意义。本患者结节质软,与上述描述不符,但有人提出本病是淀粉样变的晚期阶段,依据是在局限型淀粉样变中,偶尔见到骨化中心。应注意排除呼吸道淀粉样变性。
孙俊生(呼吸科):① 患者有咳嗽、咳痰以及气喘症状8月,无近亲结婚史,已育有1子,支气管镜检查黏膜病理提示慢性炎症,2次胸部CT检查仅见支气管黏膜有增粗,管壁增厚、密度稍高,但细阅片见双下肺、右中肺除有支气管黏膜增粗表现外,管腔有扩张致痰液潴留表现,不除外为支气管扩张早期表现,目前影像学不典型,需随访。② 患者有鼻塞、流脓鼻涕,治疗前,血常规示嗜酸性粒细胞占7.7%,使用激素后复查嗜酸性粒细胞正常,症状消失。但停激素后症状再发,各种抗生素治疗效果不佳,考虑为鼻窦炎,不能排除为变应性鼻窦炎。鼻窦炎与咳嗽同时出现,需排除:kartagener综合征,有鼻窦炎、右位心、支气管扩张三联征,为隐性遗传病,一般年幼时起病,性染色体疾病,此患者8月前起病,有生育,不符合,如条件允许,电镜下看黏膜纤毛有无问题进一步明确。③ 患者反复咳黄痰,以支气管哮喘为诊断收入我科,胸部CT见可疑中心性支气管扩张,血嗜酸性粒细胞增高,需注意排除有无变应性支气管肺曲霉菌病,应行曲霉皮肤试验及特异性IgE检查。④ 结节病:纤维支气管镜检查可见支气管黏膜结节样病变, 多为灰白色、乳黄色或黄色, 呈粟粒状、簇状或铺路石样分布,同时伴气管狭窄、扭曲、变形,牵拉性支气管扩张症等,影像学主要表现为肺门和(或)纵隔淋巴结肿大,肺内可有小结节或浸润病灶出现,本患者亦不支持。
卓宋明(呼吸科):本例除呼吸道临床表现外,气管支气管黏膜颗粒样改变是重要的检查所见,如下疾病在气管镜下均可见上述改变,故诊断时需考虑与气管淀粉样变、支气管结核、Wegener's 肉芽肿等少见疾病相鉴别;也要与肺多发毛细血管瘤病、复发性呼吸道乳状状瘤病、气管支气管囊性纤维性骨软骨炎等罕见疾病鉴别。
① 呼吸道淀粉样变性:因淀粉样物质沉积在气道壁致气道狭窄及分泌物排出不畅,故临床上呼吸困难、气短及感染常见,淀粉样物质导致血管壁脆性增加,故出血常见,可再次支气管镜检查,黏膜或颗粒状突起活检行刚果红染色,如染色阳性,可明确诊断。② Wegener’s 肉芽肿:临床表现为上、下呼吸道病变和肾脏病变,纤维支气管镜检查可见受累支气管黏膜充血、水肿、糜烂或溃疡,病理可显示血管周围的肉芽肿性炎症,本例患者c-ANCA阴性,无肾脏受累表现,可排除。③ 支气管结核: 慢性咳嗽及咯血是常见的临床表现,炎症支气管致支气管狭窄时,出现呼吸困难、哮鸣音,镜下早期所见以充血及水肿为主,病变局部黏膜表面见灰白色粟粒状结节,气道黏膜下组织肿胀而有不同程度的狭窄,刷片抗酸杆菌阳性率较高,本患者多次支气管黏膜刷片及肺泡灌洗液结核杆菌-DNA阴性,可排除。
其他尚需鉴别的少见疾病有:① 肺多发毛细血管瘤病:气短是大多数肺多发毛细血管瘤病的首发症状,其次常见症状是咯血,其他症状包括咳嗽、发热等。多数患者在胸部CT上可出现在大片的磨玻璃影背景下的多发小叶中心性结节状病变。肺组织病理提示:肺内毛细血管样管道的不典型增生,如血管瘤样生长,其病理生理是肺动脉高压的出现,本患者支气管镜检时病灶易出血,黏膜可见结节,目前不能排除,应进行肺动脉高压的检查以除外。② 复发性呼吸道乳状状瘤病:多发生在喉部,呈良性病变但易复发,文献中报道部分可向下呼吸道蔓延。③ 气管支气管囊性纤维性骨软骨炎[1]:是一种极为罕见的疾病,以骨化小结突入气管、支气管管腔为特征。症状包括胸闷、咳嗽、咯血、气喘,也可表现为缓慢吸收的肺炎或因上气道阻塞而需与气管肿瘤相鉴别,诊断有赖于临床医生对该病的认识,根据CT 扫描显示的气管支气管的串珠样钙化、支气管镜直视下显示的气管、主支气管腔内大量小结节样突起,诊断该病多无困难,确诊则需气管、支气管活检标本组织切片发现异位骨形成。
朱正(病理科):支气管黏膜活检标本行刚果红染色显示阳性,见少许淀粉样物,送广州金域医学检验中心复检,刚果红染色仍呈阳性,偏振光显微镜观察时呈红-绿双折射。结合患者临床表现,胸部CT表现,目前可考虑气管支气管淀粉样变性。
卓宋明(呼吸科):淀粉样变是指各种淀粉样蛋白在器官或组织细胞外异常沉积为特征的一种疾病的总称。淀粉样物首先由德国学者Sehleiden于1838年发现,1854年著名病理学家Virchow将之作碘试验或碘-硫酸试验,发现其像淀粉呈紫蓝色而命名为淀粉样物。迄今为止,已发现可引起淀粉样变性的前体蛋白多达27种,主要包括AL、AA和甲状腺素运载蛋白等。由AL引起的称为原发性淀粉样变性(AL型),可能和淋巴组织单克隆增生有关;由AA等引起的称为继发性淀粉样变性(AA型),它们大多发生于慢性炎症之后,遗传性淀粉样变性也属此型,但继发性淀粉样变较少累及肺脏。气管支气管肺淀粉样变是局部淀粉样变中的少见类型,分为气管支气管淀粉样变、肺实质结节型淀粉样变、肺间质弥漫性淀粉样变3 种类型。
原发性气管-支气管淀粉样变性是原发性气管支气管肺淀粉样变性最常见的类型,其特征性表现为淀粉样物质沉积于气管-支气管树的黏膜下层和肌层,从而引起大气道管壁弥漫性增厚、管腔不规则狭窄[2]。临床表现为呼吸困难、咳嗽和偶发咯血,还可表现为阻塞性肺炎。
冠状面CT扫描可提供早期诊断线索[3]。胸部CT表现为弥漫性气道管壁不均匀增厚伴多发壁结节形成,管腔不同程度狭窄,典型者呈“铺路石征”。气管隆突上下区域长段条状及“轨道样”钙化最具特异性,钙化可同时累及大气道的前壁、侧壁及后壁,以冠状位CT重建显示此征象最佳,冠状位CT重建能全面观察气管中下段及双侧主支气管的管壁及管腔情况,可以提供常规轴位CT容易遗漏的诊断信息。多层螺旋CT三维重建技术可多方位观察管壁、管腔情况,在大气道非肿瘤性少见病变鉴别诊断中可为临床诊断提供更多的可靠信息[4]。四维螺旋CT在明显降低呼吸运动伪影的同时,能够确切地反映出呼吸周期内气管支气管运动变化规律及位移相关信息,可以更清晰地观察管壁、管腔情况[5]。
内窥镜检查对于呼吸系统淀粉样变性的诊断和治疗均十分重要,鼻咽喉镜下表现为黏膜或声带增厚、充血及结节样改变,较大者可形成肿物凸向鼻咽喉腔;支气管镜下主要表现为气管支气管黏膜弥漫性肥厚、充血、水肿、结节及管腔狭窄,局部气道表面呈波浪样改变,典型者呈“铺路石征。
病理检查是诊断淀粉样变的金标准,组织病理学方法[6]包括HE染色、刚果红染色、免疫组织化学染色等。刚果红染色偏光镜下淀粉样物质呈苹果绿色或黄色,经高锰酸钾处理后仍然阳性的为免疫球蛋白轻链型(AL型),经高锰酸钾处理后转为阴性的为淀粉样物相关蛋白A型(AA型),同时可行免疫组织化学进行确认。呼吸道标本的获取主要通过支气管镜黏膜或结节活检,因此对临床上出现不能用其它原因解释的咳嗽、咯血, 或胸部CT见管壁增厚、管腔不规则凸起及狭窄者, 应行纤支镜检查, 予以活检明确诊断。本患者即是对支气管黏膜结节活检后行刚果红染色而确诊。激光显微切割联合质谱蛋白质组学(LMD/MS)是近年来开发用于鉴定淀粉样变类型的新方法,目前的研究已显示LMD/MS对淀粉样变分型达到了近100%的敏感性及特异性,逐渐成为分型诊断的金标准[7]。
淀粉样变治疗的关键是抑制淀粉样物质的合成和细胞外沉积,减少淀粉样蛋白前体的产生,促进其降解,有报告显示支气管狭窄患者应用秋水仙碱后,支气管狭窄缓解,患者反应良好,随访4年无症状存在,支气管镜检查无疾病进展证据[8]。虽然本患者应用糖皮质激素短期疗效尚好,但大多数病人对包括糖皮质激素、免疫抑制剂、秋水仙碱等在内的药物效果甚微。本患者应用糖皮质激素一周后停药,后症状再发,提示短时间应用糖皮质激素尚达不到控制病情的目的,具体应用疗程,尚需进一步探讨。
治疗及随访
本例患者第1次使用糖皮质激素后症状好转,纤支镜下表现及腮腺肿胀缩小,停用激素后痰量增多,腮腺较前肿大,咳嗽较前明显,经用亚胺培南、万古霉素等治疗无效。再次使用激素后症状明显减轻,痰量减少,咳嗽减轻,腮腺缩小,回当地某医科大学附属医院复诊,认为诊断明确,继续使用激素治疗,症状继续好转, 出院后3月电话随访:患者病情稳定,继续服用激素中。
目前认为淀粉样变激素反应疗效较好,部分需用环磷酰胺等药物治疗,因目前总体报道病例数少,加之患者中位数存活期仅16月,故疗程不详。
[1] 邱晨,陈升汶,孔焱,等.气管支气管囊性纤维性骨软骨炎一例[J].中华结核和呼吸杂志,2001,24(6):380.
[2] Li D,Wang L,Asmit T,et al.Diagnosis of primary tracheobronchial amyloidosis by multiplanar reconstruction of the computed tomography combined with bronchoscope[J].Zhong Nan Da Xue Xue Bao(Yi Xue Ban),2015,40(10):1076-1082.
[3] Li D,Shi Z,Wang Y,et al.Primary tracheobronchial amyloidosis: Coronal CT scan may provide clues for early diagnosis[J].J Postgrad Med,2013,59(3):223-225.
[4] 陈淮,曾庆思,陈苓,等.多层螺旋CT三维重建技术在大气道非肿瘤性少见病的临床应用[J].医学影像学杂志,2013,23(3):405-407,411.
[5] Uddin AKMN,Mansfield DR,Farmer MW,et al.Primary tracheobronchial amyloidosis associated with tracheobronchomegaly evaluated by novel four-dimensional functional CT[J].Respirol Case Rep,2015,3(4):151-154.
[6] 牟向东,熊焰,陈建,等.呼吸系统淀粉样变性11例临床分析[J].中华结核和呼吸杂志,2013,36(2):88-93.
[7] 孙维绎,李剑.淀粉样变性分型的研究进展[J].中国实验血液学杂志,2014,22(1):259-262.
[8] Morales A,Pari M,López-Lisbona R,et al.Colchicine Treatment for Tracheobronchial Amyloidosis[J]. Respiration,2016,91(3):251-255.
10.3969/j.issn.1009-6663.2017.08.045
518116 广东 深圳,深圳市龙岗中心医院呼吸内科
卓宋明,E-mail:zsm68688@163.com
2017-01-12]

