经皮胃镜胰腺感染包裹性坏死清创术围手术期护理管理策略
龚争,龚园,马久红
(1.南昌大学第一附属医院消化内镜中心,江西南昌330002;2.南昌大学第四附属医院老年医学科,江西南昌330003)
经皮胃镜胰腺感染包裹性坏死清创术围手术期护理管理策略
龚争1,龚园2,马久红1
(1.南昌大学第一附属医院消化内镜中心,江西南昌330002;2.南昌大学第四附属医院老年医学科,江西南昌330003)
目的探讨经皮胃镜胰腺感染包裹性坏死清创术的围手术期护理管理策略。方法分析22例胰腺感染包裹性坏死患者经皮胃镜下行胰腺感染包裹性坏死清创术的围手术期和术中相关护理管理策略。结果本组患者中18例患者顺利完成手术,未发生术中并发症,4例患者术中肉芽组织有少量渗血,经盐水反复冲洗及热活检钳止血后渗血停止;6例患者经1次彻底清创后CT提示坏死组织消失,感染控制,痊愈出院,13例患者经数次(2~4次)清创后CT提示坏死组织明显吸收缩小,感染控制,病情好转出院,2例患者经1次清创因败血症,感染性休克死亡;1例患者经1次清创转上级医院继续治疗。结论经内镜胰腺感染包裹性坏死清创术治疗胰腺感染包裹性坏死是一种创伤小、安全、有效且并发症低于外科清创术的治疗方法,其成功的关键与周密的术前准备、熟练的术中配合、术后精心的护理等围手术期护理管理策略是密不可分的。
内镜;胰腺感染包裹性坏死;清创术;围手术期;护理;管理策略
包裹性坏死是一种包含胰腺和(或)胰周坏死组织且具有界限清晰炎性包膜的囊实性结构,多发生于急性胰腺炎(AP)起病4周后。ANC和WON继发感染称为感染性坏死(infected necrosis)[1]。传统的外科开腹进行坏死组织清创术的创伤大,早期手术后并发症发生率达92%、死亡率仍有8%~42%。1996年,Baron等[2]首次报道内镜下经胃穿刺引流治疗胰腺坏死,随后发展为内镜下经胃或十二指肠进行胰腺坏死组织清创术,这是最早开展的经自然腔道内镜手术(NOTES),但经胃途径难以对胰体尾部脓肿进行清创治疗。近年来,随着内镜技术的不断发展,南昌大学第一附属医院自2015年1月~2016年1月采用经皮胃镜胰腺感染包裹性坏死清创术治疗胰腺感染包裹性坏死22例,通过医、护、患的密切配合及精心的围手术期护理,取得了满意的疗效,现报道如下。
1 资料与方法
1.1 临床资料本组22例患者中,男15例,女7例,年龄23~69岁,平均50岁。均为本院收治的重症急性胰腺炎患者,病程后期并发胰腺感染包裹性坏死,临床症状均有不同程度的腹痛、发热且腹部增强CT提示胰腺坏死形成包裹。
1.2 器械准备采用OlympusGIF-260J电子胃镜、二氧化碳(CO2)气体灌注系统、黄斑马导丝,28Fr-30Fr扩张管或直径1.0~1.5 cm扩张球囊、异物钳、圈套器、网篮,必要时备高频电刀与热活检钳
1.3 经内镜胰腺感染包裹性坏死清创术方法患者此前已在CT或B超定位下行腹腔穿刺置管于脓腔内,治疗可在内镜中心进行。术前取平卧位,根据患者的全身情况及耐受程度,选择利多卡因局部麻醉或气管插管全身麻醉,经腹部穿刺口或漏口拔出双套引流管,常规消毒铺无菌巾,顺窦道或漏口插入胃镜(见图1),若遇窦道或漏口狭窄进镜困难,可先进导丝,然后顺导丝插入扩张球囊或者使用28Fr-30Fr扩张管逐步扩张窦道后,进入胰腺坏死腔,用异物钳和圈套器或网篮取出坏死组织,用生理盐水反复冲洗观察有无活动性出血,最后用双氧水清洗脓腔,术后自腹部漏口插入双套引流管继续冲洗引流。在内镜视野下清除坏死组织,术中要谨慎小心操作,清除坏死组织时不要强行牵拉,动作要轻柔,以防引起大出血。如果坏死组织较多,一次清创不彻底,可3~7 d后再行胰腺感染包裹性坏死清创术。术后加强局部及全身护理。

图1 胃镜图示
2 护理管理相关策略
2.1 术前护理策略
2.1.1 术前心理状况评估及干预策略由专业从事测试工作的人员在患者术前第1天采用精神症状自评量表(SCL-90)、焦虑自评量表(SAS)和抑郁自评量表(SDS)对患者进行测评,得出结论:由于本病病情重,死亡率高,花费大,加重了患者的经济负担,加之患者对经内镜胰腺感染包裹性坏死清创术的治疗方法缺乏相应的了解,更增加了患者的心理压力。因此,该类患者较一般人群更容易出现焦虑、抑郁、恐惧、无助、自我概念紊乱、甚至绝望等负面情绪。因此,护士在术前应针对心理问题突出的患者,给予一定有效的心理干预策略,包括充分评估患者、了解患者的心理需求,耐心回答患者提出的问题,向患者介绍疾病进展过程、手术的目的、方法和疗效及注意事项,介绍腺感染包裹性坏死清创术后治愈的先例,同时嘱其家属多陪伴关心患者,使其保持乐观情绪,积极配合治疗,帮助患者树立战胜疾病的信心以缓解患者紧张焦虑,使患者主动配合,更好地完成本操作,签署手术同意书。于患者出院前1天,使用SCI,90、SAS、SDS对患者再次进行评定,结果:有效的纠正患者的心理障碍,改善其身心健康情况。见表1、表2。

表1 患者干预前SCL-90各因子分与国内常模及干预后各因子分进行比较(x±s)

表2 患者干预前SAS、SDS得分与国内常模及干预后结果比较(x±s)
2.1.2 术前准备和评估(1)协助医师完善术前各项常规检查;(2)备好经过氧乙酸灭菌处理的胃镜;(3)检查吸引器装置及二氧化碳(CO2)气体灌注系统,使之保持最佳工作状态。备好电视显像系统、一次性灭菌器械;(4)因清创术较普通内镜治疗所需时间长,本组最长时间达6 h;且有7例患者在镇静下行气管插管全身麻醉,无自主活动能力,所以本组术前常规运用Braden评估表对患者进行充分的压疮风险评估并及时上报,采取有效的预防措施,保证患者术中皮肤的安全;(5)备无菌清创器械包:无菌盒、治疗碗2个(分别内盛适量生理盐水与过氧乙酸)及数块无菌纱布;(6)备急救箱,常规行右手外周静脉穿刺置管,以便术前麻醉给药及抢救静脉通道。
2.2 术中配合和心理辅助内镜视野下清创术需用异物钳、圈套器或网篮一次又一次反复进入坏死腔取出坏死组织(见图2),所需时间较长,护士应耐心并有爱心地安慰患者,缓解其紧张情绪,指导患者深呼吸以放松腹部,以防止腹肌紧张影响清创视野。气管插管全麻患者术中应持续心电监护,密切观察生命体征,术中根据患者情况,适当补液。对于术前Braden评分低于15分的患者,术中应加强皮肤管理,定时翻身,采取相应的预防压疮用具。术中严格无菌操作,协助医师进行胰腺感染包裹性坏死清创术治疗,及时用生理盐水纱布擦拭内镜管道头端镜面,并保持吸引器管道的通畅,快速取下异物钳、圈套器或网篮上坏死物,收集于纱布上术毕供家属观看(见图3)。
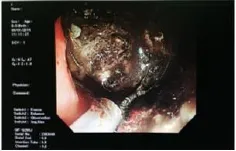
图2 内镜视野图示
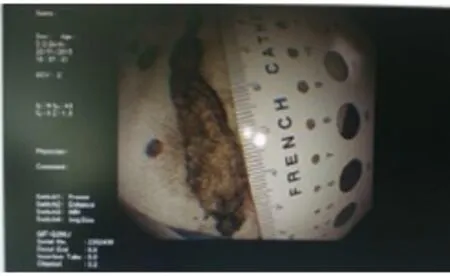
图3 异物图示
2.3 术后护理管理策略
2.3.1 一般护理患者返回病房后,应绝对卧床休息。对于疼痛可取半坐卧位,减轻腹部张力并利于引流,患者因剧痛而辗转不安时,应防止坠床。患者口渴时可含漱或湿润口唇,并做好口腔护理。保持病室内空气新鲜,严格无菌操作。给予患者持续心电监护,持续低流量吸氧。
2.3.2 局部护理术后应密切观察窦道或漏口周围皮肤情况,时刻保持局部皮肤的清洁干燥,防止感染,可用凡±林纱布覆盖或涂氧化锌软膏;若出现渗血、渗液及脓性分泌物等情况发生,应及时进行换药处理。
2.3.3 引流管护理术后自腹部窦道或漏口插入双套引流管继续冲洗引流,做好相应的腹腔双套管引流的护理:以生理盐水3 000 mL经双套管24 h持续均匀冲洗腹腔,一般20~30滴/min,根据引流液性质调节冲洗速度,增加冲洗液量;腹腔双套引流管需要经常检查固定,且每根引流管做好标记,以免灌洗液体错误,引起不良反应;持续冲洗避免空气进入,影响出水量,定时观察引流液的色、质、量,并正确记录,夜班进行总结;定时挤捏腹腔引流管,确保有效负压吸引,保持引流通畅,避免挤压、弯曲。引流管如有堵塞,考虑血块或坏死组织脱落,可用生理盐水冲洗,不通则在无菌下更换内套管定时;预防感染,每天更换引流瓶和冲洗液,更换时连接管口用安尔碘棉签消毒,严格遵循无菌操作原则。
2.3.4 饮食及营养支持胰腺感染包裹性坏死患者因感染发热,使大量血浆渗出,机体处于高分解代谢状态,代谢率可高于正常水平的20%~50%,身体消耗非常大。若术后患者无腹痛腹胀且大便通畅,便可及早进食流质饮食,同时应行部分肠外营养联合肠内营养支持,肠内营养的配比要注意血糖、脂肪、氮的比例,最好选择要素膳。严格控制营养液的输注速度和浓度,及时调整营养液配方。营养液的温度以20℃左右为宜。输注时要注意观察患者的反应,避免腹胀、腹泻、恶心、呕吐等。待病情稳定后可逐渐过渡到半流质饮食,最后到普通饮食,应选择高蛋白、高热量、低糖、低脂肪饮食;宜少食多餐,不可暴饮暴食,食物选择应多样化。
2.3.5 并发症的观察主要的并发症是坏死腔壁的血管损伤出血,感染加重,肠漏、胰漏等。定时观察引流液的色、质、量,并正确记录,夜班进行总结。引流瓶内引流液量减去冲洗量为正确引流量。若手术后引流量超过200 mL/h且引流管温暖或者8 h超过400 mL以上时,应怀疑有活动性出血存在的可能,应及时处理。但有时双套管引流不畅时往往掩盖腹腔内出血,故应同时观察神志、血压、脉搏、末梢循环、尿量和腹部体征等,进而全面分析;密切监测体温值变化,定期采血化验炎性指标(C反应蛋白、降钙素原测定),遵医嘱根据血培养及药敏结果正确使用抗生素,做好高热期的护理。
3 讨论
急性坏死性胰腺炎在急性胰腺炎患者中大约占20%[3]。其中,有10%~50%的患者会出现感染[4]。坏死性胰腺炎合并感染时,如不及时清除感染灶,病死率极高。传统方法为开腹路径,需打开后腹腔后再行坏死组织清除,效果确切但开腹手术后约43%[5]的患者需再次手术清除残余感染灶,对患者的创伤大极大。如何降低创伤是近年来倍受关注的问题,微创技术是解决这一问题的有效方式[6]。其中经内镜胰腺感染包裹性坏死清创术的运用越加广泛[7],而围手术期护理管理策略在患者病情好转的过程中同样起着至关重要的作用[8-9]。经皮胃镜胰腺坏死组织清除往往不彻底,甚至需要做多次清创处理[10],所以保证后续的持续冲洗引流的效果对于坏死物质的排出、促进坏死性胰腺炎患者的恢复意义重大。因此,患者手术回病房后除进行常规的抗感染、监测生命体征、维护脏器功能等治疗护理外,护理的重点是管道护理、腹腔冲洗引流的观察与护理。应在尽可能减少管道造成的疼痛基础上,妥善固定好双套管,防止管道脱落造成的治疗中断。护士必须全面掌握置管的方法及管路护理的相关注意事项。对患者实施规范化的护理才能有利于患者的恢复。
[1]王春友,李非.急性胰腺炎诊治指南(2014)[J].临床肝胆病杂志,2014,31(1):17-20.
[2]BaronTH,ThaggardWG,MorganDE,etal.Endoscopic Therapy for Organized Pancreatic Necrosis[J].Gastroenterology,1996,111(3):755-764.
[3]Heinrich S,Sch Fer M,Rousson V,et al.Evidence-Based TreatmentofAcutePancreatitis[J].AnnalsofSurgery,2006,243(2):154-168.
[4]Connor S,Alexakis N,Raraty MGT,et al.Early and late complications after pancreatic necrosectomy[J].Surgery,2005,137(5):499-505.
[5]FinkD,SoaresR,MatthewsJB,etal.History,Goals, and Technique of Laparoscopic Pancreatic Necrosectomy[J].JournalofGastrointestinalSurgery,2011,15 (7):1092-1097.
[6]李维勤,童智慧.微创治疗是重症急性胰腺炎治疗的又一次革命[J].中华消化杂志,2012,32(9):587-589.
[7]Cirocchi R,Trastulli S,Desiderio J,et al.Minimally InvasiveNecrosectomyVersusConventionalSurgery in the Treatment of Infected Pancreatic Necrosis:A Systematic Review and a Meta-Analysis of Comparative Studies[J].Surg Laparosc Endosc Percutan Tech,2013,23(1):8-20.
[8]赵庆华,蔡守旺,何蕾,等.经皮肾镜置管冲洗治疗急性胰腺炎并发坏死感染的护理[J].中华护理杂志,2010(12):1082-1083.
[9]任海艳,马利红,林文,等.微创治疗24例胰腺周围脓肿的观察与护理[J].中华护理杂志,2011(6):558-559.
[10]李强,蒋奎荣,卫积书,等.经皮肾镜微创技术治疗坏死感染性胰腺炎[J].南京医科大学学报(自然科学版),2013(11): 1631-1634.
Percutaneous endoscopic pancreatic infection parcel necrosis debridement perioperative nursing management strategy
Gong Zheng1,Gong Yuan2,Ma Jiu-hong1
(1.FirstAffiliated Hospital of Nanchang University Digestive Endoscopy Center,Nanchang,Jiangxi,330002,China;2.Fourth Affiliated Hospital of Nanchang University Geriatrics,Nanchang,Jiangxi,330003,China)
Objective To evaluate percutaneous endoscopic pancreatic infection mirror package necrosis debridement perioperative nursing management strategy.Methods 22 cases of pancreatic necrosis in patients infected parcel percutaneous endoscopic pancreatic infection downlink package necrosis debridement surgery and perioperative nursing related management strategies.ResultsIn this group of patients,18 patients successfully completed surgery,intraoperative complications occurred in 4 patients intraoperative bleeding a small amount of granulation tissue,repeatedly washed with brine and hot biopsy forceps after bleeding to stop bleeding;6 patients after 1 after the CT scan times debridement of necrotic tissue disappeared,infection control,were discharged,13 patients after several(2-4 times)after debridement of necrotic tissue on CT was significantly reduced absorption,infection control,her condition improved and was discharged two patients after debridement 1 due to sepsis,septic shock and death;1 patient after 1 debridement turn higher hospital for further treatment.Conclusion Endoscopic pancreatic infection parcel necrosis debridement of pancreatic necrosis infection parcel is a minimally invasive,safe and effective method of treatment and complications lower than surgical debridement,which is the key to success with careful preoperative preparation skilled operative cooperation,after careful perioperative nursing caremanagement strategies are inseparable.
Endoscopy;Pancreatic infection parcels necrosis;Debridement;Perioperative period;Nursing;Managementstrategies
10.3969/j.issn.1009-4393.2017.19.098

