术前新辅助化疗对宫颈癌组织病理学动态变化及近远期疗效观察
王从素 桂定清 张力忆 李静蓉 戚瑞虹
术前新辅助化疗对宫颈癌组织病理学动态变化及近远期疗效观察
王从素 桂定清 张力忆 李静蓉 戚瑞虹
目的 探讨术前新辅助化疗(NACT)对宫颈癌组织病理学及近远期疗效的影响。方法 将择期手术的Ⅰb期~Ⅱa2期宫颈鳞状细胞癌患者67例作为研究对象,均经临床病理确诊,根据治疗方法分为对照组(32例)和NACT组(35例)。对照组直接行手术治疗,NACT组术前给予以铂类为基础的NACT,末次化疗结束后2~3周行手术治疗。评估2组疗效,病理组织学Ⅱ+Ⅲ级为有效组,0+Ⅰ级为无效组;检测NACT有效组、无效组及对照组术前鳞状细胞癌相关抗原(SCC-Ag)、细胞角蛋白19片段抗原21-1(CYFRA21-1)水平,记录淋巴结转移率、宫旁浸润率及病理组织学变化。随访至2015年5月,记录2组复发率和死亡率。结果 NACT影像学疗效有效率71.43%(25/35),病理组织学有效率60.00%(21/35)。NACT后肿瘤细胞坏死、变形,血管组织和纤维组织增多代替肿瘤组织。NACT有效组SCC-Ag、CYFRA21-1均下降,同组治疗前后有差异,且低于NACT无效组和对照组(P<0.05);NACT无效组化疗前后和对照组上述指标无差异。NACT组和对照组宫颈深肌层浸润率、术后复发率和1年生存率比较无差异,NACT组盆腔淋巴结阳性率为11.43%,低于对照组37.50%(P<0.05);NACT有效组术后复发率为0%,低于无效组21.42%(P<0.05)。结论 术前NACT有助于降低宫颈癌肿瘤标志物水平,促使病理组织学发生改变,可为临床评估疗效提供客观资料。
宫颈癌;术前新辅助化疗;疗效;病理学动态变化
(ThePracticalJournalofCancer,2017,32:920~923)
新辅助化疗(NACT)为恶性肿瘤患者行主要治疗前先进行的短程化疗,多数学者认为,NACT可降低肿瘤分期,提高手术治疗效果[1]。李琳等[2]指出,NACT疗效对宫颈癌手术效果有一定影响。目前,临床常根据影像学、妇科检查等方式评价恶性肿瘤的化疗效果,不能完全反映化疗的真实疗效。肿瘤标志物与宫颈癌发生密切相关,对疗效也具有一定预测价值。病理评估是预测宫颈癌手术效果、疾病预后的重要指标,可指导临床制定术后治疗方案。陈晓端等[3]研究指出,病理缓解是NACT远期预后的重要预测因子。本研究分析了NACT对宫颈癌患者近远期疗效、肿瘤标志物及组织病理学的影响,探讨宫颈癌术前NACT治疗的优势,现报告如下。
1 资料与方法
1.1 临床资料
选取2012年5月至2014年5月收治的Ⅰb期~Ⅱa2期的宫颈癌患者作为研究对象,临床病理确诊为宫颈鳞状细胞癌。根据治疗方案分为对照组(32例)和NACT组(35例)。NACT组患者年龄33~58(41.63±3.73)岁;肿瘤直径2.7~6.2(4.02±0.82)cm;FIGO分期:21例Ⅰb期,14例Ⅱa期;病理分化程度:15例高分化,12例中分化,8例低分化。对照组患者,年龄34~57(41.97±4.18)岁;肿瘤直径2.9~6.0(4.08±0.80)cm;FIGO分期:20例Ⅰb期,12例Ⅱ期;病理分化程度:14例高分化,12例中分化,6例低分化。排除标准:严重心肺功能障碍;FIGO分期为Ⅱa2期以上;NACT治疗无效,或不符合NACT适应证,或NACT后无法行手术治疗;术前接受放化疗治疗;合并严重内科疾病、凝血功能障碍;功能状态评分(KPS)<60分;病例资料不完整。经医院伦理委员会通过,患者了解并自愿签署知情同意书。
1.2 方法
NACT组手术前给予以铂类为基础的联合用药方案行NACT治疗。DSA下采用Selding技术经右侧股动脉穿刺,将5F导管置入双层髂动脉内,动脉造影确定宫颈癌供血动脉,并行双侧髂内脉栓灌注化疗和子宫动脉栓塞,造影剂为明胶海绵颗粒、化疗药物、造影剂的混合物。肿瘤供血血管粗大者,可先灌注1/3化疗药物,取栓塞剂栓塞后再灌注1/3化疗药物,最后用明胶海绵栓塞主干。根据患者病情给予1~3个疗程的NACT治疗,疗程结束后2~3周接受广泛子宫切除加盆腔淋巴结清扫术,要求保留卵巢的患者保留一侧或双侧卵巢。
1.3 疗效评价标准
NACT近期疗效参照WHO[4]拟定的相关标准,完全缓解(CR):肿瘤病灶基本消失;部分缓解(PR):肿瘤体积缩小50%以上,且无新病灶;稳定(SD):肿瘤病灶缩小25%~50%,或出现新病灶。无效(PD):未达到上述标准。总有效率=(CR+PR)/总例数×100%。病理组织学疗效评价标准参照实体瘤化疗效果评定标准[4],0级:肿瘤细胞无变性或坏死;Ⅰ级:1/3肿瘤细胞变性、坏死;Ⅱ级:2/3以上肿瘤细胞变性、坏死;Ⅲ级:肿瘤细胞全部坏死、液化,或被纤维组织代替。Ⅱ+Ⅲ级为有效。0+Ⅰ级为无效。
1.4 观察指标
①分析NACT后影像学与病理组织学疗效的关系,手术后取病理标本观察组织病理学变化;②记录2组淋巴结转移率和宫旁浸润率;③NACT组治疗前后及对照组术前均空腹静脉采血3 mL,分离血液标本,-20 ℃低温下保存。采用酶联免疫吸附实验法(ELISA)测定鳞状细胞癌相关抗原(SCC-Ag)、细胞角蛋白19片段抗原21-1(CYFRA21-1);④术后门诊或电话随访至2015年5月,随访时间为12~33个月,中位时间17个月,记录2组复发率和死亡率。
1.5 统计学方法
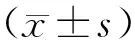
2 结果
2.1 NACT后影像学与病理组织学疗效的关系
NACT影像学有效率71.43%(25/35),病理组织学有效率为60.00%(21/35),见表1。NACT有效患者介入治疗1 h部分肿瘤细胞有坏死的早期征象;介入治疗12 h,肿瘤细胞结构发生改变,紧密结构消失;介入治疗24 h,肿瘤细胞明显坏死;疗程结束后,癌组织面积减小,并呈稀疏、孤立、消失发展,坏死细胞吸收,间质内炎性细胞增加,血管组织和纤维组织增多代替肿瘤组织,宫颈结构逐渐复原。

表1 NACT后影像学与病理组织学疗效比较/例
2.2 2组治疗前后肿瘤标志物变化比较
病理组织学有效组、无效组NACT前及对照组SCC-Ag、CYFRA21-1比较无差异(P>0.05)。NACT后有效组SCC-Ag、CYFRA21-1较治疗前显著下降(P<0.05),且显著低于NACT后无效组和对照组(P<0.05);NACT后无效组和对照组SCC-Ag、CYFRA21-1差异无统计学意义(P>0.05),见表2。
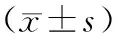
表2 2组治疗前后肿瘤标志物变化比较
注:①为与本组化疗前比较,P<0.05;②为与NACT患者有效组化疗后比较,P<0.05。
2.3 2组术后病理特征比较
2组宫颈深肌层浸润率无明显差异(P>0.05);NACT组盆腔淋巴结阳性率为11.43%,低于对照组37.50%(P<0.05)。NACT后有效组盆腔淋巴结阳性率为4.76%,与无效组21.43%比较,无统计学差异(P>0.05),宫颈深肌层浸润率28.57%低于无效组71.43%(P<0.05),见表3。

表3 2组术后病理特征比较(例,%)
注:①为与NACT组比较,P<0.05;②为与NACT有效组比较,P<0.05。
2.4 2组随访情况比较
2组术后复发率和1年生存率比较无差异(P>0.05)。NACT有效组和无效组1年生存率比较无差异(P>0.05);NACT有效组术后复发率为0,低于无效组21.42%(P<0.05),见表4。

表4 2组随访情况比较(例,%)
注:①为与NACT后有效组比较,P<0.05。
3 讨论
NACT是宫颈癌术前重要辅助治疗方法,可缩短肿瘤直径,降低淋巴结转移率,提高手术率,对改善患者预后具有积极意义。Yamaguchi等[5]将66例宫颈癌患者纳入研究,发现NACT后缓解率为75.8%,且不良反应均在患者耐受范围内。Xiong等[6]研究发现,接受化疗的盆腔淋巴结转移率和宫颈深间质侵犯率均有所降低,但2年复发、生存率、总存活率无差异(P>0.05)。Li等[7]研究发现,术前NACT敏感患者5年生存率(96%)高于单纯手术患者的86%。与直接手术患者比较,术前NACT具有以下优势:①缩短肿瘤直径,便于术中完整切除瘤体;②减少宫旁浸润和淋巴结转移,减低肿瘤分期;③杀灭微小病灶,不仅能够为年轻患者提供保留卵巢的机会,还可降低术后复发和转移率。
目前,临床尚无NACT统一的疗效评估标准。影像学是评估NACT效果的常用方式之一,操作方式简便,但仅根据肿瘤面积、最长径等变化评估疗效存在一定局限性。NACT后组织学病理检查发现肿块缩小,肿瘤细胞不同程度的坏死、变性,细胞密度也不断下降,血管组织和纤维组织增多代替肿瘤组织,与影像学相比可更为客观地评估临床疗效。本组研究中,NACT影像学疗效有效率71.43%(25/35),病理组织学有效率为60.0%(21/35),部分影像学疗效和组织病理学疗效存在差异,认为与以下原因有关:①部分宫颈癌患者存在宫颈肥大、溃疡、肿瘤内陷生长等,可能影响测量肿瘤面积的准确性;②圆形肿瘤的肿瘤最大径与肿瘤细胞间存在对数关系,但不规则肿瘤的肿瘤最大径与肿瘤细胞无对数关系;③NACT后影像学变化可能存在滞后性,导致疗效评估误差,对预后治疗造成影响。
肿瘤标志物在宫颈癌早期诊断、化疗疗效评估中具有较高应用价值。邱令法等[8]指出,宫颈癌患者化疗后肿瘤标志物明显下降。SCC-Ag、CYFRA21-1是临床常见的肿瘤标志物,其中SCC-Ag在正常宫颈鳞状上皮有表达,宫颈鳞癌组织中往往呈合成亢进状态,是子宫颈鳞癌的重要肿瘤标志物。多项研究表明,SCC-Ag水平可用于宫颈鳞癌诊断、病情监测、疗效评估中[9]。CYFRA21-1水平与乳腺癌临床分期、化疗效果密切相关,可作为评价化疗效果的重要指标。本组研究中,NACT后有效患者SCC-Ag、CYFRA21-1明显低于NACT后无效组和对照组,而NACT无效组化疗前后和对照组上述指标无变化,说明肿瘤指标物可评估化疗效果。陈传喜[10]指出NACT可降低肿瘤标志物水平,减轻肿瘤转移浸润程度。
研究报道,淋巴结转移是宫颈癌术后复发、转移的重要原因[11]。本组研究中,NACT组盆腔淋巴结阳性率为11.43%,低于对照组37.50%(P<0.05);NACT后有效组盆腔淋巴结阳性率为4.76%,与无效组21.43%比较无差异(P>0.05),宫颈深肌层浸润率28.57%,低于对照组71.43%(P<0.05),说明NACT后有效组盆腔淋巴结阳性率、宫颈深肌层浸润率低于NACT后无效或直接手术患者。赵晓南等[12]以106例Ⅰb~Ⅱb期宫颈癌患者作为研究对象,均行NACT治疗,68例治疗有效(有效组),38例治疗无效(无效组),有效组淋巴结转移率、宫颈深间质浸润率低于无效组,本组研究结果与其基本一致。本组研究中,2组术后复发率和1年生存率比较无差异(P>0.05);NACT有效组和无效组1年生存率比较无差异(P>0.05),NACT有效组术后复发率为0,低于无效组21.42%(P<0.05),说明NACT有效对宫颈癌预后有一定影响,与邢艳等[13-15]研究结果一致。
综上所述,术前NACT后肿瘤组织结构、密度明显改善,肿瘤细胞变性、坏死或液化,SCC-Ag、CYFRA21-1明显降低,可降低化疗后盆腔淋巴结阳性率,且NACT有效患者降低更明显。但本组研究病例数较少,还有待进一步扩大研究对象,进行大范围、前瞻性、多中心研究;随访时间较短,缺乏长期随访治疗;术前NACT与同步放化疗疗效及患者获益情况有待分析;对于NACT化疗无效患者如何合理制定有效方案以避免延误治疗时机,接受NACT+手术治疗患者是否可减少其他辅助治疗手段都有待分析。
[1] 杨学荣,刘晓芳.经动脉新辅助化疗在宫颈癌治疗中的疗效分析〔J〕.西部医学,2011,23(11):2178-2179.
[2] 李 琳,毛小刚,邢 辉,等.ⅠB~ⅡA期宫颈癌新辅助化疗的疗效评估〔J〕.西部医学,2014,26(5):558-560.
[3] 陈晓端,石海燕,吕卫国,等.Ⅰb2/Ⅱa期宫颈癌56例新辅助化疗后病理观察及疗效评价〔J〕.中华病理学杂志,2011,40(3):173-176.
[4] 孙 燕,周际昌.临床肿瘤内科手册〔M〕.第4 版.北京:人民卫生出版社,2004:110.
[5] Yamaguchi S,Nishimura R,Yaegashi N,et al.Phase Ⅱ st- udy of neoadjuvant chemotherapy with irinotecan hydrochloride and nedaplatin followed by radical hysterectomy for bulky stage Ⅰ b2 to Ⅱb,cervical squamous cell carcinoma:Japanese Gynecologic Oncology Group study(JGOG 1065)〔J〕.Oncol Rep,2012,28(2):487-493.
[6] Xiong Y,Liang LZ,Cao LP,et al.Clinical effects of irinotecan hydrochloride in combination with cisplatin as neoadjuvant chemotherapy in locally advanced cervical cancer〔J〕.Gynecol Oncol,2011,123(1):99-104.
[7] Li R,Lu ST,Si JG,et al.Prognostic value of responsiveness of neoadjuvant chemotherapy before surgery for patients with stage ⅠB(2)/ⅡA(2) cervical cancer〔J〕.Gynecol Oncol,2013,128(3):524-529.
[8] 邱令法,华雪尔,王素萍,等.CEA、CA19-9在宫颈癌治疗及预后中的价值〔J〕.中国妇幼保健,2012,27(15):2266-2267.
[9] 邹美燕,刘丝荪,潘吴媛,等.宫颈癌淋巴结内鳞状细胞癌抗原和细胞角蛋白的表达及临床意义〔J〕.实用医学杂志,2012,28(9):1468-1470
[10] 陈传喜.新辅助化疗对晚期乳腺癌患者血清肿瘤标志物及转移浸润相关指标的影响〔J〕.海南医学院学报,2016,22(2):172-174.
[11] 杨翠翠,刘芳芳,李 帅,等.淋巴结转移数和淋巴结转移率与乳腺癌预后关系的分析比较〔J〕.中国肿瘤临床,2012,39(10):692-697.
[12] 赵晓南,张 虹.宫颈癌新辅助化疗敏感性的影响因素研究〔J〕.现代妇产科进展,2015,24(7):498-500.
[13] 曹珍珍,唐迪红,夏 蛮,等.紫杉醇脂质体与顺铂周疗方案同步放疗治疗中晚期宫颈癌的疗效比较〔J〕.肿瘤药学,2015,5(2):116-119.
[14] 邢 艳,吴玉梅.紫杉醇联合铂类新辅助化疗治疗局部晚期宫颈癌的临床研究〔J〕.中国医药导报,2015,12(29):17-22.
[15] 杨元娟,何 凌,熊 晶,等.表皮生长因子受体在宫颈癌中的表达及其临床病理意义〔J〕.肿瘤药学,2015,5(4):267-269.
(编辑:甘 艳)
Observation of the Effect of Preoperative Neoadjuvant Chemotherapy on Histopathological Dynamic Changes and the Short-term and Long-term Efficacy of Cervical Cancer
WANGCongsu,GUIDingqing,ZHANGLiyi,etal.
CentralHospitalofDazhou,Dazhou,635000
Objective To explore the effect of preoperative neoadjuvant chemotherapy(NACT) on histopathological dynamic changes and the short-term and long-term efficacy of cervical cancer.Methods 67 patients with stage Ⅰb-Ⅱa2 cervical squamous cell carcinoma who received elective operation were selected as the study subjects,and all were confirmed by clinical pathology.The subjects were divided into the control group(32 cases) and NACT group(35 cases) according to therapeutic methods.The control group was treated by operation directly,while NACT group was treated by platinum-based NACT and 2 to 3 weeks after the end of chemotherapy,treated by operation.Efficacy of the 2 groups was evaluated.Histopathological Ⅱ+Ⅲ grade were effective group,and 0+Ⅰgrade was ineffective group;The levels of squamous cell carcinoma related antigen(SCC-Ag) and cytokeratin 19 fragment antigen 21-1(CYFRA21-1) level in NACT effective group,ineffective group and the control group were tested.The lymph node metastasis rate,parametrial infiltration rate and histopathological changes were recorded;All patients were followed up to May 2015,and the recurrence rate and mortality rate were recorded.Results Effective rate of NACT imaging was 71.43%(25/35) while of pathologic histology was 60.00%(21/35).After NACT,tumor cell necrosis and deformation,vascular tissue and fibrous tissue increase replaced tumor tissue.SCC-Ag and CYFRA21-1 in NACT effective group were decreased after chemotherapy,and they were lower than those in ineffective group and the control group after NACT(P<0.05);There was no significant difference in above indexes between the ineffective group and the control group before and after the chemotherapy.Cervical deep muscularis infiltration rate,postoperative recurrence rate and 1-year survival rate showed no significant differences between NACT group and the control group.The positive rate of pelvic lymph node in NACT group(11.43%) was lower than that the control group(37.50%)(P<0.05);The postoperative recurrence rate in NACT effective group(0%) was lower than that in ineffective group(21.42%)(P<0.05).Conclusion Preoperative NACT can reduce the levels of tumor markers of cervical cancer,and promote changes of pathologic histology,providing objective information for clinical evaluation.
Cervical cancer;Preoperative neoadjuvant chemotherapy;Efficacy;Pathologic dynamic changes
四川省卫生厅课题(编号:150055)
635000 四川省达州市中心医院
10.3969/j.issn.1001-5930.2017.06.014
R737.33
A
1001-5930(2017)06-0920-04
2016-07-22
2016-12-08)

