全面护理方式对呼吸窘迫综合征早产儿的效果分析
张桂香
(博罗县妇幼保健院 儿科 广东 惠州 516100)
全面护理方式对呼吸窘迫综合征早产儿的效果分析
张桂香
(博罗县妇幼保健院 儿科 广东 惠州 516100)
目的 探讨呼吸窘迫综合征的早产儿应用全面护理方式的效果。方法 选取博罗县妇幼保健院2013年1月至2015年1月收治的呼吸窘迫综合征早产儿40例作为研究对象,按照护理方法不同分为对照组与观察组,各20例。所有患儿均给予肺泡表面活性物质+持续正压通气常规治疗,对照组给予常规护理,观察组在常规护理的基础上给予全面护理。检测两组护理干预前后血气指标PaO2、PaCO2的变化情况,观察两组患儿干预前后紫绀、呼吸困难等临床症状的改善情况,记录两组患儿低体温、血氧含量不足、皮肤发红等呼吸机相关不良反应的发生情况。结果 干预后两组患儿的血气指标PaO2及PaCO2均明显改善,且观察组PaO2、PaCO2优于对照组(P<0.05)。干预后两组患者临床症状均明显改善,组间比较,差异无统计学意义(P>0.05);观察组不良反应发生率低于对照组,差异具有统计学意义(P<0.05)。观察组治疗有效率显著高于对照组,差异具有统计学意义(P<0.05)。结论 呼吸窘迫综合征的早产儿应用全面护理方式能有效提高护理效果,减少患儿治疗过程中呼吸机相关不良反应发生率。
呼吸窘迫综合征;早产儿;全面护理
呼吸窘迫综合征也称肺透明膜病,是一种常见的呼吸系统疾病,临床特征表现为进行性呼吸困难,早产儿由于胎龄小,肺部发育未成熟,其肺表面缺乏活性物质,增加了发生呼吸窘迫综合征的概率,具有治疗困难大及高病死率的特点[1]。临床上治疗和护理呼吸窘迫综合征患儿的方法随着医疗技术的不断进步也越来越完善[2]。本文旨在探讨呼吸窘迫综合征早产儿应用全面护理方式的效果。
1 资料与方法
1.1 一般资料 选取博罗县妇幼保健院2013年1月至2015年1月收治的呼吸窘迫综合征早产儿40例作为研究对象,所有患儿均符合呼吸窘迫综合征的临床诊断标准,且经肺部X线检查及测定羊水磷脂酰甘油(PG)确诊为呼吸窘迫综合征1~2级[3]。按照护理方法不同分为对照组与观察组,各20例。对照组中男13例,女7例,胎龄30~35周,平均胎龄(32.46±1.38)周,体质量1 200~1 962 g,平均体质量(1 316.24±25.14)g。观察组中男12例,女8例,胎龄30~35周,平均胎龄(32.41±1.34)周,体质量1 100~1 965g,平均体质量(1317.26±25.18)g。两组患儿性别、胎龄、体质量等基本资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 护理方法 所有患儿均给予肺泡表面活性物质(pulmonarysurfactant,PS)+持续正压通气(continuous positive airway pressure,CPAP)常规治疗,肺泡表面活性物质于早产儿出生后30 min~12 h内按100~200 mg/kg给药。呼吸机使用美国婴儿无创呼吸机Infant Flow,采用N-CPAP模式,给予供氧治疗。
对照组给予常规护理:①为保持患儿呼吸道通畅,及时将其呼吸道内的分泌物清除,观察记录呼吸状况,监测血氧饱和度、生命体征及胸片肺部病变。②患儿取仰卧位,吸气时将肺表面活性物质缓慢滴入气管,改变患儿左右侧卧位,帮助药液均匀进入患儿的肺叶。完成滴入后,给予复苏囊加压给氧扩散药液。③给予营养支持,维持患儿水电解质平衡,治疗过程中密切观察患儿病情进展。观察组在常规护理的基础上给予全面护理。①无菌操作:气管插管是一种有创性的操作,对于机体抵抗力差的早产儿来说极易诱发感染,因此,在操作过程需严谨遵循无菌技术操作原则,注意复苏囊的专人专用原则,加强病房消毒处理,操作前须洗手处理,避免出现交叉感染。②PS复温:使用前PS先复温,将药物在手中捏数分钟,后轻轻摇匀混悬液,使用无菌注射器吸取药液待用。③气管导管滴入PS:注射PS前应先对患儿双肺呼吸音的对称性进行评估,准确确定气管插管的位置,气管导管内放入PS并稳定推注,最后注入少量空气,患儿用药后如出现短暂的气道堵塞现象,可采用复苏囊加压给氧以改善缺氧症状。④呼吸道管理:用药后6 h内避免气道内吸引,在用药后12 h为吸痰最佳时间,保证患儿呼吸道通畅;对于痰液黏稠的患儿,可采用雾化吸入治疗的方法将痰液稀释。⑤拔管:拔管后若观察到短暂的呼吸抑制,呼吸浅而促,可轻柔按压胸廓促使患儿进行呼吸运动,应用面罩紧闭加压给氧,必要时再度插管。⑥保暖:准备开放式辐射台,预热暖箱,给予恒温保暖,尽量保持患儿正常体温,保持在36.5℃~37℃,减少早产儿因低温对体内氧气的损耗。⑦营养支持护理:为保证足够的热量供应需合理喂养,吸吮差患儿给予鼻饲喂养。无法满足需要者给予24 h均匀输注营养补液,对微量血糖进行定时监测以防止发生低血糖。⑧预防并发症:患儿使用PS后肺泡扩张,降低了肺内毛细血管阻力,增加肺血流,使全身血流得到重新分配,易引发颅内出血、肺出血等并发症出现,应对患儿的肺部体征及血氧饱和度进行密切观察,一旦发现应及时通知医生及时处理。
1.3 观察指标 ①分别检测两组患者护理干预前后血气指标PaO2及PaCO2的变化情况,并观察两组患儿干预前后紫绀、呼吸困难等临床症状的改善情况,记录两组患儿体温、血氧含量不足、皮肤发红等呼吸机相关不良反应的情况。②护理效果判定标准:显效为血气指标恢复正常,临床症状得到明显改善。有效为血气指标及临床症状均有所好转。无效为血气指标无变化,临床症状没有改善,甚至恶化。总有效率=(显效+ 有效)/总例数×100%。

2 结果
2.1 护理干预前后血气指标变化 干预后两组患儿的血气指标PaO2及PaCO2均明显改善,且观察组PaO2、PaCO2优于对照组(P<0.05)。见表1。
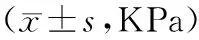
表1 两组患儿护理干预前后血气指标变化比较
2.2 护理干预前后临床症状改善情况及不良反应发生率 干预后两组患儿临床症状均明显改善,组间比较,差异无统计学意义(P>0.05);观察组不良反应发生率低于对照组,差异具有统计学意义(P<0.05)。见表2。

表2 两组患儿护理干预前后临床症状改善及不良反应发生率情况比较(%)
2.3 治疗有效率 观察组治疗有效率显著高于对照组,差异具有统计学意义(P<0.05)。见表3。
3 讨论
早产儿由于缺氧或血液内含有毒性物质及肺部发育不全等因素而损伤肺泡,减弱肺表面物质活性,导致其成分出现异常,减少含量,从而扩大了肺泡表面张力,减小肺泡半径,导致患儿的肺通气与换气功能出现异常,从而引起紫绀、进行性呼吸困难等临床症状[4]。

表3 两组患儿治疗有效率比较(n,%)
本研究结果显示,干预后两组患儿的血气指标PaO2及PaCO2均明显改善,且观察组PaO2、PaCO2优于对照组(P<0.05)。干预后两组患儿临床症状均明显改善,组间比较,差异无统计学意义(P>0.05);观察组不良反应发生率低于对照组,差异具有统计学意义(P<0.05)。观察组治疗有效率显著高于对照组,差异具有统计学意义(P<0.05)。PS能够使肺泡张力得到有效降低,使患儿呼吸时肺泡保持张开度,避免肺泡萎陷,从而使肺泡氧弥散面积增加,使气体交换得到改善,改善其呼吸困难的临床症状[5]。使用前PS先复温,拔管后观察护理以及患儿用药后出现短暂的气道堵塞现象时采用复苏囊加压给氧等均能有效帮助改善患者症状。保暖护理可减少早产儿因低温对体内氧气的损耗,因机体的气温下降而导致组织缺氧,引起无氧代谢,增加酸中毒发生率,且低温会影响肺泡表面活性物质的产生,加重患儿的临床症状,再加上新生儿本身的体温调节功能仍不健全,因此在治疗过程中对患儿做好保暖护理具有重要意义[6]。气管插管是一种刺激性操作,会使气管大量分泌痰液而引起道气堵塞,因此需进行呼吸道管理,保证气体正常交换[7]。此外,由于气管插管是一种有创性的操作且新生儿的抵抗力差,极易诱发交叉感染,因此,应注意在全程护理过程中遵循无菌技术操作原则,避免并发感染[8]。
综上所述,呼吸窘迫综合征的早产儿应用全面护理方式能有效提高护理效果,减少患儿治疗过程中呼吸机相关不良反应发生率。
[1] 崔蕴璞,童笑梅,汤亚南,等.应用同步鼻塞间歇正压通气进行序贯治疗早产儿呼吸窘迫综合征的疗效[J].中华实用儿科临床杂志,2013,28(6):417-419.
[2] 杨一民.气管插管-肺表面活性物质-拔管后经鼻持续正压通气模式治疗新生儿呼吸窘迫综合征的临床疗效研究[J].中国全科医学,2013,16(10):1134-1136.
[3] 邱文波.小儿CPAP呼吸机配合药物治疗新生儿呼吸窘迫综合征60例临床观察及护理[J].生物医学工程学进展,2013,34(2):117-119.
[4] 关霖静.流量CPAP呼吸机在新生儿肺透明膜病治疗中的应用[J].医学新知,2012,18(2):325-326.
[5] 付蓉,黄成凤.肺泡表面活性物质防治早产儿呼吸窘迫综合征的护理[J].儿科药学杂志,2010,16(5):63-64.
[6] 陈燕鸿.护理干预在早产儿呼吸窘迫综合征持续气道正压吸氧治疗中的临床价值[J].中国现代药物应用,2015,9(18):247-248.
[7] 李朝友.肺泡表面活性物质对预防新生儿肺透明膜病的临床体会[J].中国医药导报,2010,7(4):149.
[8] 李欣颖.新生儿呼吸窘迫综合征(NRDS)肺表面活性物质替代疗法的护理及效果观察[J].护士进修杂志,2015,30(15):1425-1427.
R 473.72
10.3969/j.issn.1004-437X.2017.11.113
2016-08-21)

