不同胎龄及出生体质量早产儿早期神经发育的纵向研究
闫淑媛刘震宇钱红艳匡晓妮喻 钟谭 琳夏 蝉
1.长沙市妇幼保健院儿童保健中心(湖南长沙 410007);2.湖南省人民医院儿童医学中心(湖南长沙 410005)
不同胎龄及出生体质量早产儿早期神经发育的纵向研究
闫淑媛1刘震宇2钱红艳1匡晓妮1喻 钟1谭 琳1夏 蝉1
1.长沙市妇幼保健院儿童保健中心(湖南长沙 410007);2.湖南省人民医院儿童医学中心(湖南长沙 410005)
目的探讨早产儿早期神经发育趋势。方法随访早产儿及足月儿于12、24月龄时(早产儿为校正年龄),以Bayley婴幼儿发育量表评估的智力发育指数(MDI)及运动发育指数(PDI)的差异。结果12月龄时,出生胎龄<32周、32~33+6周、34~36+6周早产儿各组与足月儿组之间按校正年龄(CA)的PDI得分差异无统计学意义(P=0.820);足月儿和出生胎龄34~36+6周组按实际年龄(UCA)的MDI和PDI得分均高于<32周和32~33+6周组,足月儿组的PDI得分高于34~36+6周组,差异均有统计学意义(P<0.05)。不同出生体质量早产儿与足月儿组之间按CA的PDI得分比较差异无统计学意义(P=0.166),≥2 500 g早产儿及足月儿组按UCA的MDI和PDI得分高于出生体质量<1 500 g、1 500~1 999 g及2 000~2 499 g早产儿组,差异均有统计学意义(P<0.05)。24月龄时,按UCA的MDI得分足月儿组高于出生胎龄<32周、32~33+6周、34~36+6周早产儿组,也高于出生体质量<1 500 g、1 500~1 999 g及2 000~2 499 g早产儿组,差异均有统计学意义(P<0.05)。<1 500g早产儿组按UCA的MDI曲线呈下降趋势,而按UCA的PDI曲线呈明显上升趋势。结论早产儿CA12月龄、24月龄时神经发育基本达同龄足月儿水平。
早产儿; 胎龄; 出生体质量; 神经发育; Bayley婴幼儿发育评估量表
2012年5月WHO发布《全球早产儿报告》显示,全球早产儿发生率平均为10.0%,我国为7.0%~8.0%[1]。早产儿存活率也越来越高,美国极低出生体质量早产儿的存活率已达 90%以上[2]。随之而来的早产儿宫外发育迟缓、认知异常、运动障碍、行为异常、视听觉障碍、语言障碍及学习能力等问题也越来越突出[3-9]。国内报道,极低出生体质量早产儿脑瘫的发生率为6.17%[10]。国外研究发现,<32周早产儿12%存在神经发育损害,8%合并脑瘫不能独立行走,5%合并认知障碍,10%合并语言发育迟缓,1%合并听力损伤[11]。对早产儿的早期神经发育研究中,国内外大多报道早产儿智能发育落后于足月儿[12],但亦有研究认为中晚期早产儿早期校正年龄智力发育与足月儿无差异[13,14]。本研究拟通过对早产儿早期神经系统发育进行纵向调查,探讨早产儿早期神经发育的趋势。
1 对象与方法
1.1 研究对象
以2011年1月—2013年12月于湖南省长沙市出生,且在出院后(自新生儿科或产科出院)1个月内在长沙市妇幼保健院儿童保健科随访检查的136例早产儿为研究对象。研究对象入选标准:①出生胎龄<37周;②家长愿意接受健康宣教,同意办理早产儿项目卡,并能定期随访至校正年龄2岁。排除标准:①初次随访时生命体征欠平稳者;②家族有遗传代谢病史;③出生时新生儿疾病筛查异常者。
选择同期儿童保健科随访的办理“保健金卡”拟从满月到3岁定期检查的足月儿200例作为对照组。对照组入选标准:①出生胎龄≥37周,出生体质量≥2 500g;②家长愿意接受健康宣教,并能定期随访至3岁。排除标准同早产儿组。
1.2 方法
1.2.1 随访及资料收集 两组婴儿均于生后1、2、3、4、5、6、8、10、12、15、18、21、24个月(早产儿为出院后1个月内)至儿童保健门诊随访,随访时间为描述月龄±7日,随访时监测生长曲线,予以营养及发育指导,进行疾病预防宣教,实施预防接种等。收集两组婴儿相关信息,主要包括:胎龄、出生体质量、分娩方式、新生儿主要并发症、母孕期疾病、父母亲年龄、文化程度、职业等。
1.2.2 Bayley婴幼儿发育量表(Bayley Scales of Infant Development,BSID)[15]评估 分别于12、24月龄(早产儿为校正月龄)时,应用BSID进行诊断性发育评估。BSID检测包括智力发育指数(mental development index,MDI)、运动发育指数(psychomotor development index,PDI)及行为记录。本课题仅对MDI和PDI进行研究。MDI与PDI等级标准:≥130分为非常优秀;120~129分为优秀;110~119分为中上;90~109分为中等;80~89分为中下;70~79分为临界状态;≤69分为发育迟滞。早产儿分别用校正年龄(corrected age,CA)和实际年龄(uncorrected age,UCA)评估。校正月龄=实际月龄–(40周–出生孕周)/4。
1.2.3 BSID评估过程质量控制 2名测试者均接受《贝利婴幼儿发展量表-中国城市修订版》修订单位中南大学湘雅医学院(原湖南医科大学)培训,并取得BSID培训合格证。测试房间独立、环境安静、光线柔和、布置简单、色调单一,达到测试环境标准。测试在儿童精神饱满、情绪稳定时进行,对于状态欠佳儿童1天后重复测量,取两次测量平均值。
1.3 统计学分析
蚀花肉红石髓珠5粒。蚀花肉红石髓珠又称“光玉髓”,常常被古代人制作成小颗的串珠,作为随身佩戴的饰物。此类蚀花工艺最早出现于西亚和南亚一带。
采用SPSS18.5统计软件对数据进行录入与分析。计量资料以均数±标准差表示,多组间均数比较采用单因素方差分析,进一步两两比较采用LSD-t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
早产儿组119例完成随访,男70例、女49例,胎龄29~36+6周,出生体质量1 000~3 200g。按胎龄分组,<32周组14例,32~33+6周组19例,34~36+6周组86例;按出生体质量分组,<1 500g组8例,1 500~1 999g组23例,2 000~2 499g组41例,≥2500g组47例。足月儿组181例完成随访,男101例、女80例。两组婴儿性别比、父亲年龄、母亲年龄组间差异无统计学意义(χ2=0.27,t=1.11、0.51,P均>0.05)。
2.2 不同胎龄儿12、24月龄MDI、PDI比较
12月龄时,早产儿各组与足月儿组之间,按CA的PDI得分差异无统计学意义(P=0.820),按CA的MDI得分差异有统计学意义(P<0.001);而各组间按UCA的MDI和PDI得分差异均有统计学意义(P<0.001)。进一步两两比较发现,按CA的MDI得分足月儿组低于<32周及32~33+6,而按UCA的MDI和PDI得分足月儿组和34~36+6周组均高于<32周组和32~33+6周组,且足月儿组PDI得分高于34~36+6周组,差异均有统计学意义(P<0.05)。见表1。
24月龄时,早产儿各组与足月儿组之间按UCA的MDI得分差异有统计学意义(P=0.002),各组间按UCA的PDI以及按CA的MDI和PDI得分的差异均无统计学意义(P>0.05)。两两比较发现,按UCA的MDI得分足月儿组高于其他三组,差异有统计学意义(P<0.05)。见表1。
2.3 不同出生体质量儿12、24月龄MDI、PDI比较
12月龄时,各出生体质量早产儿与足月儿组之间,按CA的MDI以及按UCA的MDI和PDI得分的差异均有统计学意义(P<0.01);按CA的PDI得分比较差异无统计学意义(P=0.166)。进一步两两比较发现,按CA的MDI得分足月儿组低于1 500~1 999g、2 000~2 499g及≥2 500g早产儿组,≥2 500g早产儿组及足月儿组按UCA的MDI和PDI得分高于<1 500g、1 500~1 999g及2 000~2 499g早产儿组,差异均有统计学意义(P<0.05)。见表2。
24月龄时,各出生体质量早产儿组与足月儿组之间按UCA的MDI得分比较差异有统计学意义(P=0.001)。各组间按UCA的PDI以及按CA的MDI和PDI得分比较,差异均无统计学意义(P>0.05)。两两比较发现,按UCA的MDI得分足月儿组高于< 1 500g、1 500~1 999g及2 000~2 499g早产儿组,差异均有统计学意义(P<0.05)。见表2。
2.4 不同胎龄早产儿MDI、PDI纵向发育
将不同胎龄早产儿在校正12月龄和24月龄时UCA MDI均值用线图表示,发现各组MDI分值均呈上升趋势,32~33+6周组上升趋势最为明显,其次为<32周组,而34~36+6周组上升速度平缓。见图1。
各胎龄组按UCA的PDI分值均呈明显上升趋势,以<32周和32~33+6周组上升趋势最为明显。见图2。
表1 不同胎龄组12、24月龄MDI、PDI比较 (±s,分)
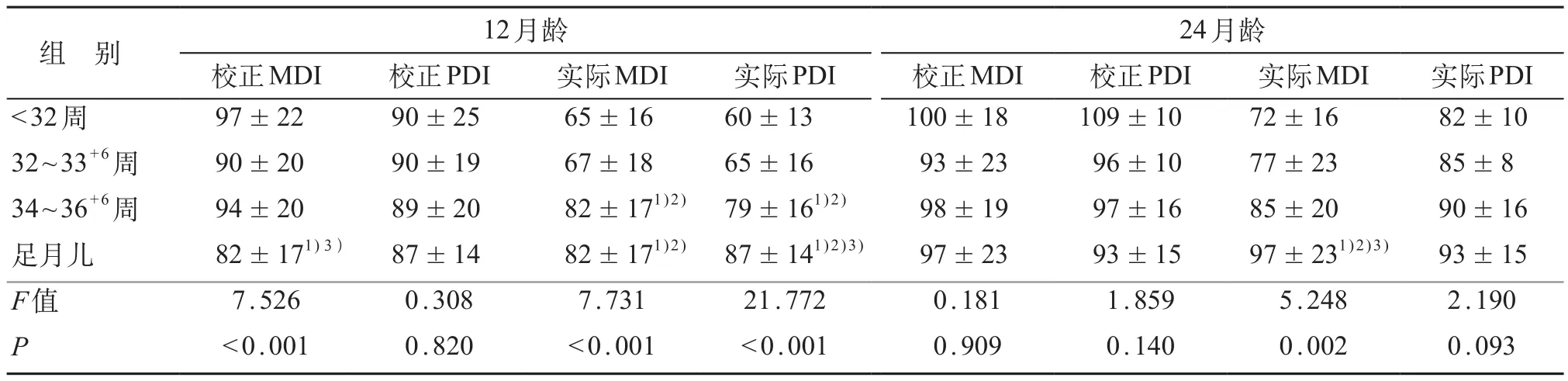
表1 不同胎龄组12、24月龄MDI、PDI比较 (±s,分)
注:1)与<32周组比较,P<0.05;2)与32~33+6周组比,P<0.05;3)与34~36+6周组比,P<0.05
24月龄校正MDI 校正PDI 实际MDI 实际PDI 校正MDI 校正PDI 实际MDI 实际PDI <32周 97±22 90±25 65±16 60±13 100±18 109±10 72±16 82±10 32~33+6周 90±20 90±19 67±18 65±16 93±23 96±10 77±23 85±8 34~36+6周 94±20 89±20 82±171)2) 79±161)2) 98±19 97±16 85±20 90±16足月儿 82±171)3) 87±14 82±171)2) 87±141)2)3) 97±23 93±15 97±231)2)3) 93±15 F值 7.526 0.308 7.731 21.772 0.181 1.859 5.248 2.190 P <0.001 0.820 <0.001 <0.001 0.909 0.140 0.002 0.093组 别 12月龄
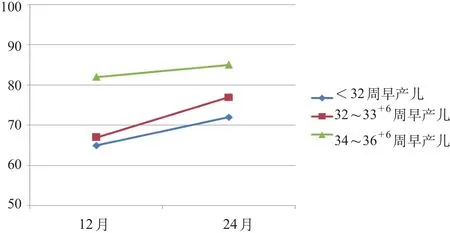
图1 不同胎龄早产儿按UCA的MDI纵向发展趋势

图2 不同胎龄早产儿按UCA的PDI纵向发展趋势
表2 不同出生体质量组12、24月龄MDI、PDI比较 (±s,分)

表2 不同出生体质量组12、24月龄MDI、PDI比较 (±s,分)
注:1)与<1 500g早产儿组比,P<0.05;2)与1 500~1 999g早产儿组比,P<0.05;3)与2 000~2 499g早产儿组比,P<0.05;4)与≥2 500g早产儿组比,P<0.05
24月龄校正MDI 校正PDI 实际MDI 实际PDI 校正MDI校正PDI 实际MDI 实际PDI <1 500g早产儿 91±26 93±28 68±19 62±14 81±19 101±27 63±16 84±25 1 500~1 999g早产儿 95±21 86±19 71±17 71±20 82±21 99±11 74±22 89±8 2 000~2 499g早产儿 90±17 85±20 74±19 72±161) 99±20 99±18 84±20 86±17≥2 500g早产儿 97±19 94±19 84±171)2)3) 82±151)2)3) 100±18 97±13 88±19 90±14足月儿 82±172)3)4) 87±15 82±171)2)3) 87±151)2)3) 97±23 93±15 97±231)2)3) 93±15 F值 6.296 1.636 4.028 15.153 0.691 0.779 4.848 1.384 P <0.001 0.166 0.004 <0.001 0.600 0.541 0.001 0.243组 别 12月龄
2.5 不同出生体质量早产儿MDI、PDI纵向发育
不同出生体质量早产儿组按UCA的MDI线图显示2 000~2 499 g早产儿组上升趋势最为明显,1 500~1 999g早产儿组及≥2500g早产儿组上升趋势较平缓,而<1 500g早产儿组UCA的MDI曲线均呈下降趋势。见图3。
不同出生体质量早产儿组UCA的PDI线图显示<1 500g早产儿组上升趋势最为明显,其次为1 500~ 1 999g早产儿组,而≥2 500g早产儿上升趋势较平缓。见图4。

图3 不同出生体质量早产儿按UCA的MDI纵向发展趋势
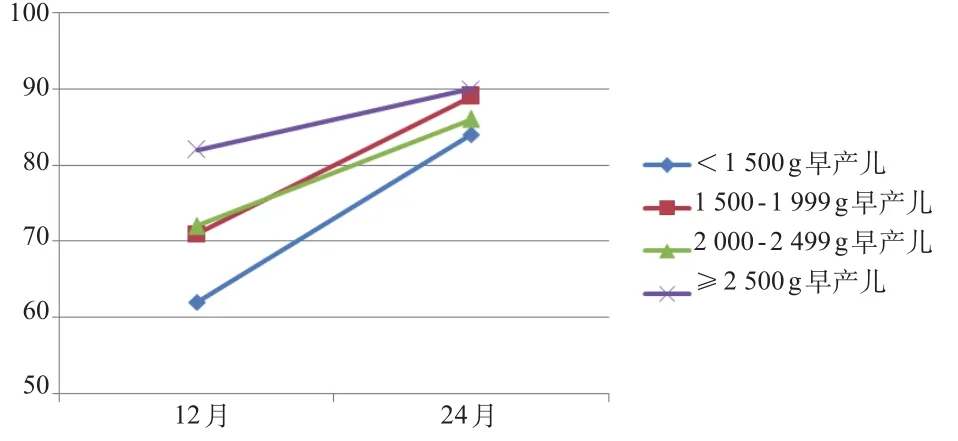
图4 不同出生体质量早产儿按UCA的PDI纵向发展趋势
3 讨论
国内外对于早产儿神经发育的研究,总的趋势为胎龄越小、出生体质量越低,神经系统损害、发育迟缓等发生率越高。本研究发现,各胎龄组及各出生体质量组早产儿,校正年龄12月龄时按CA的PDI分值及24月龄时按CA的MDI、PDI分值与足月儿组比较均无统计学差异,而12月龄时部分早产儿组按CA的MDI得分甚至高于足月儿组,说明按CA评估,各胎龄及各出生体质量早产儿在12和24月龄时智力与运动发育均不落后于足月儿。这与相关研究结果基本一致,该研究对61名晚期早产儿(33~36周)和60名健康足月儿用BSID-II进行MDI评估,结果发现早产儿在校正月龄12、18月龄时与足月儿组MDI得分均无统计学差异,而同期不校正年龄时早产儿组MDI分值显著低于足月儿组[13]。至于本研究发现部分早产儿组在12月龄时按CA的MDI分值高于足月儿组,考虑可能为本课题足月儿群体为在我科办理“保健金卡”从满月到3岁定期体检儿童,围产期可能存在一定高危因素,故12月龄时MDI均值为82分,属中下水平,而1岁后高危因素对幼儿神经发育的影响减小,24月龄时MDI均值为97分,达中等水平。因此这需要今后扩大样本、严控标准进行研究。
本研究同时对早产儿在校正12和24月龄时同期按UCA进行BSID评估,结果发现,校正12月龄时,<32周和32~33+6周早产儿组按UCA的MDI、PDI分值均显著低于34~36+6周早产儿组及足月儿组,低出生体质量早产儿各组(<1 500g、1 500~1 999g及2 000~2 499g早产儿组)按UCA的MDI、PDI得分也均显著低于≥2500g早产儿组及足月儿组;而校正24月龄时,各胎龄早产儿组(<32、32~33+6及34~36+6周组)以及各低出生体质量早产儿组(<1 500 g、1 500~ 1 999 g及2 000~2 499 g早产儿组)按UCA的MDI分值均显著低于足月儿组;提示12月龄时中小胎龄早产儿组(<32周、32~33+6周)以及各低出生体质量早产儿组(<1 500 g、1 500~1 999 g及2 000~2 499 g早产儿组)的实际年龄智力及运动发育落后于晚期早产儿(34~36周)及足月儿组,而24月龄时各胎龄早产儿组及各低出生体质量早产儿组均存在智力发育的显著落后。这与其他相关研究的结果各有异同[16-18]。有研究者对55例早产儿于校正12、18、24及36月龄时纵向随访,发现极早产儿各校正月龄的MDI及PDI均较足月儿落后,中晚期早产儿仅在校正12和24月龄时MDI与足月儿组存在显著性差异,而各校正年龄的PDI得分与足月儿组均无显著性差异[16]。另一研究对181例早产儿回顾性调查1岁内Gesell发育量表,发现出生体质量<1 500 g的早产儿在适应性、大运动、精细动作、个人-社交的发育商低于出生体质量≥1 500g早产儿;而胎龄<32周早产儿的适应性、大运动、精细动作、个人-社交发育商低于胎龄≥32周的早产儿[17]。另有一项研究对82例早产儿随访至校正年龄24月龄发现,<32周及≥32周组早产儿在校正18月龄时的PDI无需校正均达85分以上,而MDI在校正24月龄时无需纠正均达85分以上[18]。这些差异考虑与样本含量、构成比及临床干预程度等不同有关,还需大规模前瞻性研究。
本研究从均值趋势线图发现中小胎龄早产儿组(<32周、32~33+6周组)按UCA的MDI及PDI上升趋势明显;<1 500g早产儿组按UCA的MDI曲线呈下降趋势,而按UCA的PDI曲线呈明显上升趋势。说明极低出生体质量早产儿运动发育早于智力发育,智力发育追赶趋势不明显。
综上所述,本研究提示早产儿早期校正年龄MDI及PDI 与足月儿无显著差异,提示早产儿早期神经发育基本达同龄足月儿水平;而早产儿实际年龄神经发育落后于足月儿,2岁时以智力发育落后为主,因BSID评估对早产儿仅校正至2岁,2岁后是否还需校正、早产儿实际年龄多久时能追赶至足月儿等问题都还需大量临床研究论证。
[1]World Health Organization. Born too soon: the global action reporton preterm birth [R]. Geneva: WHO, 2012. http://apps. who.int/iris/handle/10665/44864#sthash.178nch Cn.dpuf.
[2]Glass HC, Costarino AT, Stayer SA, et al. Outcomes for extremely premature infants [J]. Anesth Analg, 2015, 120(6): 1337-1351.
[3]林佳君, 汤庆娅. 早产儿宫外生长发育迟缓原因剖析及营养摄入现状 [J]. 临床儿科杂志, 2016, 34(9): 712-715.
[4]Van Noort-van der Spek IL, Franken MC, Weisglas-Kuperus N. Language functions in preterm-born children: a systematic review and meta-analysis [J]. Pediatrics, 2012,129(4): 745-754.
[5]Patel RM, Kandefer S, Walsh MC, et al. Causes and timing of death in extremely premature infants from 2000 through 2011 [J]. N Engl J Med, 2015, 372(4): 331-340.
[6]Horemuzova E, Amark P, Jacobson L, et al. Growth charts and long-term sequelae in extreme preterm infants-from fullterm age to 10 years [J]. Acta Paediatr, 2014, 103(1): 38-47.
[7]Doyle LW, Anderson PJ. Adult outcome of extremely preterm infants [J]. Pediatrics, 2010, 126(2): 342-351.
[8]周丛乐. 深入认识早产儿脑病 [J]. 临床儿科杂志, 2015, 33(3): 201-204.
[9]Kato T, Mandai T, Iwatani S, et al. Extremely preterm infants small for gestational age are at risk for motor impairment at 3 years corrected age [J]. Brain Dev, 2016, 38(2): 188-195.
[10]刘维民, 鲍秀兰, 马磊, 等. 早期干预降低极低出生体质量儿脑瘫发生率的临床研究 [J]. 中国儿童保健杂志, 2015, 23(4): 360-363.
[11]Toome L, Varendi H, Männamaa M, et al. Follow-up study of 2-year-olds born at very low gestational age in Estonia [J]. Acta Paediatr. 2013, 102(3): 300-307.
[12]王清清, 苏卫东, 黄育丹, 等. 晚期早产儿早期智能发育及其影响因素研究 [J]. 中国新生儿科杂志, 2016, 31(1): 9-13.
[13]Romeo DM, Di Stefano A, Conversano M, et al. Neurodevelopmental outcome at 12 and 18 months in late preterm infants [J]. Eur J Paediatr Neurol, 2010, 14(6): 503-507.
[14]de Jong M, Verhoeven M, Lasham CA, et al. Behaviour and development in 24-month-old moderately preterm toddlers [J]. Arch Dis Child, 2015, 100(6): 548-553.
[15]池霞, 洪琴, 姚天红, 等. 南京市322例2岁幼儿贝利发育量表调查分析 [J]. 实用儿科临床杂志, 2010, 11(6): 832-834.
[16]李蓓, 冯菁菁, 徐秀. 早产儿早期神经运动发育纵向随访[J]. 中国儿童保健杂志, 2013, 21(5): 470-476.
[17]黎江, 薄涛, 陈铁强, 等. 181 例早产儿神经行为发育的回顾性研究 [J]. 中国当代儿科杂志, 2014, 16(7): 696-700.
[18]江雯, 邱双燕, 蒋雪明, 等. 不同出生胎龄早产儿生长发育趋势分析 [J]. 中国儿童保健杂志, 2016, 24(7): 742-745.
(本文编辑:梁 华)
2017年全国新生儿颅脑超声诊断学习班通知
为提高对围生期脑损伤及其他中枢神经系统疾病的诊断水平,充分利用已有的医疗资源,推广颅脑超声检查诊断技术,北京大学第一医院儿科按计划于2017年8月22-26日举办为期5天的新生儿颅脑超声诊断学习班。本班属国家级继续教育项目,授课教师为本科及北京市著名专家教授。学习结束授予Ⅰ类学分10分。主要授课内容包括:中枢神经系统解剖;颅脑超声检查方法;新生儿不同颅脑疾病超声诊断;胎儿中枢神经系统的超声诊断;鉴别诊断等。招收学员对象:儿科新生儿专业医师,超声专业医师及技师。学费:1 800元。报名截止日期2017年8月8日(上课前2周)。2017年8月21日(星期一)白天正式报到。
报名方法:点击http://bly8f04d.eventdove.com报名,填写正确信息保存即可。可联系北京大学第一医院儿科颅脑超声室,索要正式通知。联系人:王红梅,刘黎黎 。电话:010-83573461或83573213;电子信箱: bdyy2002@163.com;邮编:100034。我们将在开班前2个月寄去正式通知。
北京大学第一医院儿科
Longitudinal study of early neural development in premature infants with different gestational age and birth weight
YAN Shuyuan1, LIU Zhenyu2, QIAN Hongyan1, KUANG Xiaoni1, YU Zhong1, TAN Lin1, XIA Chan1
(1. The Child Health Care Center, Changsha Hospital for Maternal & Child Health Care, Changsha 410007, Hunan, China; 2. Department of Pediatrics, Hunan Provincial People’s Hospital, Changsha 410005, Hunan, China)
ObjectiveTo investigate the trend of early neural development in premature infants.MethodsAt the age of 12 months and 24 months, Bayley Scales of Infant Development were used to assess the mental development index (MDI) and the psychomotor development index (PDI) in preterm (corrected age) and full-term infants.ResultsAt 12 months, there was no signi fi cant difference in corrected age PDI scores among different gestational age groups (<32 , 32‒33+6and 34‒36+6weeks) (P=0.820). The actual age MDI and PDI scores of full-term infants and premature infants in 34~36+6weeks group were signi fi cantly higher than those of premature infants in <32 and 32-33+6weeks groups, and the PDI score of full-term infants was signi fi cantly higher than that of premature infants in 34-36+6weeks group (P<0.05). There was no signi fi cant difference in actual age PDI scores among different birth weight groups (P=0.166). The actual age MDI and PDI of full-term infants and premature infants in birth weight≥2500 g group were signi fi cantly higher than those of premature infants in <1500 g, 1500~1999 g and 2000~2499 g groups (P<0.05). At 24 months, the actual age MDI scores of full-term infants were signi fi cantly higher than those of premature infants in different gestational age and birth weight groups (P<0.05). The actual age MDI curve of premature infants in birth weight <1 500g group showed a downward trend, while the actual age PDI curve showed a signi fi cant upward trend. Conclusion The neurodevelopment of preterm infants at the corrected age of 12 and 24 months reaches the level of full-term infants.
premature infant; gestational age; birth weight; neural development; Bayley Scales of Infant Development
10.3969/j.issn.1000-3606.2017.06.008
2016-09-20)
闫淑媛 电子信箱:57357214@qq.com

