LED红光联合他克莫司软膏治疗面部激素依赖性皮炎临床研究
范 文 蒋 英 梁 宁 常红芹 马月红 郭盛华
·临床研究·
LED红光联合他克莫司软膏治疗面部激素依赖性皮炎临床研究
范 文 蒋 英 梁 宁 常红芹 马月红 郭盛华
随着化妆品的滥用及面部抗炎药、抗过敏药的不规范使用,激素依赖性皮炎患者日渐增多,皮疹及不适严重损伤了患者的容貌, 给患者日常生活带来了较严重的负面影响及心理负担。我科于2013年10月至2015年10月采用红光联合他克莫司治疗面部激素依赖性皮炎32例,疗效良好,并与同期单用他克莫司组34例进行对照,现报道如下。
1 材料与方法
1.1 材料 66例患者均来自皮肤科门诊,年龄在18~42岁,随机分为两组,治疗组32例,对照组34例。均经两位以上专科医师判断符合激素依赖性皮炎诊断标准[1]并能完成整个疗程,且排除以下患者:(1)光过敏患者;(2)治疗前一年内服维A酸类药物或两月内使用光敏剂者;(3)面部活动性单纯疱疹、真菌感染、寻常痤疮或脂溢性皮炎患者;(4)怀孕、哺乳期妇女或3月内准备怀孕者;(5)有严重心脑血管器质性疾病或自身免疫性疾病患者;(6)有精神疾患或不完全民事行为能力者。两组患者一般情况见表1。治疗组与对照组年龄、性别、病程、分型差异均具有可比性。
1.2 方法 治疗组每3天至我科治疗一次,清洁面部后,用Omnilux LED红光治疗仪全脸照射,波长(633±3)nm,输出强度105 mW/cm2,光头距离面部(10±3)cm,能量密度128 J/cm2,连续工作模式每次20 min。治疗过程中患者使用护目镜,治疗结束后48小时内避光。同时外用0.1%他克莫司软膏(安斯泰来制药(中国)有限公司,国药准字:J20060030)日2次抗炎。对照组仅外用0.1%他克莫司软膏日2次抗炎。两组均辅以心理治疗,增强患者依从性及治疗信心,禁食辛辣刺激食物,停用化妆品,避免热水烫洗、强烈日光及剧烈搔抓。治疗2、4、6周时复查一次。
1.3 疗效判定标准 每次复查时由两位专科医生对患者皮损进行综合评估判定,疗效参照参考文献[2],观察面部瘙痒、干燥、紧束感等三项主观症状及红斑、脱屑、毛细血管扩张等三项客观症状,各项症状按无、轻、中、重分别计为0~3分,治疗前和治疗后分别计算患者临床症状评分值,疗效指数=(治疗前积分值-治疗后积分值)/治疗前积分值×100%。痊愈为上述症状消退≥90%;显效为上述症状消退60%~89%;好转为上述症状消退30%~59%;无效为上述症状消退<30%。有效率以痊愈+显效计(表2)。
1.4 统计学方法 应用SPSS 17.0统计学软件,治疗前后对比采用配对t检验,两组间比较采用卡方检验及秩和检验,以P<0.05为差异有统计学意义(表3)。
2 结果
2.1 临床疗效 治疗组2周有效率为37.5%,对照组为14.71%,χ2=4.48,P<0.05;治疗组4周有效率为62.5%,对照组为50%,χ2=1.31,P>0.05;治疗组6周有效率为90.61%,对照组为67.65%,χ2=5.21,P<0.05。

表1 两组患者一般情况

表2 两组每2周复查时疗效对比 例(%)
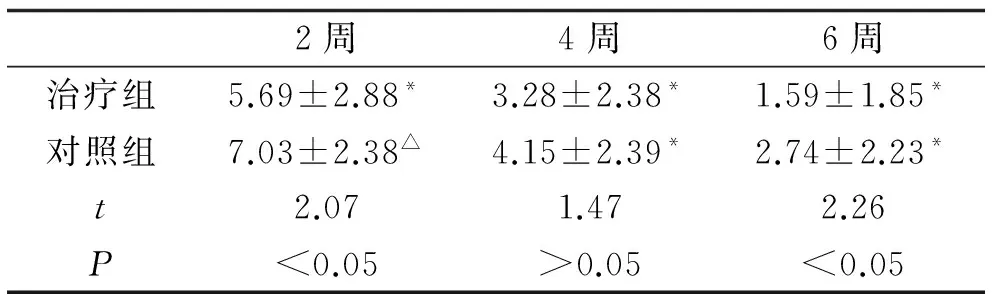
表3 两组每次复查时病情评估积分对比
注:与入组时积分相比,*P<0.01,差异有统计学意义;△P<0.05,差异有统计学意义
6周后,面部中央型,口周型及弥散型的有效率分别为93.75%,75%,87.5%,积分行单因素方差分析,χ2=8.92,P>0.05,差异无统计学意义。
2.2 不良反应 治疗组与对照组各有6例(18.75%)及9例(26.47%)红光治疗时出现一过性面部潮红及发热感,能耐受。所有入组患者均无色素沉着及瘢痕形成。
3 讨论
早在1968年,西德学者Steigleder等[3]就发现了部分人群长期外用糖皮质激素后出现皮肤毛囊炎样皮损表现,将其命名为“rosacea-like dermatitis”(酒糟鼻样皮炎),此后大量国内外文献相继对此进行描述,存在其他命名如“corticosteroid-induced rosacea-like dermatitis”[4](糖皮质激素诱导的酒渣鼻样皮炎)及steroid-induced rosacea[5](糖皮质激素诱导的酒糟鼻)等。国内普遍认为其发病机制和糖皮质激素对表皮及真皮细胞正常增殖、皮肤屏障结构破坏,皮肤感觉神经传入增强、对外界刺激阈值降低,免疫反应增高易过敏,以及局部血管高反应性等相关。皮损组织病理表现为表皮角化过度,棘层不规则萎缩变薄,皮突变平,真皮浅层胶原嗜碱性病变,可见以淋巴细胞为主的各种炎症细胞浸润。目前中药、各类修复膜,抗炎药物,免疫增强剂,IPL、红光均已被用于临床并取得不同疗效。
他克莫司属于皮肤外用钙调神经磷酸酶抑制剂(Tcis)。 能抑制T细胞内钙依赖性信号传导途径,从而阻止IL-2、IL-4等细胞因子的转录与合成,同时发现其能有效抑制真菌菌属,包括糠秕马拉色菌和其他各种马拉色菌[6]。他克莫司还可能通过直接抑制皮肤角质形成细胞蛋白酶活化受体2(PAR-2)的表达而抑制皮肤炎症[7]。
本院所用红光为发光二极管发出的高能窄谱光,大多被细胞线粒体吸收,生物作用主要为光化学作用。能穿透至皮肤深层,诱导巨噬细胞释放细胞因子,影响细胞膜对钙离子的通透性,具有抗炎作用,还能刺激生长因子的产生从而加快皮损的修复过程[8]。红光还能大量杀死皮肤痤疮丙酸杆菌并极大降低皮脂腺敏感性[9],能有效针对长期外用糖皮质激素制剂继发的细菌感染以及皮肤组织对外界刺激免疫反应增高情况。他克莫司及红光两者联合应用效果更好,起效更快,优于单用他克莫司组,可能因为红光有较强穿透性,能穿透至皮下6 mm,对真皮内神经血管高敏感性状态亦有改善作用。且他克莫司抑菌主要针对真菌系统[6],而红光对痤疮丙酸杆菌等细菌类微生物亦有杀灭作用,两者联用更能有效抗菌。部分患者红光治疗过程中有一过性面部潮红及发热感,与红光光热效应有关,均能耐受,与是否联用他克莫司治疗无关(P>0.05),治疗局部无明显后遗症。故可认为他克莫司软膏联合红光治疗激素依赖性皮炎效果较好,不良反应小,性价比高,可广泛用于临床。
[1] 顾恒.激素依赖性皮炎的诊断与治疗[J]. 中华皮肤科杂志,2007,40(1):5-6.
[2] 王竞,刘斌,栾琪,等.强脉冲光与红光治疗糖皮质激素依赖性皮炎临床疗效分析[J]. 中华皮肤科杂志,2012,45(3):205-207.
[3] Steigleder GK, Strempel A. Rosacea-like dermatitis of the face. "Perioral dermatitis"[J]. Hautarzt,1968,19(11):492-494.
[4] Rosso JQ. Management of papulopustular rosacea and perioral dermatitis with emphasis on latrogenic causation or exacerbation of inflammatory facial dermatoses: use of doxycycline-modified release 40mg capsule once daily in combination with properly selected skin care as an effective therapeutic approach[J]. J Clin Aesthet Dermatol,2011,4(8):20-30.
[5] Mokos ZB, Kummer A, Mosler EL, et al. Perioral dermatitis: still a therapeutic challenge[J]. Acta Clin Croat,2015,54(2):179-185.
[6] Sugita T, Tajima M, Tsubuku H, et al. A new calcineurin inhibitor, pimecrolimus, inhibits the growth of Malassezia spp[J]. Antimicrob Agents Chemother,2006,50(8): 2897-2898.
[7] 倪春雅,涂平,武玲慎,等.他克莫司对特应性皮炎中蛋白酶活化受体2表达的影响[J].中华皮肤科杂志,2012,45(1):22-25.
[8] 李湘辉,张荣,齐焕英,等.窄谱蓝/红光治疗痤疮疗效观察[J].中国麻风皮肤病杂志,2012,28(3):215-216.
[9] Pinto C, Schafer F, Orellana JJ, et al. Efficacy of red light alone and methyl-aminolaevulinate-photodynamic therapy for the treatment of mild and moderate facial acne[J]. Indian J Dermatol Venereol Leprol,2013,79(1):77-82.
(收稿:2016-07-11)
南京医科大学附属常州市第二人民医院皮肤科,江苏常州,213000
郭盛华,E-mail: czeygsh@163.com

