瘤内切瘤术治疗颅内巨大肿瘤的效果分析
温 辉
郑州大学附属洛阳中心医院神经外科 洛阳 471000
瘤内切瘤术治疗颅内巨大肿瘤的效果分析
温 辉
郑州大学附属洛阳中心医院神经外科 洛阳 471000
目的 分析瘤内切瘤术治疗颅内巨大肿瘤患者的可行性、有效性。方法 以2010-07—2014-07我院门诊收治的86例颅内巨大肿瘤患者为研究对象,采用双盲法随机分为对照组与治疗组各43例。对照组采用传统开颅切除肿瘤,治疗组采取瘤内切瘤术治疗,记录手术情况,统计术后并发症情况及治疗效果。结果 治疗组出血量、输血量较对照组少,差异有统计学意义(P<0.05);治疗组并发症、疾病复发率分别为7.0%、7.0%,明显低于对照组的18.6%、18.6%,差异有统计学意义(P<0.05)。结论 对颅内肿瘤体积较大者,使用瘤内切瘤术治疗,患者术后并发症少、创伤小、复发率低。
颅内巨大肿瘤;瘤内切瘤术
颅内肿瘤是人体颅腔内所有神经系统肿瘤的统称,包括颗粒细胞瘤、脑膜瘤、外周神经瘤、转移性肿瘤、蝶鞍区的颅咽管瘤等,根据生物学不同可分为良性、恶性,其中后者临床病死率较高[1]。对于颅内巨大肿瘤,因肿瘤体积大对周围血管、神经推压严重,手术无法完全显露病变区域,早期多行开颅治疗,将肿瘤完全分离并一次性切除,但手术操作会对病灶周围正常血管、神经、组织造成损害,影响患者预后质量,因此,需选择一种创伤小、治疗效果好、并发症少的手术治疗方式[2]。近几年随着医疗水平发展,微创技术不断成熟,有学者提出使用瘤内切瘤术治疗颅内巨大肿瘤,不仅能对肿瘤进行有效切除,同时能避免对周围脑组织、神经的损伤。我院对2010-07—2014-07收治的43例颅内巨大肿瘤患者以瘤内切瘤术治疗,现报道如下。
1 资料与方法
1.1 一般资料 以2010-07—2014-07我院门诊收治的86例颅内巨大肿瘤患者为研究对象,采用双盲法随机分为对照组与治疗组各43例。对照组男20例,女23例;年龄37~72(56.4±3.1)岁;病程3~9(5.8±1.2)a;良性肿瘤29例,恶性肿瘤14例;肿瘤直径5~10(7.4±0.6)cm。治疗组男21例,女22例;年龄30~74(52.6±4.2)岁;病程8个月~5(3.0±0.5)a;肿瘤直径6~10(7.5±0.8)cm。2组一般资料比较差别无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会批准,患者家属签署知情同意书。
纳入标准:无精神病史、肝肾功能不全、严重心血管疾病,经超声检查符合颅内巨大肿瘤诊断标准[3],可配合治疗,有良好依次性。
排除标准:有凝血功能障碍、脑出血史者,重要器官严重功能障碍者,无法良好配合、依从性差者,临床资料不全者。
1.2 方法 入院后所有患者行MRI、头颅CT检查,分析肿瘤影像特征,观察肿瘤与周围组织的解剖关系。对照组行气管插管麻醉后,根据肿瘤部位采用不同体位(仰卧位、侧俯卧位)切口,同时根据肿瘤位置选择切开方式,行静脉、动脉引流,分离头皮、颅骨,避免对脑组织造成损伤。待肿瘤显露后对肿瘤进行完全一次性切除,同时对肿瘤周边附着进行清除,待止血后关颅,对于硬膜切开者放置引流管。治疗组麻醉、体位方式与对照组相同,在CT辅助下定位病变区域,选择相应入路方式,阻断硬脑膜血供或切开硬脑膜,自瘤蒂部开始进入肿瘤包膜内进行分块切除,待瘤体缩小再行适度分离、吸除肿瘤,根据肿瘤情况选取切除范围。在分块切除时需注意不要超出肿瘤与脑组织之间的胶质增生带,后对肿瘤周边附着进行清除,待止血后关颅,对于硬膜切开患者放置引流管。
1.3 疗效评价 记录手术出血、输血情况,进行2 a的随访,统计术后并发症情况及治疗效果。
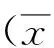
2 结果
2.1 手术情况 术中治疗组出血量、输血量较对照组少,差异有统计学意义(P<0.05)。见表1。
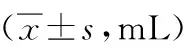
表1 2组手术情况比较
2.2 2组术后并发症比较 治疗组并发症发生率明显低于对照组,差异有统计学意义(χ2=4.805,P<0.05)。见表2。
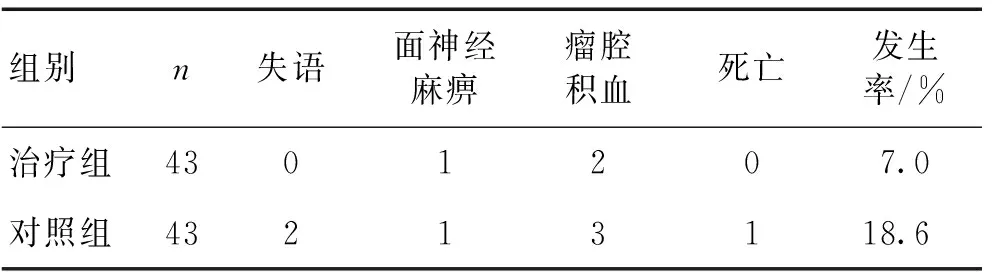
表2 2组并发症比较 (n)
2.3 2组长期治疗效果比较 2 a回访,治疗组3例复发,发生率7.0%,其中2例为嗅神经细胞瘤,1例为胶质细胞瘤;对照组8例复发,发生率18.6%,其中2例为胶质细胞瘤,5例为嗅神经细胞瘤,1例为听神经瘤。治疗组疾病复发率较对照组低,差异有统计学意义(χ2=4.805,P<0.05)。
3 讨论
巨大肿瘤因肿瘤体积过大,压迫周围正常神经、血管,致解剖结构严重扭曲,同时瘤体周围血管、神经、组织因长期受压,逐渐变得纤细、脆弱,造成手术治疗风险增大、难度上升。研究发现,人体颈内动脉、椎动脉、颈外动脉等均向颅脑供血,使机体颅内肿瘤血供丰富,若使用传统肿瘤切除术易造成术中大出血,对患者生命质量造成威胁,同时这些结构可能与肿瘤粘连紧密,造成临床可操作空间变小,正常血管、组织损失发生率增加。瘤内切瘤术是目前治疗效果较好的手术方式,术前根据CT、MRI检查,了解肿瘤大小、周围结构受累、血供、部位、静脉窦等情况,对于血供丰富的肿瘤为减少术中出血、利于术中肿瘤切除,术前进行供血动脉栓塞,同时手术时要先处理供血动脉,再对引流静脉进行处理。颅内肿瘤由于其病变部位的不同,手术时患者取不同体位及手术入路,对于肿瘤位于顶枕、幕下、颞枕者健侧卧位,而对于肿瘤在额颞顶部、镰旁或矢状窦旁前、中 1/3时,患者多以仰卧位进行手术[4]。同时,手术时注意不要打破或超出肿瘤壁,且在对肿瘤进行分块切除时不要突破瘤体、脑组织之间的胶质增生带,手术时要对患者血压、颅内压变化进行严格监测[5]。
本研究结果显示,治疗组并发症发生率明显低于对照组(P<0.05);2 a随访显示,治疗组复发率明显低于对照组(P<0.05)。表明瘤内切瘤术治疗并发症少、复发率低,巨大肿瘤周围组织结构因长期受压变化,结构纤细、脆弱,且与肿瘤紧密粘连,若对肿瘤进行一次性完全切除,易对周围正常神经、组织造成损伤,从而导致并发症[6]。瘤内切瘤术通过进入肿瘤内采用分块切除,能有效避免对周围血管、神经造成损伤,尤其对于良性肿瘤,如脑膜瘤、听神经瘤等,手术全切除率高。同时,手术属微创,对人体损伤小,术后失语等并发症少,与研究[7]结果相符。
综上所述,临床对颅内肿瘤体积较大者,使用瘤内切瘤术治疗,患者术后并发症少、创伤小、复发率低。
[1] 韩劲松,刘力.瘤内切瘤技术在巨大颅内肿瘤切除中的应用[J].医学临床研究,2013,30(6):1 166-1 168.
[2] 符星,刘景平,万新,等.婴幼儿颅内巨大肿瘤的手术治疗分析[J].中华神经外科杂志,2013,29(6):557-560.
[3] 蔡林波,甄俊杰,连宗德,等.三维适形放疗联合立体定向放射外科推量治疗颅内血管周细胞瘤[J].中华神经医学杂志,2013,12(3):262-265.
[4] 吴卫平,吴晋蓉,何燕,等.颅内原发性恶性外周神经鞘膜瘤4例临床病理分析[J].诊断病理学杂志,2015, 22(8):456-458;463.
[5] 黄翔,纪开元,徐健,等.手术治疗颅内巨大型听神经瘤:657例经验总结[J].中华耳鼻咽喉头颈外科杂志,2016,51(6):401-407.
[6] 杨磊,王煜,陈劲草,等.坐位经幕下小脑上入路切除松果体区肿瘤的初步探讨[J].中国神经精神疾病杂志,2016,42(6):379-380.
[7] 亢实,郭艳峰,离建洲,等.边缘系统低分化胶质瘤应用显微手术广泛性切除的效果[J].浙江临床医学,2012,14(9):1 114-1 115.
(收稿2016-12-14)
R739.41
B
1673-5110(2017)11-0125-02

