儿童嗜酸细胞性膀胱炎7例临床分析
赵少聪 刘玉峰 王 叨 李 白 苏淑芳 魏林林
郑州大学第一附属医院(河南郑州 450052)
儿童嗜酸细胞性膀胱炎7例临床分析
赵少聪 刘玉峰 王 叨 李 白 苏淑芳 魏林林
郑州大学第一附属医院(河南郑州 450052)
目的探讨儿童嗜酸细胞性膀胱炎的临床、病理特点及诊断和治疗。方法回顾分析2012年至2016年收治的7例嗜酸细胞性膀胱炎患儿的临床资料,并复习相关文献。结果7例患儿的中位年龄为9岁,临床表现为尿急、尿频、尿痛、血尿、下腹痛、夜间遗尿等。超声和CT检查示膀胱壁增厚和占位性病变。7例患儿通过膀胱活组织检查均符合嗜酸细胞性膀胱炎;6例患儿经药物治疗后在2个月内痊愈,另1例反复药物治疗1年痊愈。随访3个月~4年,排尿异常症状消失,影像学检查膀胱异常变化消失。结论儿童嗜酸细胞性膀胱炎为良性病变,与膀胱肿瘤的临床表现极为相似,确诊靠组织活检外,也可根据临床表现、实验室检查及治疗效果;治疗以激素、抗组胺、抗炎药物为主。
嗜酸细胞性膀胱炎; 诊断; 治疗; 儿童
嗜酸细胞性膀胱炎(eosinophilic cystitis,EC)是一种罕见的膀胱炎性病变,无典型临床特征,影像学检查多表现为膀胱壁增厚和占位性病变,病理组织学表现以嗜酸性粒细胞(eosinophils,EOS)浸润膀胱壁全层为特征,临床表现为尿急、尿频、尿痛、血尿、下腹痛,易与膀胱肿瘤和尿路感染等疾病混淆[1]。郑州大学第一附属医院近年收治7例EC患儿,经治疗后效果良好,现报告如下。
1 临床资料
2012年5月-2016年5月郑州大学第一附属医院收治7例EC患儿,其中男5例,女2例,男女比例2.5: 1。发病中位年龄9岁,症状持续时间6天~6年,见表1。
7例患儿均以尿急、尿频、尿痛起病,其中伴肉眼血尿3例,伴夜间遗尿2例,有下腹痛2例,皮肤散在风团样皮疹1例。余体格检查无明显异常。
7例患儿寄生虫抗体、尿培养均阴性,肝、肾功能无异常;外周血嗜酸细胞性粒细胞计数均有不同程度的增高;尿常规检查6例有不同程度蛋白尿和隐血(表1)。7例患儿行过敏源检测,4例阴性患儿总IgE在35.3~97.6 IU / mL之间;3例阳性患儿总IgE>200 IU / mL,该3例患儿即往均有湿疹史,对虾、蟹过敏的患儿既往对海鲜过敏。病原体检查,支原体抗体阳性(抗体滴度>1:360)3例,巨细胞病毒IgM阳性2例,EB病毒IgM阳性1例;7例患儿CRP示:CRP<5mg/ L1例,在5~10mg/L4例,CRP>10mg/L2例;2例患儿行骨髓细胞学检查均提示骨髓嗜酸性粒细胞比例>20%。
7例患儿均行泌尿系彩超和下腹部CT检查(表2),4例为弥漫性膀胱壁增厚,3例以膀胱壁增厚基础上的多发占位性病变为特征,报告均高度怀疑膀胱肿瘤。5例患儿胸部正位片:1例患儿为支气管炎,1例患儿双肺纹理增粗,余患儿无明显异常。1例行逆行膀胱造影,注入稀释对比剂后见膀胱形态不佳,后壁欠光滑。
7例患儿均行膀胱镜检查,2例患儿三角区隆起明显,黏膜呈轻度滤泡样改变,并可见一绒毛状凸起;2例患儿膀胱后壁可见一明显隆起、增厚,三角区稍隆起;3例患儿膀胱壁黏膜下可见多发隆起(表2)。
7例患儿行膀胱组织病理检查,黏膜固有层及肌层均可见到大量嗜酸性粒细胞为主的炎症细胞浸润(图1),部分膀胱组织有纤维化,均符合嗜酸细胞性膀胱炎(表2)。
诊断明确后,6例出现蛋白尿、血尿患儿给予激素(泼尼松 1 mg/kg口服)应用,3例过敏源检测阳性患儿给予抗组胺药物(氯雷他定片 5 mg/d或酮替芬片0.5 mg/d)应用。3例支原体抗体阳性患儿给予阿奇霉素治疗;3例病毒IgM阳性患儿给予阿糖腺苷抗病毒治疗;1例支气管炎患儿及CRP>5 mg/L患儿给予头孢类药物抗感染治疗;均治疗7~10天后停药。治疗2周后复查血常规提示嗜酸性粒细胞计数均降至正常范围,彩超显示膀胱壁厚度较前减小。
7例患儿住院经药物治疗后,5例患儿症状完全消失,2例患儿症状明显好转,院外分别口服泼尼松片、抗组胺药物2周,1个月后症状消失。随访3个月~4年,6例患儿排尿异常症状消失,影像学检查膀胱异常变化消失;1例复发,给予激素、抗过敏药物治疗1年并改变居住环境后,患儿症状得到控制,影像学检查未见膀胱异常变化。

图1 例6膀胱组织病理(HE×100)
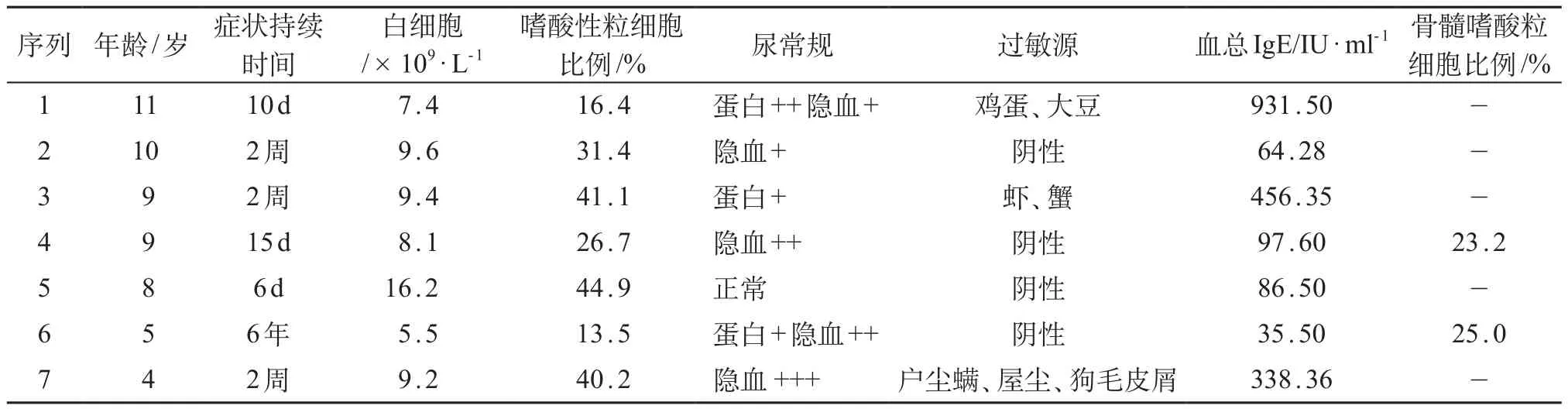
表1 患儿一般情况及实验室检查
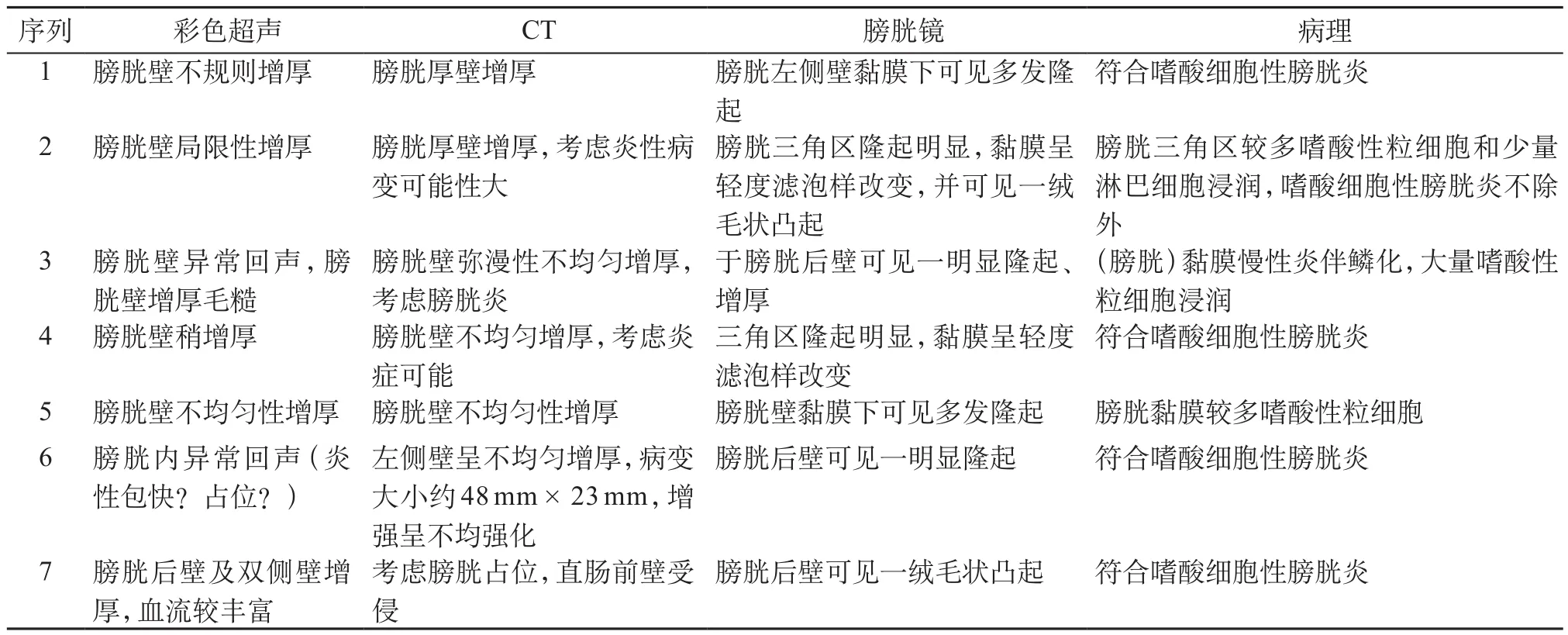
表2 患儿影像学及组织病理检查
2 讨论
EC临床上较为少见,英文文献报道不足200例[2]。它可发生于任何年龄段,儿童占21%,男孩14%、女孩7%,男孩高于女孩[3]。本组7例患儿中,男5例、女2例,男性亦多见。患儿中位年龄9岁,分别在4~11岁之间,好发于学龄期儿童。
EC的病因目前尚未完全阐明,倾向性认为与变态反应有关。可能与过敏原、哮喘、反复泌尿系感染、寄生虫和化疗药物等诸多因素在泌尿系引起的过敏反应有关。但仍有约29%的患者找不到潜在的致病因素[4]。EC的发生机制目前尚不明确,可能为多种抗原与IgE结合,导致肥大细胞脱颗粒和IL-5的释放。而IL-5作为趋化因子又能促进嗜酸性粒细胞的聚集和活化,嗜酸性粒细胞内溶酶体降解释放含尿嗜酸阳离子蛋白的颗粒,该蛋白可增强膀胱炎症反应,最终引起黏膜水肿、肌肉坏死以及表层肌肉的纤维化和逼尿肌纤维化,导致各种症状发生[5]。本组7例患儿中,3例患儿过敏源检测阳性,多对鸡蛋、牛奶、大豆、狗上皮、尘螨过敏,血总IgE增高。3例患儿既往均有湿疹史,表明其均为过敏体质,对虾、蟹过敏患儿既往对海鲜过敏,可见变态反应参与疾病的发生。
EC的临床表现不一,常见表现有尿急、尿频、尿痛等尿路刺激症状,以及血尿和下腹部疼痛,如炎症侵犯膀胱颈部和尿道,还可以表现为排尿困难、尿潴留、尿失禁[1]。本组7例患儿均以尿急、尿频、尿痛起病,3例患儿伴肉眼血尿,2例患儿伴夜间遗尿,2例患儿有下腹痛,1例患儿有皮肤黏膜皮疹表现。可见EC患儿的临床表现多样,易与膀胱肿瘤和尿路感染等疾病混淆,诊断较困难。
外周血嗜酸性粒细胞增多并不见于每例EC患者,骨髓嗜酸性粒细胞增多也不常见,影像学对于EC的诊断也缺乏特异性。彩超或CT上可表现为膀胱壁弥漫性或不规则增厚,也可表现为膀胱肿块,严重者可有肾脏积水。有报道,EC在磁共振上有独特的特点:增厚的膀胱壁在他加权像上呈现明显的低信号[6]。但是对于该疾病的诊断最终需要依靠膀胱镜活检。局灶性的病例,膀胱镜检可见病变区肿块或溃疡形成,其周围有黏膜水肿、增厚。弥漫性的病例,除膀胱壁水肿外,尚可发现广泛的黏膜小出血点,在一些病例中可见到天鹅绒样的红色病变区[7]。组织病理学检查最重要的是见到嗜酸性粒细胞为主的炎症细胞浸润,而膀胱组织可有灶性坏死、纤维化[8]。本组7例患儿泌尿系彩超及CT检查,4例为弥漫性膀胱壁增厚,3例以膀胱壁增厚基础上的多发占位性病变为特征,报告均高度怀疑膀胱肿瘤。1例行逆行膀胱造影,可见膀胱形态不佳,后壁欠光滑。7例患儿外周血嗜酸性粒细胞均有不同程度的增高,2例患儿行骨髓细胞学检查提示骨髓嗜酸性粒细胞比例增高。病理活检是诊断EC的金标准。EC的主要病理改变为EOS为主的炎性细胞浸润,膀胱组织可有局灶性坏死及纤维化,炎性反应和水肿于黏膜层及黏膜下层较重[9]。EC的病理学表现可分为急性期和慢性期,急性期表现为组织大量EOS浸润,黏膜充血水肿纤维化和肌肉坏死;慢性期EOS增多并不显著,主要表现为不同程度的慢性炎性反应,肌层纤维化及显著的瘢痕形成,并可见淋巴细胞、浆细胞、肥大细胞等[10]。本组7例患儿行活组织检查,均符合EC。
由于EC发病率较低,因此目前对于该病尚无标准的治疗方法。一旦确诊,首先应寻找并去除相关致病因素。考虑EC是一种变态反应性疾病,诊断明确后通常予以激素、抗组胺药物、抗炎药物联合治疗。有报道应用环孢霉素A治疗EC患者[11],但其不良反应明显,不宜作为首选。若患者症状较重且反复发作,药物治疗效果不佳,可考虑行膀胱切除。本组7例患儿经过药物治疗后均取得较为满意的效果,虽然1例患儿反复1年未治愈,可能与其长期接触易致敏物质有关,经过药物治疗及改变居住环境后,患儿未再复发。由于儿童年龄小,且膀胱切除创伤大,大大降低了患儿的生活质量,多不提倡。因此,对EC患者,应选择个体化的治疗方案,并进行长期随访。
[1]Sparks S, Kaplan A, DeCambre M,et al. Eosinophilic cystitis in the pediatric population: a case series and review of the literature [J]. J Pediatr Urol, 2013, 9(6): 738-744.
[2]Ayuela Azcárate JM, Clau-Terré F, Vicho Pereira R, et al. Consensus document on ultrasound training in Intensive Care Medicine. Care process, use of the technique and acquisition of professional skills [J]. Med Intensiva. 2014, 38(1): 33-40.
[3]Rao RN, Ranjan P, Singla N, et al. Inflammatory myofibroblastic tumor of the urinary bladder diagnosed by anaplastic lymphoma kinase immunostaining [J]. Urol Ann, 2012, 4(2): 115-118.
[4]Wei L, Jianbo L, Qiang W, et al. Inflammatory myofibroblastic tumour of the bladder: case report and review of the literature [J]. Can Urol Assoc J, 2013, 7(3-4): E237-E240.
[5]Süer E, Gülpınar Ö, Mermerkaya M, et al. Inflammatorymyo fi broblastic tumor of the bladder in a 10-year-old girl [J]. Urology. 2012, 80(5): 1138-1140.
[6]Uluocak N1, Erdemir F, Parlaktas BS, et al. Bladder wall thickness in healthy school-aged children [J]. Urology, 2007, 69(4 ): 763-766.
[7]Shah RU, Lawrence C, Fickenscher KA, et al. Imaging of pediatric pelvic neoplasms [J]. Radiol Clin North Am, 2011, 49(4): 729-748.
[8]Alquati S, Gira FA, Bartoli V, et al. Low-grade myo fi broblastic proliferations of the urinary bladder [J]. Arch Pathol Lab Med, 2013, 137(8): 1117-1128.
[9]Galutira PJ, Canonigo BB, Cabansag MR, et a1. Presenting manifestations of eosinophilie cystitis in two Filipino children [J]. Int Urd Nephml,2010, 42(3): 557-563.
[10]Kim MS, Park H, Park CS, et a1. Eosinophilie cystitis associatd with eosinophilie enteroeolitis: case reports and review of the literature [J]. Br J Radiol, 2010, 83(990): 122-125.
[11]Okazaki S, Hori J, Kita M, et al. A case of eosinophilic cystitis mimicking an invasive bladder cancer [J]. Hinyokika Kiyo, 2014, 60(12): 635-639.
Eosinophilic cystitis in children: a report of 7 cases and literature review
ZHAO Shaocong, LIU Yufeng, WANG Dao, LI Bai, SU Shufang, WEI Linlin
(First Af fi liated Hospital of Zhengzhou University, Zhengzhou 450052, Henan, China)
ObjectiveTo explore the clinical and pathological features, diagnosis and treatment of eosinophilic cystitis in children.MethodThe clinical data of 7 patients with eosinophilic cystitis admitted from 2012 to 2016 were retrospectively analyzed, and the related literature were reviewed.ResultsThe median age of the 7 patients was 9 years, and clinical manifestations were urgent urination, frequent micturition, odynuria, hematuria, abdominal pain and nocturnal enuresis. Ultrasonography and CT examination showed thickened bladder wall and space occupying lesions. All the 7 children received bladder biopsy, and pathology was consistent with eosinophilic cystitis. Six of them were cured after 2 months of drug therapy, and the other one was cured by repeated drug treatment for 1 year. All patients were followed up for 3 months to 4 years until the abnormal symptoms of voiding disappeared and the abnormal changes of bladder disappeared by imaging examination.ConclusionEosinophilic cystitis in children is a benign lesion, having extremely similar clinical manifestations to bladder tumor. Without biopsy, the diagnosis of eosinophilic cystitis can also be made according to the clinical manifestation, laboratory examination and treatment effect. The treatment for this disease mainly includes hormone, antihistamine and anti-in fl ammatory drugs.
eosinophilic cystitis; diagnosis; treatment; child
10.3969/j.issn.1000-3606.2017.04.016
2016-09-29)
(本文编辑: 梁 华)
刘玉峰 电子信箱:lyf6012@163.com

