5α-还原酶2型缺乏症1例临床及基因分析
李瑞珍李 爽吴 静王 军姚 辉黄小力陈晓红杨禄红秦 原
1.华中科技大学同济医学院附属武汉市儿童医院 武汉市妇幼保健院(湖北武汉 430016);2.郑州大学第一附属医院(河南郑州 450052)
5α-还原酶2型缺乏症1例临床及基因分析
李瑞珍1李 爽1吴 静2王 军1姚 辉1黄小力1陈晓红1杨禄红1秦 原1
1.华中科技大学同济医学院附属武汉市儿童医院 武汉市妇幼保健院(湖北武汉 430016);2.郑州大学第一附属医院(河南郑州 450052)
目的探讨类固醇5α-还原酶2型缺乏症(SRD5A2)的临床特点、基因突变特征。方法回顾分析1例以外阴异常为初诊表现的SRD5A2患儿的临床资料。结果患儿,2岁5个月,社会性别为女性。基础促黄体生成素(LH)0.07 mIU/mL、促卵泡激素(FSH) 0.39 mIU/mL;人绒毛膜促性腺激素(HCG)刺激试验前后,睾酮分别是0.06 ng/mL、3.65 ng/mL,双氢睾酮(DHT)分别是19.67 pg/mL、68.25 pg/mL;17-羟孕酮(17-OHP)1.20 ng/mL,雄烯二酮(A2)0.07 ng/ mL;HCG试验后T/DHT为51.72、T/A2为14.70;抗苗勒管激素(AMH) 22.97 ng/mL,抑制素 B(INH-B) 274.4 pg/mL。盆腔超声和磁共振均未探及子宫及卵巢。染色体为46,XY;性别决定(SRY)基因检测无异常;雄激素受体(AR)基因结果阴性。患儿及父母外周血均检测到2型5α-还原酶(SRD5A2)基因的致病性突变。应用2.5% DHT凝胶涂抹阴茎4个月后阴茎增长2 cm。结论SRD5A2的诊断以HCG试验后T/DHT增高为主要依据,检测到致病性的SRD5A2基因突变可确诊。
46,XY性发育异常; 5α-还原酶2型缺乏症; 类固醇5α-还原酶2型基因; 雄激素受体基因
5α-还原酶2型缺乏症(5-alpha-reductase type 2 de fi ciency,SRD5A2),是一种少见的先天性男性性发育异常(disorders of sexual development,DSD),为常染色体隐性遗传性疾病[1],染色体核型均为46,XY。由于DSD病因复杂,容易误诊和漏诊,贻误治疗时机,因此越来越受到儿科医师的重视[2,3]。目前分子基因的研究证据,如基因点突变、缺失均证实2型5α-还原酶基因(SRD5A2)是SRD5A2的关键突变基因。?实验室检查中除睾酮(testosterone,T)与双氢睾酮(dihydrotestosterone,DHT)比值(睾酮/DHT)增高外,若还存在SRD5A2基因突变则具有特征性或诊断性意义[4,5]。5α-还原酶的作用主要是催化睾酮转化为活性更强的DHT。因目前很多医院尚不能检测DHT,加之SRD5A2发病率很低,因此很容易漏诊及误诊。本文报告1例SRD5A2患儿的临床特征、实验室检查及基因突变结果。
1 临床资料
患儿,2岁5个月,社会性别女性,因外阴形态异常就诊。患儿生后发现阴茎细小,尿道开口异常,蹲位排尿。门诊以“尿道下裂(后型)、阴茎阴囊转位”收入武汉市儿童医院泌尿外科治疗。入院后体格检查:体温36.5℃,心率110次/min,呼吸24次/min。神志清楚,双肺呼吸音清,心律齐,心音有力,各瓣膜区未闻及杂音。腹部外形正常,全腹柔软,肝脾肋下未触及。阴茎细小,长约1 cm,帽状包皮,阴囊皮肤异位于阴茎背侧,尿道外口位于会阴部,阴囊对裂,双睾丸位于阴囊内,大小约2 mL,睾丸质地软。入院前染色体检查示46,XY;SRY基因检测无异常。华中科技大学附属武汉协和医院检查性激素基础值:促黄体生成素(luteotropic hormone,LH)0.334 IU/L,促卵泡激素(follicle-stimulating hormone,FSH)0.57 IU/L,泌乳素(prolactin,PRL)9.99 μg/L,孕酮(progesterone,P)0.16 nmol/L,雌二醇(E2)<18.35 pmol/L,睾酮<0.087 nmol/L。盆腔超声提示未探及子宫及卵巢;阴囊超声示左侧“大阴唇”见17.3mm×8.7mm卵圆形等回声团,边界清,实质回声均匀,右侧腹股沟下段见15.5mm×7.4mm卵圆形等回声团,边界清,实质回声均匀。等回声团考虑为睾丸组织。彩色多普勒血流显像示上述等回声团内见血流信号。
入院后检查血、尿常规无异常,肝、肾功能无异常;皮质醇测定8:00am 625.80 nmol/L,8:00pm 32.12 nmol/L;性激素基础值LH 0.07 mIU/mL,FSH 0.31 mIU/mL,睾酮 0.01 ng/mL,睾酮 0.35 ng/ mL,PRL 349.00 μIU/mL;β-人绒毛膜促性腺激素(β-HCG):0 mIU/mL;胰岛素样生长因子-1(IGF-1) 47.8 ng/mL;胰岛素样生长因子结合蛋白3(IGFBP3) 2.77 μg/mL;甲状腺功能正常;促肾上腺皮质激素(ACTH) 30.0 pg/mL;17-α羟孕酮1.20 ng/ mL;抗苗勒管激素(anti Mullerian hormone,AMH)22.97 ng/mL(正常参考值0.34~9.38 ng/mL),抑制素B(inhibin B,INH-B)274.4 pg/ml (正常参考值18.22~311.27pg/mL)。17-α羟孕酮、A2、AMH和INH-B均于康圣达公司检测。
彩超检查双肾、双输尿管、膀胱及肾血管未见明显异常。阴囊、睾丸、附件及精索彩色超声示,右腹股沟中段可见约1.3 cm×0.9 cm的低回声区,边界清晰,内部光点分布均匀;右阴囊内未探及睾丸声像图;左侧睾丸切面形态正常,大小1.3 cm×0.8 cm ×0.9cm,内部光点分布均匀,未见局限性异常回声;左侧睾丸位于阴囊内。盆腔磁共振成像(MRI)示右腹股沟区见一等T1、稍长T2信号影,内部信号均匀,截面大小约11 mm×9 mm,左侧阴囊内部见软组织信号睾丸影,双侧腹股沟区未见其他异常肿块影;盆腔内未见明显子宫及卵巢信号影。垂体MRI正常。
GnRH刺激实验结果显示:LH基础值0.07 mIU/ mL,峰值1.98 mIU/mL;FSH基础值0.39 mIU/mL,峰值6.79 mIU/mL,提示垂体功能正常。见表1。HCG激发试验结果示睾酮激发前0.06 ng/mL,激发后3.53 ng/mL;DHT激发前19.67 pg/mL,激发后68.25 pg/ mL;睾酮/DHT在HCG激发前3.05,激发后51.72,需考虑SRD5A2。睾酮/A2在激发前0.857,激发后14.70。见表2。
获得患儿父母的知情同意后,抽取患儿及其父母静脉血各2 mL,EDTA抗凝,由广州金域医学检验中心行基因检测。应用过柱法从检测样本中提取DNA,双脱氧链末端终止法测序技术对SRD5A2基因的外显子编码区进行直接测序,与参考序列(NG-008365.1与NM-000348.3)进行比较,从而发现可能存在的基因突变。患儿雄激素受体(AR)基因阴性,未检测到致病的基因突变。SRD5A2基因c.683C>T p.(Ala228Val)杂合,SRD5A2基因c.680G>A p.(Arg227Gln) 杂合[命名方式遵从HGVS国际规范(http://www.hgvs.org/ mutnomen/)]。患儿父母SRD5A2基因测序均阳性,父亲SRD5A2基因检测到特定位点的致病突变。对患儿SRD5A2基因的c.680G、c.683C位点进行检测,发现其携带c.680G>A,p.(Arg227Gln)杂合突变。母亲SRD5A2基因检测到特定位点的致病突变。对患儿SRD5A2基因的c.680G、c.683C位点进行检测,发现其携带c.683C>T,p.(Ala228Val)杂合突变。见表3。
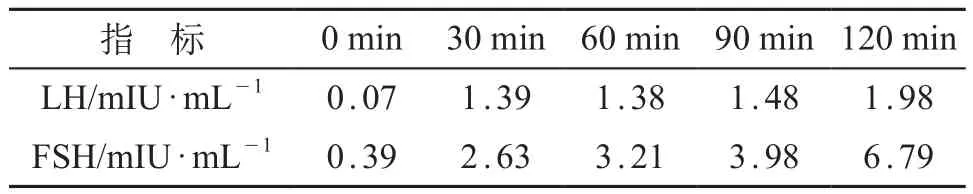
表1 GnRH刺激试验检测值
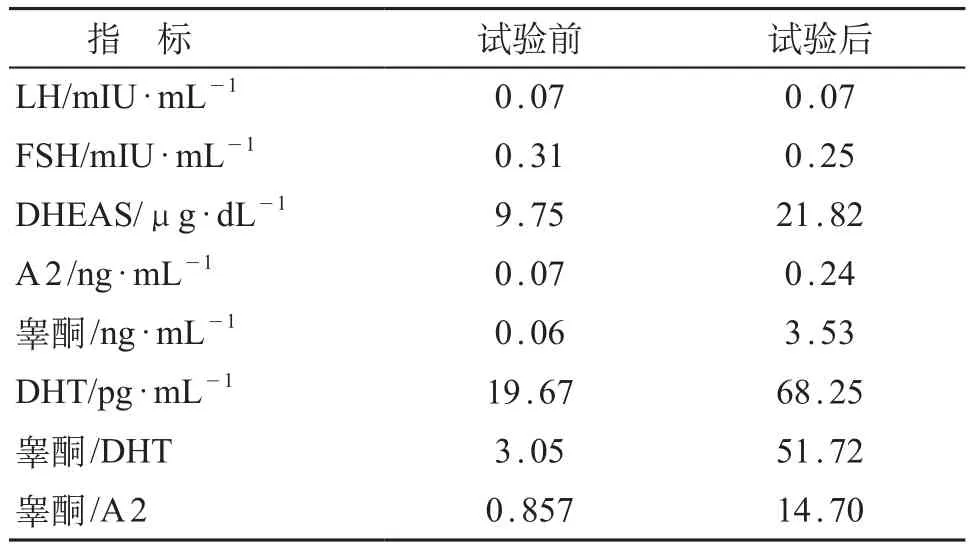
表2 HCG刺激试验检测值
患儿确诊半年后予DHT凝胶,每晚睡前用2% DHT凝胶涂抹于阴茎及其根部,剂量为25 mg/d,2个月后复查血睾酮、DHT,根据血睾酮和DHT浓度调整剂量。3个月后,复查阴茎达3.1 cm后,泌尿外科行阴茎下弯矫直术,然后再择期行尿道下裂修补术。
2 讨论
SRD5A2的特征性改变是血浆DHT水平在青春期后不能随着T水平成比例升高,导致依赖DHT的靶器官(阴茎、阴囊、尿道及前列腺)发育和成熟异常[6]。正常婴儿外周血中的睾酮/DHT为4.9±2.5,正常成年男性为12.0±3.1;SRD5A2患者血浆LH水平正常或轻微升高,FSH水平半数患者正常、半数升高,E2水平正常,故一般不伴有乳房发育。
SRD5A2为常染色体隐性遗传,是一种较少见的家族性性分化异常。SRD5A2基因定位于2p23,由254个氨基酸组成,主要在前列腺原基和外生殖器表达。SRD5A2基因突变以点突变为主,以错义突变为多见,还有基因缺失、剪切异常等[7]。基因突变导致SRD5A2酶活性完全丧失或严重降低,睾酮不能转化为足够量的DHT,从而导致外生殖器分化障碍,发生小阴茎、尿道下裂等外阴异常,同时伴有前列腺发育不良[8]。本例患儿SRD5A2基因突变位点为c.683C>T和c.680G>A,分别来自于其母亲和父亲,为典型复合杂合突变,与国内报道类似[9]。
SRD5A2基因突变可能为中国儿童尿道下裂的常见病因之一[10],对尿道下裂患儿应在性别决定和外科手术矫治前行SRD5A2等基因的筛查,以期对本症行更有效的防治。国内报道,病因不明DSD患儿以46,XY DSD为主,46,XY DSD患儿以各类小阴茎表现最多见[11]。经基因检测证实46,XY女性DSD的常见病因是AR基因缺陷,临床诊断符合完全性雄激素不敏感综合征(CAIS),但应注意鉴别SRD5A2[9]。46,XX DSD以先天性肾上腺皮质增生症居多,而46,XY DSD以睾丸功能低下及雄激素不敏感综合征居多,部分原因不明DSD可能与胚胎期睾酮分泌不足有关[12]。因此,对于46,XY DSD的患儿,应常规检测SRD5A2基因和AR基因以明确诊断。
SRD5A2的诊断要点包括:①染色体核型46,XY,SRY基因检测无异常。②出生时性别辨认不清,阴蒂肥大似阴茎,会阴阴囊型或阴囊型尿道下裂,盲端阴道,性腺为睾丸,位于腹股沟管或阴囊阴唇褶内;无子宫和输卵管,无附睾和输精管存在,射精管开口于阴道内;前列腺缺如、萎缩或发育不良,出生后往往当女孩抚养。③青春期出现明显的男性化表现,如变声、肌肉容量增大,外生殖器呈阴茎样,可达4~8 cm,有性冲动和勃起,阴囊出现褶皱和色素沉着,并能射精,但是体毛如阴毛、腋毛和胡须缺如或稀少,精液容量减少,可有精子;睾丸组织学检查显示间质细胞增生,精子发生受损等[13,14]。④HCG兴奋试验后血浆睾酮/DHT显著升高,一般>35;但是睾酮/DHT正常并不能排除SRD5A2,因睾酮/TDH可因2型5a-还原酶活性仅部分缺乏而正常,且部分雄激素不敏感综合征(PAIS)患儿该比值也可能增高,故目前认为仅能通过基因检测对SRD5A2进行确诊[10]。

表3 SRD5A2基因突变结果
SRD5A2患者的性别取向一般应为男性,在婴儿期明确诊断的患者,治疗用2.5% DHT凝胶涂抹于阴茎表面及其根部的皮肤上,剂量为0.2~0.3 mg/(kg·d),能有效促进阴茎生长而不发生骨骼成熟加速[15],需定期监测血睾酮浓度,睾酮达到青春中期水平说明药物剂量适量,同时需注意药物不良反应,定期监测骨龄、血细胞比容和血脂,并据此调整剂量。阴茎长度达到3 cm后可手术整形,行尿道下裂修补术和阴茎下弯矫直术,纠正排尿;睾丸位于腹股沟管内者,同时行睾丸固定术。到了青春期时给予雄激素替代治疗,最理想的雄性激素是DHT;亦有人试验超大剂量睾酮酯治疗,可以提高血浆DHT水平,但是疗效尚不够满意,阴茎的最后长度仍低于正常男子2SD以上,此外,长期应用超大剂量睾酮的安全性还缺乏研究[16]。而作为女性生活的患者,行外生殖器整形,切除睾丸、附睾和输精管,达到青春期年龄时给予雌孕激素替代治疗,以促进外阴女性化,必要时实施阴道成形术。
本例患儿出生时因阴茎短小、阴茎呈阴蒂样改变且伴有严重的尿道下裂,故作为女孩抚养,一直下蹲排尿。行HCG试验示睾酮/DHT比值显著升高,经检测SRD5A2基因确诊为SRD5A2,予2% DHT凝胶涂抹于生殖器皮肤上阴茎长至3 cm后才行阴茎下弯矫直术和尿道下裂修补术。故对于小阴茎、小睾丸、阴囊及尿道下裂等外阴部雄性化不足的患儿,一定要做HCG兴奋试验以明确是否为SRD5A2,再进一步检测SRD5A2基因以确诊,同时检测AR基因排除雄激素不敏感综合征(AIS)[17],对于外生殖器模糊不清或小阴茎者提倡在婴儿期早期诊断[18,19],争取在患儿3岁前完成外阴部的修补手术,使其能站立排尿,以减少对其心理发育上的影响。
[1]Zhu H, Liu W, Han B, et al. Phenotypic and molecular characteristics in eleven Chinese patients with 5alphareductase type 2 deficiency [J]. Clin Endocrinol (Oxf), 2014, 81(5):711-720.
[2]罗小平, 应艳琴. 关注儿童性发育障碍疾病的诊治 [J].中国实用儿科杂志, 2013,28(10):721-724.
[3]巩纯秀, 秦淼, 武翔靓. 儿科内分泌医生对性发育异常患儿的评估和管理 [J]. 中国循证儿科杂志, 2014, 9 (2):140-149.
[4]Cheng J, Lin R, Zhang W, et al. Phenotype and molecular characteristics in 45 Chinese children with 5alpha-reductase type 2 deficiency from South China [J]. Clin Endocrinol (Oxf), 2015, 83(4):518-526.
[5]Chan AO, But BW, Lee CY, et al. Diagnosis of 5alphareductase 2 deficiency: is measurement of dihydrotestosterone essential? [J]. Clin Chem, 2013, 59(5):798-806.
[6]Shabir I, Khurana ML, Joseph AA, et al. Phenotype, genotype and gender identity in a large cohort of patients from India with 5alpha-reductase 2 deficiency [J]. Andrology, 2015, 3(6):1132-1139.
[7]伍学焱, 茅江峰, 史轶蘩, 等. 类固醇5α-还原酶及5α-还原酶2型缺陷症研究进展 [J]. 基础医学与临床, 2006, 26(3):225-230.
[8]Okeigwe I, Kuohung W. 5-Alpha reductase deficiency: a 40-year retrospective review [J]. Curr Opin Endocrinol Diabetes Obes, 2014, 21(6):483-487.
[9]董文科, 秦雪艳, 陆文丽, 等. 46,XY女性表型性发育障碍12例分子病因与临床研究 [J]. 中国实用儿科杂志, 2013, 28(10):764-768.
[10]王瑞芳, 董治亚, 王伟, 等. 52例尿道下裂患者5α-还原酶2型基因突变研究 [J]. 中国实用儿科杂志, 2012, 27(9):693-696.
[11]吴迪, 巩纯秀, 秦淼. 病因不明性发育异常患儿153例临床及身高状况分析 [J]. 中国循证儿科杂志, 2013, 8(1):46-49.
[12]黄莹莹, 李嫔. 儿童性发育异常的临床特征及染色体核型分析 [J]. 上海交通大学学报(医学版), 2013, 33(4):450-453.
[13]Kang HJ, Imperato-McGinley J, Zhu YS, et al. The effect of 5alpha-reductase-2 de fi ciency on human fertility [J]. Fertil Steril, 2014, 101(2):310-316.
[14]Vija L, Ferlicot S, Paun D, et al. Testicular histological and immunohistochemical aspects in a post-pubertal patient with 5alpha-reductase type 2 deficiency: case report and review of the literature in a perspective of evaluation of potential fertility of these patients [J]. BMC Endocr Disord, 2014,14:43.
[15]Vupputuri M, Kandepu M, Devireddy HR. 5 alpha-reductase type 2 deficiency: response to dihydrotestosterone gel [J]. Indian J Pediatr, 2014, 81(8):821-823.
[16]Mendonca BB, Inacio M, Costa EM, et al. Male pseudohermaphroditism due to steroid 5alpha-reductase 2 deficiency. Diagnosis, psychological evaluation, and management [J]. Medicine (Baltimore), 1996, 75(2):64-76.
[17]Bertelloni S, Baldinotti F, Russo G, et al. 5alpha-reductase-2 de fi ciency: clinical fi ndings, endocrine pitfalls, and genetic features in a large Italian Cohort [J]. Sex Dev, 2016, 10(1):28-36.
[18]Maleki N, Kalantar Hormozi M, Iranparvar Alamdari M, et al. 5-alpha-reductase 2 de fi ciency in a woman with primary amenorrhea [J]. Case Rep Endocrinol, 2013, 2013:631060.
[19]董治亚. 小阴茎、小睾丸的诊断与治疗 [J]. 实用儿科临床杂志, 2012, 27(8):561-563.
The analysis of gene mutation and diagnosis and treatment of 5α-reductase 2 de fi ciency in a child
LI Ruizhen1, LI Shuang1, WU Jing2, WANG Jun1, YAO Hui1, HUANG Xiaoli1, CHEN Xiaohong1, YANG Luhong1, QIN Yuan1
(1. Wuhan Children's Hospital, Wuhan Maternal and Child Healthcare Hospital, Tongji Medical College, Huazhong University of Science & Technolgy, Wuhan 430016, Hubei, China; 2. First Af fi liated Hospital of Zhengzhou University, Zhengzhou 450052, Henan, China)
ObjectiveTo explore the clinical feature and gene mutation in steroid 5α-reductase 2 de fi ciency (SRD5A2).MethodThe clinical data of SRD5A2 in a child with vulva abnormality as the first manifestation was retrospectively analyzed.ResultsThis was a 29-month-old child, whose social gender was female. The level of her basic luteinizing hormone (LH) was 0.07 mIU/mL, and follicle-stimulating hormone was (FSH) 0.39 mIU/mL. The baseline levels of testosterone (T), dihydrotestosterone (DHT), 17-hydroxyprogesterone (17-OHP) and androstendione (A2) were 0.06 ng/mL, 19.67 pg/mL, 1.20 ng/mL, and 0.07 ng/mL respectively. Those levels were 3.65 ng/mL, 68.25 pg/mL, 51.72 ng/mL, and 14.70 ng/mL respectively after Human chorionic gonadotropin (HCG) stimulation. The levels of her anti-mullerian hormone (AMH) was 22.97 ng/mL, and inhibin B (INH-B) was 274.4 pg/mL. The uterus and ovaries were not detected by Pelvic ultrasound and MRI. The chromosome showed 46, XY. Sex determination (SRY) gene detection showed normal. Androgen receptor (AR) gene detection showed negative. There was pathogenic mutation of 5α-reductase 2 (SRD5A2) gene in peripheral blood of the child and her parents. The penis grows 2 cm after 4 months of treatment with 2.5% DHT gel.ConclusionSRD5A2 is diagnosed mainly based on the increase of T/DHT after HCG stimulation experiment and it can be con fi rmed by detection of pathogenic SRD5A2 mutation.
46, XY disorders of sex differentiation; steroid 5α-reductase 2 de fi ciency; SRD5A2 gene; AR gene
10.3969/j.issn.1000-3606.2017.04.014
2016-0-01)
(本文编辑:蔡虹蔚)
国家自然科学基金项目(No.81300685);武汉市卫生计生委科研项目【No. 武卫(2016)14号,WX16D17】
李爽 电子信箱:dr_ls@163.com

