宫颈癌手术前后气道变化及其相关因素分析
耿炜莲, 聂玉艳, 黄绍强
复旦大学附属妇产科医院麻醉科,上海 200090
·短篇论著·
宫颈癌手术前后气道变化及其相关因素分析
耿炜莲, 聂玉艳, 黄绍强*
复旦大学附属妇产科医院麻醉科,上海 200090
目的: 探讨腹腔镜和经腹宫颈癌根治术术后气道变化的情况及相关因素。方法: 选择美国麻醉医师协会(ASA)Ⅰ~Ⅱ级择期行腹腔镜和经腹宫颈癌根治术的患者各20例。记录两组患者术前、术后1 h、术后24 h的麦氏评分、咬唇试验和颈围,分析三者与术中气道压和中心静脉压的关系。结果: 腹腔镜组与经腹组患者麦氏评分、咬唇试验和颈围在术前、术后1 h和术后24 h差异均无统计学意义。腹腔镜组患者术后1 h麦氏评分(P=0.001)、咬唇试验结果(P=0.003)与术前差异均有统计学意义,术后24 h麦氏评分、咬唇试验结果与术前差异均无统计学意义;腹腔镜组患者颈围术后1 h[(34.18±2.50) cm]、术后24 h[(32.98±2.30) cm ]与术前[(32.48±2.58) cm]差异均有统计学意义(P<0.05)。经腹组术后1 h和术后24 h麦氏评分、咬唇试验及颈围与术前差异均无统计学意义。术后1 h麦氏评分与手术开始后1 h、2 h气道压及手术开始后1 h中心静脉压正相关(P<0.05),而术后1 h咬唇试验与手术开始后1 h、2 h、3 h气道压及手术开始后2 h中心静脉压正相关(P<0.05)。结论: 与经腹宫颈癌根治术相比较,腹腔镜下宫颈癌根治术术后早期气道变化明显,并且这种气道变化可能与术中早期气道压和中心静脉压有关。
气道变化; 麦氏评分; 咬唇试验; 颈围
全麻下气管导管拔除后风险较多,其中最常见的是拔管后上呼吸道梗阻所引起的低氧血症,严重者甚至需要进行再插管。择期手术患者术后拔管后再插管率为0.10%~0.45%,危重患者上升为4%~25%[1]。呼吸道梗阻是术后气道相关事件的常见原因[2]。 气道变化一方面增加了拔管后上呼吸道梗阻的风险,同时也增加了拔管后再插管的难度。因此,需要及时进行气道评估,做好充分准备。目前,气道评估常用的方法有麦氏评分和咬唇试验。
腹腔镜下行宫颈癌根治术具有创伤小、患者术后恢复快、便于发现微小病灶,避免二次手术风险等优点。但是,腹腔镜手术术中,患者为气腹且处于头低脚高位,长时间手术是否会引起气道的变化,而这样的变化又与哪些因素有关,目前相关研究较少。
因此,本研究联合应用麦氏评分和咬唇试验评估了腹腔镜下或经腹行宫颈癌根治术后的气道变化,并进行了相关因素分析,现报告如下。
1 资料与方法
1.1 一般资料 选择本院2014年6月至12月美国麻醉医师协会(American Society of Anesthesiologists,ASA )Ⅰ~Ⅱ级、择期行全麻下腹腔镜宫颈癌根治术或经腹宫颈癌根治术的患者各20例。排除标准:(1)精神异常不能合作者;(2) 合并严重基础疾病,如肝肾功能异常、心功能衰竭等。本研究为前瞻性研究,经医院医学伦理委员会批准,所有患者均知情同意并签署知情同意书。
1.2 麻醉方法 患者术前8 h禁饮、禁食,术前不额外给予镇静药。入室后取平卧位,常规监测无创血压、心电图、指脉氧饱和度、体温、脑电双频指数(bispectral index,BIS)。开放右侧颈内静脉后,静脉滴注乳酸林格液8 mL/(kg·h)。所有患者均采用异丙酚2.5 mg/kg、舒芬太尼0.5 μg/kg以及顺式阿曲库铵0.1 mg/kg静脉注射进行麻醉诱导,并行气管插管。
插管成功后予容量控制模式下机械通气,潮气量6~8 mL/kg、呼吸频率10~12次/min;根据PaCO2调整潮气量和呼吸频率,使PaCO2维持在35~45 mmHg(1 mmHg=0.133 kPa)。采用异丙酚6~12 mg/(kg·h)、瑞芬太尼0.2~0.25 μg/(kg·min)以及顺式阿曲库胺间断注射进行麻醉维持,使BIS值维持在40~60。体温维持在36~37℃,必要时可静脉给予加热的液体。
手术结束即刻停药,待患者完全清醒,肌松残余作用消失,潮气量>8 L/min、呼吸频率14~20次/min,拔除气管导管。在手术结束拔管后转运至麻醉恢复室即刻,持续静脉滴注舒芬太尼1~2 μg/h(负荷量为1.5 μg),锁定时间为8~10 min。
术中,若平均动脉压低于90 mmHg或者较基础值下降>30%,给予去氧肾上腺素100 μg;若心率低于50次/min,给予阿托品0.5 mg。由一位有经验的麻醉医师根据出血量调整液体量和输血制品,必要时监测血红蛋白浓度。
1.3 观察指标及方法 手术开始前(T1):进行气道评级(麦氏评分、咬唇试验); 测量颈围;记录患者的身高、体质量、年龄、既往病史等一般情况。术中:麻醉后每小时记录中心静脉压、气道压、 输血量、输液量、出血量、尿量。术后1 h(T2)、24 h(T3):进行气道评级(麦氏评分、咬唇试验);测量颈围。
麦氏评分方法如下:患者端坐位,面向麻醉医师,用力伸舌至最大程度,根据看到的咽部结构分为4级。Ⅰ级:可以看到软腭、咽鄂弓、悬雍垂和硬腭;Ⅱ级:可以看到软腭、悬雍垂、硬腭;Ⅲ级:可以看到软腭、硬腭;Ⅳ级:仅见硬腭。咬唇试验如下:患者尽量下切牙去咬上唇,Ⅰ级:下切牙超过上唇线;Ⅱ级:下切牙低于上唇线;Ⅲ级:不能咬往上唇。

2 结 果
2.1 两组患者一般情况比较 两组患者年龄、身高、体质量、补液量、尿量、出血量及手术时间差异无明统计学意义(表1)。
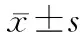
表1 两组患者一般情况的比较 n=20,
2.2 两组麦氏评分、咬唇试验、颈围比较 两组患者T1、T2、T3时点麦氏评分、咬唇试验、颈围差异均无统计学意义。腹腔镜组患者T2时点麦氏评分(P=0.001)、咬唇试验(P=0.003)与T1时点差异有统计学意义,T3时点麦氏评分(P=0.199)、咬唇试验(P=0.286)与T1时点差异无统计学意义(图1);腹腔镜组患者T2时点颈围较T1时点明显增粗,T3时点仍较粗。经腹组患者T2、T3时点麦氏评分、咬唇试验及颈围与T1时点差异均无统计学意义(图2,表2)。
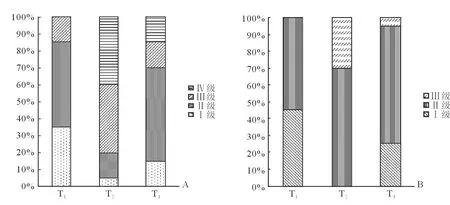
图1 腹腔镜组3个时间点麦氏评分和咬唇试验变化的比较
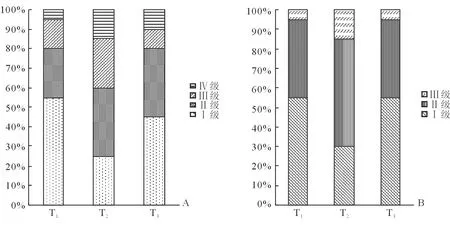
图2 经腹组3个时间点麦氏评分和咬唇试验变化的比较
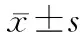
l/cm; n=20,
*P<0.05与T1相比
2.3 腹腔镜组术后早期麦氏评分和咬唇试验变化的相关因素分析 进一步采用Pearson法分析腹腔镜组T2时点麦氏评分和咬唇试验的变化与年龄、性别、身高、体质量、补液量、气道压、中心静脉压等的相关性。T2时点麦氏评分与手术开始后1 h(r=0.441,P=0.013)、2 h(r=0.477,P=0.007)气道压及手术开始后1 h的中心静脉压(r=0.228,P=0.046)相关;而T2时点咬唇试验与手术开始后1 h(r=0.569,P=0.00)、2 h(r=0.526,P=0.02)、3 h(r=0.543,P=0.03)的气道压及手术开始后2 h的中心静脉压(r=0.41,P=0.03)相关。
3 讨 论
腹腔镜下宫颈癌根治术CO2气腹时间长、手术范围广。长时间CO2气腹以及头低脚高截石位,使患者头面部静脉回流受限,中心静脉压、颅内压和眼内压均增加[3],引起面部、眼睑和舌体水肿,同时引起气道周围软组织水肿,使气道评级增加[4]。手术结束后,患者平卧或头高位,静脉回流逐渐改善,气道水肿在24 h内随之改善[4]。本研究中,经腹组术后1 h和术后24 h的麦氏评分、咬唇试验和颈围与术前比较差异均无统计学意义。而腹腔镜组在术后1 h出现麦氏评分和咬唇试验的改变,但在术后24 h均恢复原状;颈围在术后1 h和24 h均有明显变化。这表明经过长时间的腹腔镜手术,患者在术后1 h气道发生了明显变化,术后24 h改善,与上述研究一致。
本研究中,腹腔镜组术后麦氏评分、咬唇试验的变化与术中气道压、中心静脉压早期变化相关,可能是由于腹腔镜手术开始时,患者腹腔压力突然增加,气道压、平均动脉压、中心静脉压出现较大波动,对气道产生明显影响。而随着手术时间的延长,腹腔压力趋于稳定,气道压和中心静脉压逐渐稳定,对气道的影响随之减小。腹腔镜术后上呼吸道水肿除了与手术有关,更与气管导管及套囊的硅胶及塑料材料对气管壁的直接化学性损伤以及气管导管及套囊压迫气管壁所造成的机械性损伤有关[5-6]。这也可能是本研究中术后气道变化与术中早期中心静脉压和气道压相关,但Pearson系数较低有关的原因。
判断喉头水肿的金标准为喉镜直视,其缺点在于:由于此时患者意识已经逐渐恢复,而其带来的痛苦较大,患者不能很好地配合检查。其他判断标准有漏气实验以及CT、MRI、超声等检查,这些检查特异性差且不够便利[7-8]。Pluijms等[9]认为,拔管后再插管增加患者的发病率和死亡率,延长住院时间。因此,寻找有效的办法进行拔管前气道评估显得尤为重要。麦氏评分和咬唇试验是常用的气道评估方法。Wajekar等[10]认为,二者联合应用可以提高预测困难气道的准确性。此外,调整围术期补液量、及时补充失血,维持血流动力学稳定,可以减少术后拔管后再插管的风险[11]。
本研究的局限性主要有两点:(1)患者术中均采用容量控制通气,而Choi等[12]认为,压力控制通气较容量控制通气可改善肺的动态顺应性,降低气道峰压。因此,不同通气方法对上呼吸道水肿的影响还需未来更进一步的研究。(2)本研究均为女性成年宫颈癌行腹腔镜手术的患者,对于男性或儿童腹腔镜手术,能否得出类似结果,仍需进一步的研究。
综上所述,与经腹宫颈癌根治术相比,行腹腔镜下宫颈癌根治术的患者术后1 h的气道变化明显,这种气道变化与手术开始后早期的气道压和中心静脉压相关。本研究认为,麦氏评分、咬唇试验和颈围三者结合可用于评估术后上呼吸道水肿,但其特异性和敏感性仍需进一步的研究。
[ 1 ] CAVALLONE L F, VANNUCCI A.Review article: Extubation of the difficult airway and extubation failure[J].Anesth Analg,2013,116(2):368-383.
[ 2 ] COOK T M, WOODALL N, FRERK C, et al.Major complications of airway management in the UK: results of the Fourth National Audit Project of the Royal College of Anaesthetists and the Difficult Airway Society.Part 1: anaesthesia[J].Br J Anaesth,2011,106(5):617-631.
[ 3 ] KILIC O F, BÖRGERS A, KÖHNE W,et al.Effects of steep Trendelenburg position for robotic-assisted prostatectomies on intra- and extrathoracic airways in patients with or without chronic obstructive pulmonary disease[J].Br J Anaesth, 2015,14(1):70-76.
[ 4 ] ROBBA C, CARDIM D, DONNELLY J, et al.Effects of pneumoperitoneum and Trendelenburg position on intracranial pressure assessed using different non-invasive methods[J].Br J Anaesth, 2016,117(6):783-791.
[ 5 ] D'ALONZO R C, GAN T J, MOUL J W, et al.A retrospective comparison of anesthetic management of robot-assisted laparoscopic radical prostatectomy versus radical retropubic prostatectomy[J].J Clin Anesth, 2009,21(5):322-328.
[ 6 ] 李惟一, 范灵云, 耿桂启, 等.气管导管不同套囊压力对全身麻醉气管插管时心血管反应的影响[J].中国临床医学, 2015, 22(2): 192-194.
[ 7 ] MIKAEILI H, YAZDCHI M, TARZAMNI M K, et al.Laryngeal ultrasonography versus cuff leak test in predicting postextubation stridor[J].J Cardiovasc Thorac Res,2014,6(1):25-28.
[ 8 ] PATEL A B, ANI C, FEENEY C.Cuff leak test and laryngeal survey for predicting post-extubation stridor[J].Indian J Anaesth,2015,59(2):96-102.
[ 9 ] PLUIJMS W A, VAN MOOK W N, WITTEKAMP B H, et al.Postextubation laryngeal edema and stridor resulting in respiratory failure in critically ill adult patients: updated review[J].Crit Care,2015,19:295.
[10] WAJEKAR A S, CHELLAM S, TOAL P V.Prediction of ease of laryngoscopy and intubation-role of upper lip bite test, modified mallampati classification, and thyromental distance in various combination[J].J Family Med Prim Care,2015,4(1):101-105.
[11] ABBASI S, MORADI S, TALAKOUB R,et al.Effect of nebulized budesonide in preventing postextubation complications in critically patients: A prospective, randomized, double-blind, placebo-controlled study[J].Adv Biomed Res,2014,3:182.
[12] CHOI E M, NA S, CHOI S H,et al.Comparison of volume-controlled and pressure-controlled ventilation in steep Trendelenburg position for robot-assisted laparoscopic radical prostatectomy[J].J Clin Anesth,2011,23(3):183-188.
[本文编辑] 姬静芳
The change of airway after cervical cancer resection and its influencing factors
GENG Wei-lian, NIE Yu-yan, HUANG Shao-qiang*
Department of Anesthesia, Obstetrics and Gynecology Hospital, Fudan University, Shanghai 200090, China
Objective: To analyze the reason which cause the different change of airway appearance after laparoscopic radical resection and transabdominal radical resection for cervical cancer.Methods: Patients with ASAⅠ-Ⅱ,twenty undergoing laparoscopic radical resection of cervical cancer and twenty with transabdominal radical resection of cervical cancer were enrolled.The parameters of Mallampati class, class of upper-lip-bite test, and neck circumference were measured pre-surgery, 1 h after and 24 h after surgery.The correlation between these three parameters and airway pressure or central venous pressure were analyzed.Results: The parameters of Mallampati class, class of upper-lip-bite test, and neck circumference showed no statistical significance between laparoscopic group and transabdominal group at each time.The statistical significances were found between the parameter of Mallampati class (P=0.001) and class of upper-lip-bite test (P=0.003) 1 h after surgery and before surgery, while no parameters significantly changed between 24 h after surgery and before surgery.The parameter of neck circumference in laparoscopic treatment group statistically changed 1 h ([34.18±2.50] cm) and 24 h ([32.98±2.30] cm) after surgery than before surgery ([32.48±2.58] cm,P<0.05).In transabdominal group, no statistical difference was found in the parameters of Mallampati class , class of upper-lip-bite test and neck circumference at 1 h or 24 h after surgery.In the group of laparoscopic treatment, Mallampati class 1 h after surgery was positively related to the airway pressure at 1 h and 2 h after beginning of surgery and central venous pressure at 1 h after beginning of surgery(P<0.05).There were also positive correlation of class of upper-lip-bite test 1 h after surgery and airway pressure at 1 h, 2 h and 3 h after beginning of surgery and central venous pressure at 2 h after beginning of surgery (P<0.05).Conclusions: Compared with the transabdominal radical resection, in laparoscopic radical resection, there are significant changes of airway at 1 h after surgery, which related to the airway pressure and central venous pressure at the beginning of surgery.
airway change; mallampati class; upper-lip-bite test; neck circumference
2016-12-06 [接受日期] 2017-01-16
耿炜莲, 硕士, 住院医师.E-mail:irisgenggeng@126.com
*通信作者(Corresponding author).Tel: 021-33189900-6868, E-mail:drhuangsq@163.com
10.12025/j.issn.1008-6358.2017.20161135
R 737.33
A

