阴道分娩后盆底肌力受损高危因素分析
杨晓清, 王素珍, 肖喜荣
1.复旦大学附属妇产科医院尿动力室,上海 200090 2.复旦大学附属妇产科医院产科, 上海 200090
·论 著·
阴道分娩后盆底肌力受损高危因素分析
杨晓清1, 王素珍1, 肖喜荣2*
1.复旦大学附属妇产科医院尿动力室,上海 200090 2.复旦大学附属妇产科医院产科, 上海 200090
目的: 分析阴道分娩产妇的产后盆底肌力改变及盆腔脏器脱垂情况,探讨盆底肌力受损的高危因素。 方法: 选择2015年4月至6月复旦大学附属妇产科医院门诊进行产后复查的阴道分娩产妇288例,回顾性分析其产后6周盆底功能检查结果。通过调阅住院病历获取其临床数据,对影响产后盆底肌力的因素进行Logistic回归分析。结果: 288例产妇中,252例(87.5%)产后出现盆底肌力受损。其中,149例(51.7%)阴道前壁膨出,29例(10.1%)阴道后壁膨出,7例(2.4%)产妇子宫脱垂。单因素与多因素Logistic回归分析均显示,仅新生儿体质量与盆底肌力受损相关(P<0.05),而产妇年龄、产次、分娩孕周、体质指数、产钳助产、第一产程时间、第二产程时间及侧切等产科因素与盆底肌力受损无相关性。结论: 妊娠和分娩易导致盆底肌力异常及盆腔脏器脱垂;在各产科因素中,新生儿体质量与盆底肌力受损明显相关。
盆底肌力;盆腔脏器脱垂;阴道分娩;产后
盆腔器官脱垂(pelvic organ prolapse, POP)由盆腔器官缺乏正常组织支撑所致。50岁以上女性中,超过半数受其困扰,且发病率随年龄增加[1]。盆底肌力受损常先于POP出现,可以通过盆底肌锻炼改善盆底肌力而预防POP[2-3]。
孕期产生的激素变化及重力牵拉导致盆底支持结构受损,盆底肌力减弱,组织松弛,使POP的风险增加[4]。最近一项研究[5]认为,POP与产次、过早生育及阴道分娩等产科因素有关,但产科相关因素对盆底肌力的影响目前尚无定论[2, 6-10]。本研究通过分析在我院分娩且获得产后随访的288例阴道分娩产妇的盆底肌力及POP情况,探讨相关产科因素对盆底肌力的影响。
1 资料与方法
1.1 一般资料 回顾性分析2015年4月至6月因产后6周常规复查来院的288例阴道分娩产妇的盆底功能筛查结果。288例平均(30.0±3.1)岁,其中21例年龄≥35周岁。228例均在复旦大学附属妇产科医院经阴道分娩,产后复查时知情同意,签署知情同意书,并自愿选择筛查。所有产妇均无严重内、外科并发症,无阴道流血。产妇的孕期及分娩信息通过调阅住院病历获得。本研究通过医院医学伦理委员会审核。
1.2 盆底肌肌力测定方法及评价标准 经培训合格的专业人员采用法国PHENIX U8低频神经肌肉刺激治疗仪(广州杉山医疗器械实业有限公司提供),通过阴道触诊结合阴道紧缩压力计检测产妇产后6周盆底肌肉的Ⅰ类肌纤维及Ⅱ类肌纤维肌力。嘱产妇排空膀胱,取膀胱截石位,将探头置于阴道内,指导产妇按仪器提示进行收缩阴道及提肛动作,获得肌力图形。
根据肌力图形评价肌力。Ⅰ类肌纤维肌力分为6级,即0、Ⅰ、Ⅱ、Ⅲ、Ⅳ、Ⅴ级。当产妇阴道收缩达到最大收缩力的40%后屏气持续0 s为0级,持续1 s为Ⅰ级,以此类推,持续5 s为Ⅴ级。Ⅱ类肌纤维肌力分为6级,即0、Ⅰ、Ⅱ、Ⅲ、Ⅳ、Ⅴ级。当产妇Ⅱ类肌纤维快速肌力达60%以上,0个峰值为0级,持续1个峰值为1级,以此类推,连续5个峰值为Ⅴ级。以肌力受损严重的肌力类型判定肌力受损程度;盆底肌力分级<3级定义为肌力受损[10]。
1.3 POP检测方法 患者取膀胱截石位,观察产妇放松状态下以及屏气用力状态下的盆腔器官最大脱垂情况,并检查POP相关体征,检查结果使用国际尿控协会(International Continence Society, ICS)盆腔器官脱垂量化分期法(pelvic organ prolapse quantitation, POP-Q)记录。产妇处于最大POP状态时检查,Ⅰ度:脱垂最远端位于处女膜平面上1 cm以上;Ⅱ度:脱垂最远端位于处女膜外≤1 cm;Ⅲ度:脱垂最远端位于处女膜外>1 cm,但小于阴道总长度(total vaginal length, TVL)-2 cm;Ⅳ度:下生殖道全长外翻[11]。

2 结 果
2.1 盆底肌力检测情况 288例产妇均接受了阴道肌力检测,252/288例(87.5%)产妇盆底肌力受损(表1)。

表1 盆底肌力检查结果 N=288
2.2 POP情况 288例产妇均常规进行了POP情况评估。结果发现:149/288例(51.7%)产妇阴道前壁膨出,其中31.6%的产妇阴道前壁Ⅱ度膨出;29/288例(10.1%)产妇阴道后壁膨出;7/288例(2.4%)产妇子宫脱垂,多为轻度,仅有1/288例(0.3%)产妇Ⅱ度子宫脱垂(表2)。288例产妇中,15/288例(5.2%)合并前壁及后壁膨出,2/288例(0.7%)产妇合并阴道前壁膨出及子宫脱垂,2/288例(0.7%)合并阴道后壁膨出及子宫脱垂,4/288例(1.4%)产妇合并阴道前后壁膨出及子宫脱垂(表2)。
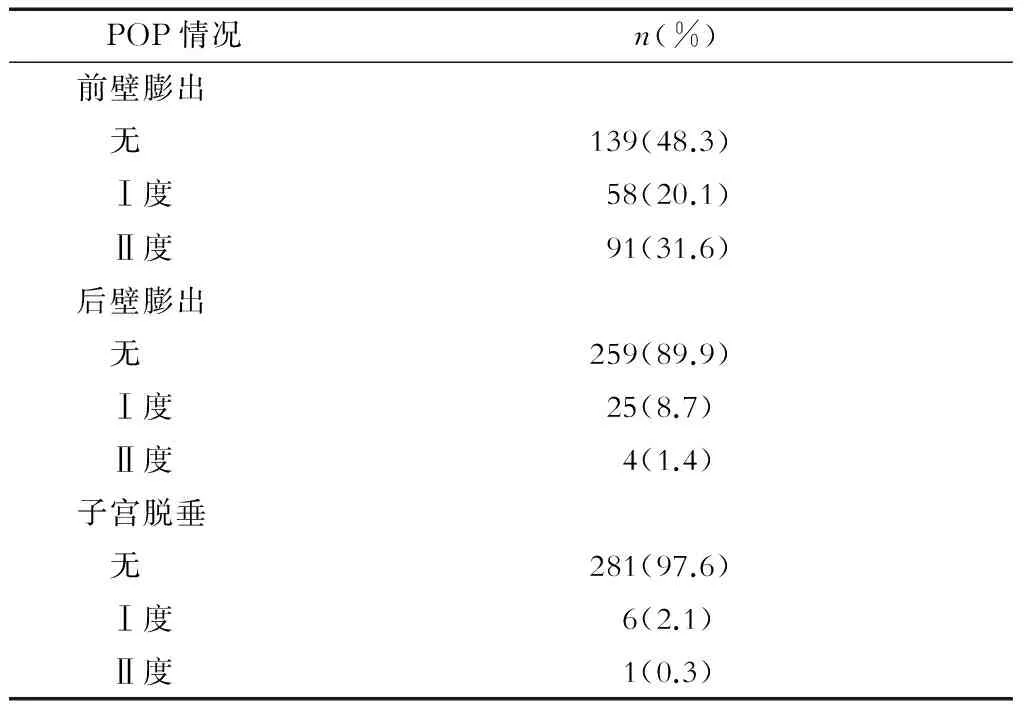
表2 POP检查结果 N=288
2.3 盆底肌力受损和盆底肌力正常产妇的相关产科因素比较 盆底肌力受损与盆底肌力正常产妇年龄、体质指数(body mass index, BMI)、分娩孕周、产程时间、产次、分娩方式和是否侧切差异均无统计学意义,盆底肌力正常产妇的新生儿体质量低于盆底肌力受损产妇,差异有统计学意义(P=0.028,表3)。
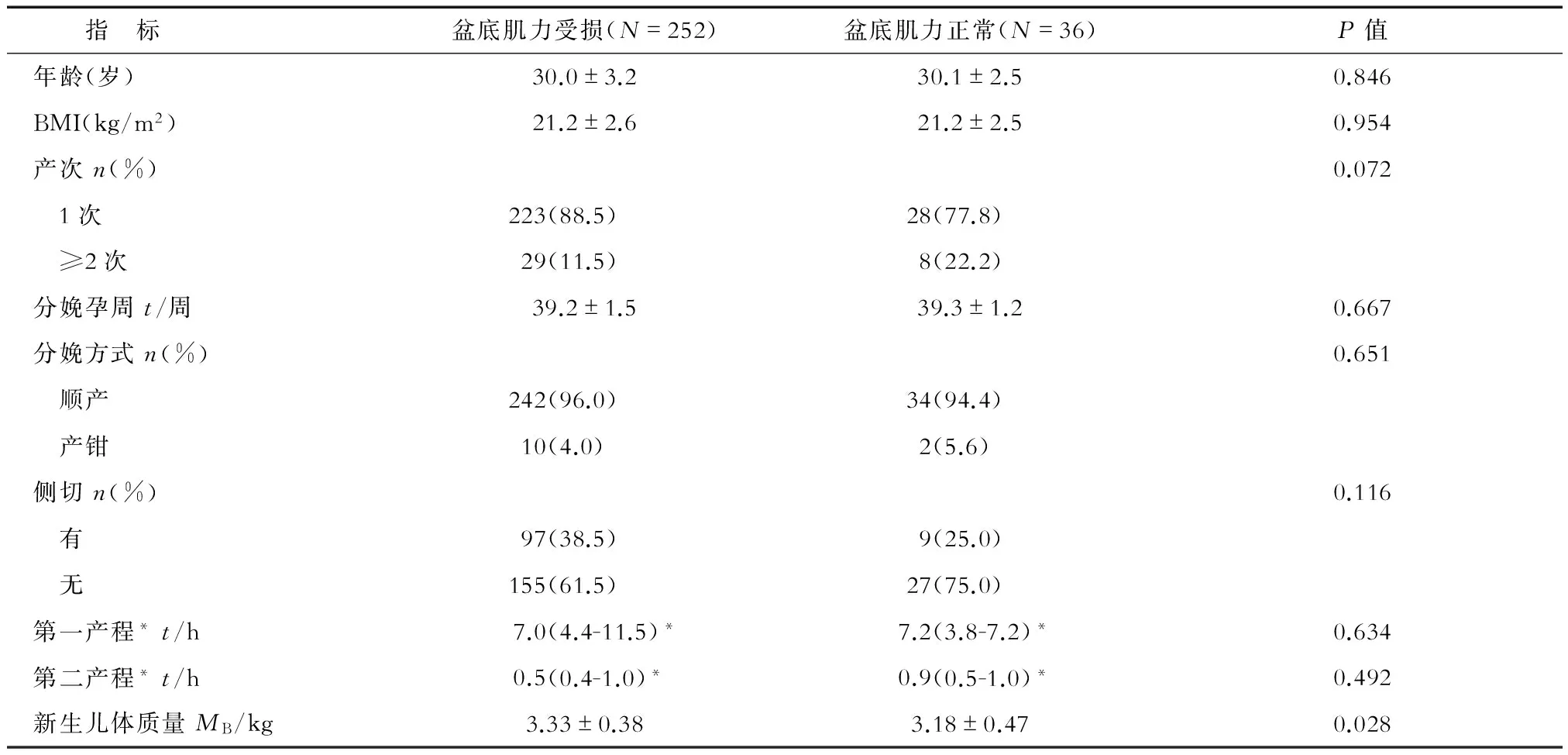
表3 两组产妇的基本临床特征
*以中位数(四分位数)表示; BMI: 体质指数(body mass index)
2.4 产科相关因素对盆底肌力的影响
2.4.1 单因素分析 对产妇年龄、产次、分娩孕周、BMI、是否用产钳助产、新生儿体质量、第一产程时间、第二产程时间及是否侧切等产科因素与产妇盆底肌力的相关性进行单因素分析。结果发现,仅新生儿体质量与盆底肌力受损相关(P=0.029,表4)。
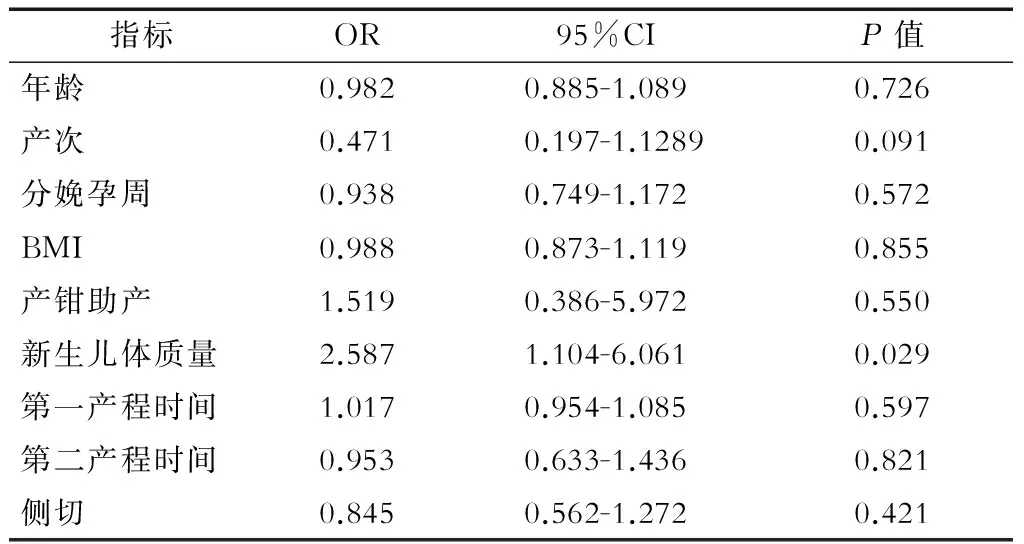
表4 盆底肌力受损单因素分析
BMI:体质指数(body mass index)
2.4.2 多因素回归分析 对产妇年龄、产次、分娩孕周、BMI、是否产钳助产、新生儿体质量、第一产程时间、第二产程时间及是否侧切等产科因素进行多因素Logistic回归分析。结果发现,仅新生儿体质量与盆底肌力受损相关(P=0.028,表5)。
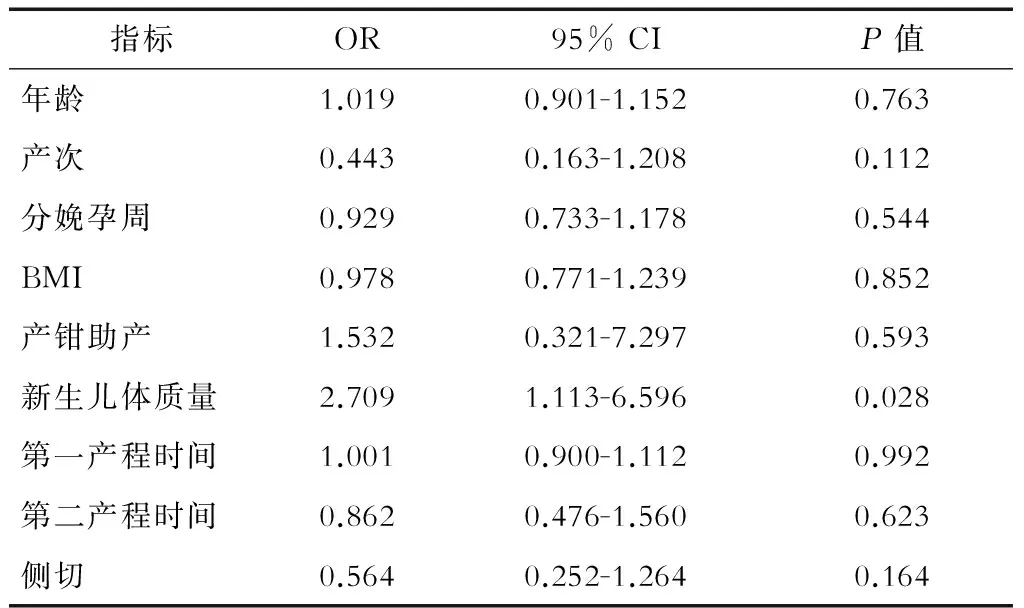
表5 盆底肌力受损多因素分析
BMI:体质指数(body mass index)
3 讨 论
POP是产后常见的盆底功能障碍性疾病,而盆底肌力是诊断、评价盆底功能障碍的敏感指标。妊娠和分娩是盆底肌力受损的最重要原因[12]。陈佳等[10]对360例初次阴道分娩产妇的临床资料进行总结,发现Ⅱ类肌力异常的发生率为86.7%。本研究结果与此一致,证实妊娠和分娩可能会引起盆底肌力受损。
分娩次数、产程时间、会阴损伤、新生儿体质量等不同产科因素对盆底功能的影响目前存在争议[10]。本研究发现,新生儿出生体质量是影响盆底功能的唯一相关因素,与单学敏等[2]的研究结果一致。新生儿体质量与胎儿头围密切相关。Lien等[13]通过三维计算机成像技术模拟分娩时盆底肌的扩张情况,发现分娩时耻尾肌扩张最为明显,且与胎头直径成正比,是分娩时最易受损的盆底肌。此外,分娩过程中阴道周围的支持组织也会因为头围较大受到过度的牵拉和扩张,进而可能导致阴部神经受损,从而使会阴肌肉肌力下降[14]。
既往研究认为,分娩时会阴撕裂、会阴侧切对肌纤维及神经产生损伤,从而使会阴张力下降,括约肌功能降低。Leeman等[15]研究发现,会阴Ⅱ度裂伤的产妇较会阴体完整的产妇产后6周复查时的盆底肌力下降。但一项前瞻性队列研究[16]发现,分娩时会阴体的状态对产后肌力检测结果没有影响,本研究结果与此一致。有学者[7, 12]认为,产后盆底肌力受损呈阶段性改变,可以在产后6~10周逐渐恢复。由此推断,随着会阴切口的愈合,会阴创伤对盆底肌力的影响会逐步减小。
一般认为,在初次分娩后即出现肌力受损[10]。本研究252例盆底肌力受损患者中,初产妇占比88.5%,与文献[10]报道相似。虽然有文献[12]认为,多次分娩可能加重盆底肌力受损,但其分组标准中的最少分娩次数为1~3次。Friedman等[7]研究发现,阴道分娩超过6次后盆底肌力显著下降。由于国内计划生育政策的限制,近年来极少产妇分娩史超过3次。本研究未发现3次以内的分娩次数对盆底肌力产生影响,与单学敏等[2]的研究一致。
第二产程时间对盆底肌力的影响存在争议。第二产程延长可能导致胎头对盆底肌肉和神经的压迫更持久,损伤更剧烈。李海英等[6]新近研究发现,镇痛分娩产妇第二产程时间延长,产程超过2 h的产妇产后Ⅰ类肌纤维肌力损伤情况明显增加,Ⅱ类肌纤维损伤变化不明显,但该研究并未校正产程超过2 h产妇的最终分娩方式,如使用产钳对盆底肌力的影响。陈佳等[10]同样分析了产程超过2 h产妇的盆底肌力的受损情况,发现第二产程时间的长短并不影响阴道分娩产妇产后的盆底肌力。本研究结论与此一致。结果表明,产后随着盆底肌肉和神经水肿的消退,盆底肌力功能逐步恢复。
阴道分娩后POP与盆底肌力下降相关[7]。本研究发现,产后阴道前壁膨出风险大于子宫脱垂和阴道后壁膨出。阴道前壁膨出可能是阴道分娩产妇压力性尿失禁的发病率显著升高的原因[17]。研究[18]认为,产后9~12个月有压力性尿失禁的患者较健康人群更容易出现肛提肌群肌力异常。因此,我们推断,阴道前壁膨出可能与盆底肌力受损相关。
总之,盆底肌力作为敏感的电生理指标,可以用于盆底功能的早期诊断、预后分析及疗效评价。本研究进一步证实了妊娠和分娩可导致产后盆底肌力异常,且在各种产科因素中,盆底肌力受损程度仅与新生儿出生体质量显著相关。孕期通过控制营养,少量多餐,控制胎儿体质量,避免巨大儿,有助于减轻产后盆底肌力受损。因此,建议产后检查盆底肌力,对于盆底肌力受损产妇,积极加强盆底功能锻炼,将有利于恢复盆底肌力,从而预防POP的发生。
[ 2 ] 单学敏, 陆 叶, 苏士萍, 等.产后盆底肌力筛查及其临床意义[J].中国妇产科临床杂志, 2012, 13(2): 92-95.
[ 3 ] 黄 健, 华克勤.阴道哑铃与生物反馈联合电刺激治疗产后女性盆底功能障碍的疗效比较[J].中国临床医学, 2015, 22(6): 801-803.
[ 4 ] DINC A, KIZILKAYA BEJI N, YALCIN O.Effect of pelvic floor muscle exercises in the treatment of urinary incontinence during pregnancy and the postpartum period[J].Int Urogynecol J Pelvic Floor Dysfunct, 2009, 20(10): 1223-1231.
[ 5 ] AKTER F, GARTOULLA P, OLDROYD J, et al.Prevalence of, and risk factors for, symptomatic pelvic organ prolapse in Rural Bangladesh: a cross-sectional survey study[J].Int Urogynecol J, 2016, 27(11): 1753-1759.
[ 6 ] 李海英, 吴 涛, 朱 芳.分娩镇痛产妇第二产程时间与盆底功能关系研究[J].中国实用妇科与产科杂志, 2016, 32(2): 185-187.
[ 7 ] FRIEDMAN S, BLOMQUIST J L, NUGENT J M, et al.Pelvic muscle strength after childbirth[J].Obstet Gynecol, 2012, 120(5): 1021-1028.
[ 8 ] BAYTUR Y B, DEVECI A, UYAR Y, et al.Mode of delivery and pelvic floor muscle strength and sexual function after childbirth[J].Int J Gynaecol Obstet, 2005, 88(3): 276-280.
[ 9 ] PERONE N.Pelvic muscle strength after childbirth[J].Obstet Gynecol, 2013, 121(2 Pt 1): 379-380.
[10] 陈 佳, 罗 欣, 王龙琼.第二产程时间对产后盆底肌力的影响[J].实用妇产科杂志, 2016, 32(1): 27-29.
[11] 中华医学会妇产科学分会妇科盆底学组.盆腔器官脱垂的中国诊治指南(草案)[J].中华妇产科杂志, 2014, 49(9): 647-649.
[12] ÖZDEMIR Ö Ç, BAKAR Y, ÖZENGIN N N, et al.The effect of parity on pelvic floor muscle strength and quality of life in women with urinary incontinence: a cross sectional study[J].J Phys Ther Sci, 2015, 27(7): 2133-2137.
[13] LIEN K C, MOONEY B, DELANCEY J O, et al.Levator ani muscle stretch induced by simulated vaginal birth[J].Obstet Gynecol, 2004, 103(1): 31-40.
[14] 滕莉荣, 边旭明, 朱 兰, 等.妊娠期和产后尿失禁患者肛提肌形态学特征及阴道黏膜神经表达的改变[J].中华围产医学杂志, 2009, 12(2): 112-116.
[15] LEEMAN L M, ROGERS R G, GREULICH B, et al.Do unsutured second-degree perineal lacerations affect postpartum functional outcomes?[J].J Am Board Fam Med, 2007, 20(5): 451-457.
[16] CAROCI ADE S, RIESCO M L, SOUSA WDA S, et al.Analysis of pelvic floor musculature function during pregnancy and postpartum: a cohort study: (a prospective cohort study to assess the PFMS by perineometry and digital vaginal palpation during pregnancy and following vaginal or caesarean childbirth)[J].J Clin Nurs, 2010, 19(17-18): 2424-2433.
[17] FAU'NDES A, GUARISI T, PINTO-NETO A M.The risk of urinary incontinence of parous women who delivered only by cesarean section[J].Int J Gynaecol Obstet, 2001, 72(1): 41-46.
[18] DELANCEY J O, KEARNEY R, CHOU Q, et al.The appearance of levator ani muscle abnormalities in magnetic resonance images after vaginal delivery[J].Obstet Gynecol, 2003, 101(1): 46-53.
[本文编辑] 姬静芳
Analysis of risk factors for pelvic muscle damage after vaginal delivery
YANG Xiao-qing1, WANG Su-zhen1, XIAO Xi-rong2*
1.Department of Urodynamics, Obstetrics and Gynecology Hospital, Fudan University, Shanghai 200090, China 2.Department of Obstetrics, Obstetrics and Gynecology Hospital, Fudan University, Shanghai 200090, China
Objective: To analyze the changes of maternal pelvic muscle strength after vaginal delivery and to explore the risk factors for pelvic muscle damage.Methods: Totally 288 postpartum women, who all vaginally delivered in Obstetrics and Gynecology Hospital of Fudan University, were enrolled in the study between April and June in 2015.Their pelvic floor screening results were retrospectively summarized.Their clinical data were obtained by retrieving their medical, and then the potential influencing factors of postpartum pelvic muscle damage were analyzedviaLogistic regression analysis.Results: Among 288 postpartum women, 252 cases (87.5%) encountered postpartum pelvic muscle damage.149 cases (51.7%) were diagnosed with anterior vaginal wall prolapse, 29 cases (10.1%) with posterior vaginal wall prolapse, and 7 cases (2.4%) with uterine prolapse.Logistic univariate analysis and multivariate analysis both showed that only newborn birth weight was associated with pelvic muscle damage (P<0.05), but other obstetric factors such as maternal age, parity, gestational age, body mass index, forceps delivery, the time of first/second stage of labor and episiotomy were not associated with pelvic muscle damage.Conclusions: Pregnancy and childbirth are important factors leading to pelvic muscle abnormalities and pelvic organ prolapse.Pelvic muscle damage were significantly correlated with newborn birth weight.
pelvic muscle strength; pelvic organ prolapse; vaginal delivery; postpartum
2016-11-04 [接受日期] 2017-01-12
杨晓清, 护师.E-mail: fdyxq@hotmail.com
*通信作者(Corresponding author).Tel: 021-33189900, E-mail: xiaoxirong@fudan.edu.cn
10.12025/j.issn.1008-6358.2017.20161025
R 711.21
A

