腹腔镜胰腺中段切除术的现状
曹 阳, 刘达人, 李江涛
(浙江大学医学院附属第二医院 外科, 杭州 310009)
腹腔镜胰腺中段切除术的现状
曹 阳, 刘达人, 李江涛
(浙江大学医学院附属第二医院 外科, 杭州 310009)
胰腺中段切除术是治疗胰腺颈部及近端体部良性或低度恶性肿瘤较为理想的手术方式,可有效保留更多的正常胰腺组织,以减少术后胰腺内、外分泌功能不全的发生。多项临床研究已证实了该术式的可行性和安全性,但由于操作技术难度较大,手术完成例数并不多。回顾了腹腔镜胰腺中段切除术的研究现状,并介绍笔者团队开展腹腔镜胰腺中段切除及胰肠吻合术的临床经验。
胰腺肿瘤; 胰腺切除术; 腹腔镜检查
关于胰腺中段的概念,国际上尚无统一的准确定义。结合解剖组织学一般认为,肠系膜上静脉右侧和主动脉左侧之间的胰腺部分可称之为胰腺中段,包括胰腺颈部及体部的近端,是门静脉和肠系膜上静脉右缘连线与距胰尾侧5 cm的胰腺组织。对于胰腺中段的良性或低度恶性肿瘤,其优先选择的手术方式为局部肿瘤剜除术,但该术式受肿瘤体积大小及位置深度的限制较大,如肿瘤体积过大或位置较深紧邻主胰管,行局部肿瘤剜除术操作技术难度较大,易引起主胰管损伤或残留有较大创面而导致胰漏的发生率显著升高。若采用传统手术方式如胰十二指肠切除术和胰体尾切除术,会导致过多的正常胰腺组织被切除,引起胰腺内、外分泌功能的过度损伤。因此,对于胰腺颈部及体部近端的良性或低度恶性肿瘤,在肿瘤切除手术方式的选择上应尤为慎重。自1910年Finney等[1]报道了世界首例胰腺中段切除术以来,有多项临床研究已证实了该术式的可行性和安全性,以及术后胰腺内、外分泌功能的良好保留。该术式在完整切除肿瘤的同时,可保留尽可能多的胰腺组织,最大限度地减少胰腺内、外分泌功能损伤,有利于提高患者术后的长期生活质量[2-5]。
1 腹腔镜胰腺中段切除术的研究现状
随着腹部微创手术技术水平的提高、手术流程和器械的完善以及围手术期管理的加强,腹腔镜胰腺中段切除术开始逐步应用于胰腺中段良性肿瘤或低度恶性肿瘤的治疗。2003年,Baca和Bokan[6]首次报道了一例55岁患有胰腺颈部浆液性囊腺瘤的女性患者接受腹腔镜胰腺中段切除及胰肠端侧吻合术,术后患者恢复良好,且无术后并发症的发生。截至目前,已有近20个胰腺外科治疗中心[7-13]共报道了120余例腹腔镜胰腺中段切除术的病例,证实了该技术可行性和手术安全性。其中,Machado等[14]对51例胰腺颈部良性或低度恶性肿瘤行腹腔镜胰腺中段切除术的病例进行回顾性分析,其研究结果表明腹腔镜胰腺中段切除术具有术中出血量少,术后胰腺内外分泌功能不全发生率低,术后恢复快,术后住院时间短等优势,但术后胰瘘的发生率较高,一般经过术区通畅引流和生长抑素治疗均可获得痊愈。
近年来,机器人手术系统的应用及技术更新,为胰腺中段切除提供了新的方式。自2004年Giulianotti等[15-16]首次成功实施了机器人辅助腹腔镜胰腺中段切除术后,其他学者后续也有数例机器人辅助腹腔镜胰腺中段切除术的病例报道[17-20]。其中,彭承宏教授团队[21]最近完成了一项病例数较多的随机对照研究,结果表明与开腹手术相比,机器人辅助腹腔镜胰腺中段切除术具有术中出血量少,术后肠道功能恢复快,术后胰瘘发生率低,术后住院时间明显缩短等显著优势。但腹腔镜胰腺中段切除术操作技术难度较大,对于临床外科医生的胰腺手术及腹腔镜手术熟练程度均是很大的挑战,国内外也仅有少数病例报道。
2 腹腔镜胰腺中段切除术的临床经验
笔者团队前期开展腹腔镜胰腺中段切除术,现结合国内外该领域研究的进展总结如下。
2.1 手术适应证 与开放手术类似,术前适应证的选择和评估十分必要,腹腔镜胰腺中段切除术的主要适应证包括[10,11,20-28]:(1)位于胰腺颈部或体部近端的良性或低度恶性肿瘤,如内分泌肿瘤、浆液性或黏液性囊腺瘤、实性假乳头状瘤、非侵袭性导管内黏液瘤等,远端至少可以保留5 cm以上的正常胰腺组织,以保证手术切缘阴性,实现根治性切除目的;(2)肿瘤直径2~5 cm,且行局部肿瘤剜除术可能损伤主胰管或有肿瘤残留风险者;(3)不易剜除的良性非肿瘤性囊性病变,如淋巴囊肿、皮样囊肿、包虫囊肿等;(4)局灶性炎性肿块、局限性胰管狭窄或胰管结石等;(5)胰管位置较深,找到胰管时已深达胰腺背面,单纯胰管-空肠吻合困难,易发生胰瘘者;(6)假性囊肿位于中段胰腺组织内,囊肿空肠吻合困难者;(7)真性囊肿位于中段胰腺需要切除者。从目前各胰腺外科治疗中心研究结果可以看出,腹腔镜胰腺中段切除术后的主要并发症是胰瘘。多数学者[7-8,17,19]认为,胰腺中段切除术后存在两处胰腺断端,且更多的正常胰腺组织被保留,术后胰液分泌量较多,上述诸多因素导致了腹腔镜胰腺中段切除术术后胰瘘并发症的发生率较高。而且,胰瘘相关非技术危险因素中胰腺质地和胰管内径大小也是影响胰瘘发生的重要因素。
2.2 手术操作经验 具体手术操作经验总结如下:患者手术体位一般采取头高脚低分腿仰卧位,脐孔穿刺Trocar,置入镜头,探查腹腔内有无肿瘤转移及手术禁忌证,5孔法置入其余Trocar(图1)。其中,戳孔位置和鞘管大小合理布局尤为重要,不仅有助于组织的牵拉,而且有利于内镜切割闭合器、超声刀及血管夹的转换使用。打开胃结肠韧带,进入小网膜囊,显露胰腺中段。根据肿瘤是否可见,决定是否需要使用术中超声以探查肿瘤位置,确定胰腺远端和近端切缘。分离胰腺上下缘,暴露肠系膜上静脉和门静脉,打通胰腺后方隧道(图2)。于胰头侧距肿瘤近端约2 cm处用内镜直线型切割缝合器(Endo GIA 60 mm蓝色钉仓)离断胰腺,于胰体尾部距肿瘤约2 cm处使用超声刀或电钩切断胰腺。于胰体尾侧胰腺断面寻找主胰管,重建可采用捆绑式胰胃或胰管-空肠吻合。笔者在胰腺中段切除术中常采用胰管-空肠黏膜吻合法,具体操作方法为:胰腺断端后壁与空肠浆肌层采用V-lock缝线连续缝合,胰管与空肠黏膜5-0 prolene缝线间断缝合,然后再用V-lock缝线连续缝合胰腺断端前壁与空肠浆肌层。洪德飞等[29-30]研究表明,腹腔镜胰腺中段切除术后行捆绑式胰胃吻合术不仅操作简便,而且能有效防止吻合口漏的发生,保留胰腺的内、外分泌功能。

图1 其余Trocar置入位置
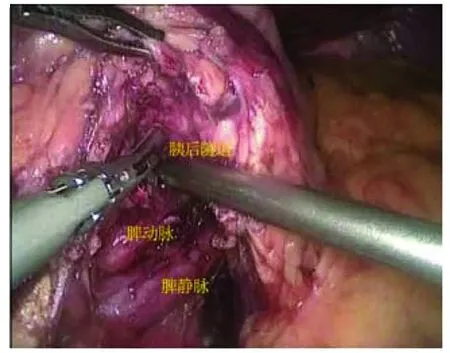
图2 分离胰腺上下缘,暴露肠系膜上静脉和门静脉,打通胰腺后方隧道
2.3 术中注意事项 术中操作的主要注意事项包括:(1)在胰腺下方显露肠系膜上静脉时,胃左动脉和静脉易于分辨,一般肠系膜上静脉位于其左侧和肝十二指肠韧带右侧间,在该区域打开胰腺下缘时容易分辨,保证术中做到精准操作,避免血管、胆管的副损伤;(2)在显露胰腺上缘时,要注意肝总动脉和脾动脉的分离和保护,以免离断胰腺时损伤肝、脾动脉;(3)分离胰后隧道时,要注意胰腺和脾静脉间的分支血管,必要时可用连发钛夹或5 mm ligasure离断,以避免术区出血影响操作视野;(4)术中腹腔引流管的放置也十分重要,笔者通常将引流管放置胰腺断面和胰肠吻合口附近,注意引流管与脾静脉隔开,以免术后引流管长期压迫而引发脾静脉出血。
3 小结
综上所述,腹腔镜胰腺中段切除术是治疗胰腺颈部及近端体部良性或低度恶性肿瘤的一种较为安全、可行的手术方式,既满足了微创的需要,又在一定程度上良好保留了术后胰腺的内、外分泌功能,手术疗效确切,对提高患者术后生活质量有益。腹腔镜胰腺中段切除术的更多优势有待于相关研究病例数的增加及远期随访结果证实。
[1] FINNEY JM. Resection of the pancreas: report of a case[J]. Ann Surg, 1910, 51(6): 818-829.
[2] YASUDA H, TAKADA T, TOYOTA N, et al. Limited pancreatectomy: significance of postoperative maintenance of pancreatic exocrine function[J]. J Hepatobiliary Pancreat Surg, 2000, 7(5): 466-472.
[3] SAUVANET A, PARTENSKY C, SASTRE B, et al. Medial pancreatectomy: a multi-institutional retrospective study of 53 patients by the French Pancreas Club[J]. Surgery, 2002, 132(5): 836-843.
[4] XU SB, ZHU YP, ZHOU W, et al. Patients get more long-term benefit from central pancreatectomy than distal resection: a meta-analysis [J]. Eur J Surg Oncol, 2013, 39(6): 567-574.
[5] WARSHAW AL, RATTNER DW, FERNANDEZ-DEL CASTILLO C, et al. Middle segment pancreatectomy: a novel technique for conserving pancreatic tissue [J]. Arch Surg, 1998, 133(3): 327-331.[6] BACA I, BOKAN I. Laparoscopic segmental pancreas resection and pancreatic cystadenoma [J]. Chirurg, 2003, 74(10): 961-965.
[7] SA CUNHA A, RAULT A, BEAU C, et al. Laparoscopic central pancreatectomy: single institution experience of 6 patients[J]. Surgery, 2007, 142(3): 405-409.
[8] ROTELLAR F, PARDO F, MONTIEL C, et al. Totally laparoscopic Roux-en-Y duct-to-mucosa pancreaticojejunostomy after middle pancreatectomy:a consecutive nine-case series at a single institution [J]. Ann Surg, 2008, 247(6): 938-944.
[9] SENTHILNATHAN P, GUL SI, GURUMURTHY SS, et al. Laparoscopic central pancreatectomy: our technique and long-term results in 14 patients[J]. J Minim Access Surg, 2015, 11(3): 167-171.
[10] CHEN XM, ZHANG Y, SUN DL. Laparoscopic central pancreatectomy for solid pseudopapillary tumors of the pancreas: our experience with ten cases[J]. World J Surg Oncol, 2014, 12: 312.
[11] SONG KB, KIM SC, PARK KM, et al. Laparoscopic central pancreatectomy for benign or low-grade malignant lesions in the pancreatic neck and proximal body[J]. Surg Endosc, 2015, 29(4): 937-946.
[12] ZHANG R, XU X, YAN J, et al. Laparoscopic central pancreatectomy with pancreaticojejunostomy: preliminary experiencewith 8 cases[J]. J Laparoendosc Adv Surg Tech A, 2013, 23(11): 912-918.
[13] DOKMAK S, AUSSILHOU B, FTERICHE FS, et al. Purelaparoscopic middlepancreatectomy: single-center experience with 13 cases[J]. Surg Endosc, 2014, 28(5): 1601-1606.
[14] MACHADO MA, SURJAN RC, EPSTEIN MG, et al. Laparoscopic centralpancreatectomy: a review of 51 cases[J]. Surg Laparosc Endosc Percutan Tech, 2013, 23(6): 486- 490.
[15] GIULIANOTTI PC, SBRANA F,BIANCO FM,et al. Robot-assisted laparoscopic pancreatic surgery:single-surgeonexperience[J]. Surg Endosc, 2010, 24(7): 1646-1657.
[16] GIULIANOTTI PC, SBRANA F, BIANCO FM, et al. Robot-assisted laparoscopic middle pancreatectomy[J]. J Laparoendosc Adv Surg Tech A, 2010, 20(2): 135-139.
[17] ABOOD GJ, CAN MF, DAOUADI M, et al. Robotic-assisted minimally invasive central pancreatectomy: technique and outcomes[J]. J Gastrointest Surg, 2013,17(5): 1002-1008.
[18] KANG CM, KIM DH, LEE WJ, et al. Initial experiences using robot-assisted central pancreatectomy with pancreaticogastrostomy: a potential way to advanced laparoscopic pancreatectom[J]. Surg Endosc, 2011, 25(4): 1101- 1106.[19] CHENG K, SHEN BY, PENG CH, et al. Initial experiences in robot-assisted middle pancreatectomy[J]. HPB(Oxford), 2013, 15(4): 315-321.
[20] KIM DH, KANG CM, LEE WJ, et al. Roboticcentral pancreatectomy with pancreaticogastrostomy (transgastric approach) in a solid pseudopapillary tumor of the pancreas[J]. Hepatogastroenterology, 2011, 58(110-111): 1805-1808.
[21] CHEN S,ZHAN Q, JIN JB, et al. Robot-assisted laparoscopic versus openmiddlepancreatectomy: short-term results of a randomized controlled trial[J]. Surg Endosc, 31(2): 962-971.
[22] IACONO C, BORTOLASI L, SERIO G. Indications and technique of central pancreatectomy-early and late result[J]. Langenbecks Arch Surg, 2005, 390(3): 266-271.
[23] CRIPPA S, BASSI C, WARSHAW AL, et al. Middle pancreatectomy: indications, short- and long-term operative outcomes[J]. Ann Surg, 2007, 246(1): 69-76.
[24] ZHANG RC, XU XW, ZHOU YC, et al. A rare case of mixed mucinous cystadenoma with serous cystadenoma of the pancreas treated by Laparoscopic central pancreatectomy[J]. World J Surg Oncol, 2014, 12: 318.
[25] JIANG CY, WANG W. Initial experience in total laparoscopic central pancreatectomy with pancreatogastrostomy[J]. Cell Biochem Biophys, 2015, 71(2): 1023-1028.
[26] VILLACRESES DE, STAUFFER JA, HORACIO J, et al. Laparoscopic central pancreatectomy for insulinoma[J]. J Visc Surg, 2016, 153(6): 473-474.
[27] SCHWARZ L, FLEMING J, KATZ M, et al. Total laparpscopic central pancreatectomy with pancreaticogastrostomy for high-risk cystic neoplasm[J]. Ann Surg Oncol, 2016, 23(3): 1035.
[28] IACONO C, BORTOLASI L, FACCI E, et al. The Dagradi-Serio-Iacono operation central pancreatectomy[J]. J Gastrointest Surg, 2007,11(3): 364-376.
[29] HONG DF, XIN Y, CAI XJ, et al. Application of binding pancreatogastrostomy in laparoscopic central pancreatectomy[J]. World J Surg Oncol, 2012, 10: 223.
[30] HONG DF, LIU YB, PENG SY, et al. Binding pancreatogastrostomy in laparoscopic central pancreatectomy: a novel technique in laparoscopic pancreatic surgery[J]. Surg Endosc, 2016, 30(2): 715-720.
引证本文:CAO Y, LIU DR, LI JT. Current status of laparoscopic central pancreatectomy[J]. J Clin Hepatol, 2017, 33(4): 661-663. (in Chinese) 曹阳, 刘达人, 李江涛. 腹腔镜胰腺中段切除术的现状[J]. 临床肝胆病杂志, 2017, 33(4): 661-663.
(本文编辑:邢翔宇)
Current status of laparoscopic central pancreatectomy
CAOYang,LIUDaren,LIJiangtao.
(DepartmentofSurgery,TheSecondAffiliatedHospitalofZhejiangUniversitySchoolofMedicine,Hangzhou310009,China)
Central pancreatectomy is an ideal surgical procedure for the treatment of benign or low-grade malignant tumors in the pancreatic neck or the proximal body of the pancreas, and it can preserve more normal pancreatic tissue in order to reduce the incidence of endocrine and exocrine insufficiency after surgery. Although some clinical studies have demonstrated the feasibility and safety of this procedure, laparoscopic central pancreatectomy was technically challenging with a few number of cases. This article reviews the current status of laparoscopic central pancreatectomy and introduces our clinical experience of laparoscopic central pancreatectomy and pancreaticojejunostomy.
pancreatic neoplasms; pancreatectomy; laparoscopy
10.3969/j.issn.1001-5256.2017.04.012
2017-01-13;
2017-01-13。
2015年浙江省卫生高层次创新人才培养工程
曹阳(1984-),男,博士,主要从事胆道与胰腺恶性肿瘤的基础与临床研究。
李江涛,电子信箱:zjulijiangtao@163.com。
R735.9
A
1001-5256(2017)04-0661-03

