垂体瘤内镜单侧鼻蝶入路的术后并发症及复发影响因素分析
吕华荣,胡玮,胡胜,吴星,吴勇
垂体瘤内镜单侧鼻蝶入路的术后并发症及复发影响因素分析
吕华荣,胡玮,胡胜,吴星,吴勇
目的:探索经神经内镜单侧鼻蝶入路垂体瘤切除术患者的术后并发症发生情况以及术后复发的相关因素。方法:采用回顾性分析方法,选取过去2年接受神经内镜单侧鼻蝶入路垂体瘤切除术治疗的垂体瘤患者86例为观察组,显微镜单侧鼻蝶入路垂体瘤切除术治疗的垂体瘤患者40例作为对照组。比较2组的手术情况,包括手术时间、术中出血量、术中并发症发生、术后住院时间、术后症状缓解情况;统计观察组患者术后并发症的发生情况;对观察组患者随访2年,定期复查头部CT或MRI,根据是否复发分为2亚组,对比2亚组的年龄,性别,病程,肿瘤直径,肿瘤侵袭性,内分泌异常,视力、视野缺损,头痛、眼痛,手术全切,术后并发症,辅助治疗等资料,采用单因素与多元Logistic回归分析影响术后复发的相关因素。结果:观察组在手术时间、术中出血量、术中并发症发生、术后住院时间、术后症状缓解情况均显著优于对照组(P<0.05)。观察组术后并发症主要为尿崩症(16.28%)、水电解质紊乱(11.63%)、脑脊液漏(4.65%)与垂体功能低下(4.65%)。单因素分析显示,肿瘤直径、肿瘤侵袭性、内分泌异常、手术全切、术后并发症与辅助治疗是与术后复发相关的危险因素(P<0.05);经多因素回归分析表明,肿瘤直径、肿瘤侵袭性、手术全切、术后并发症与辅助治疗是术后复发的独立危险因素,并且术后复发与肿瘤直径、肿瘤侵袭性、术后并发症呈正相关,与手术全切与辅助治疗呈负相关。结论:与经显微镜比较,经神经内镜单侧鼻蝶入路垂体瘤切除术有较好的治疗效果。术后并发症主要为尿崩症、水电解质紊乱、脑脊液漏与垂体功能低下。肿瘤直径、肿瘤侵袭性、手术全切、术后并发症与辅助治疗是术后复发的独立危险因素。
神经内镜;垂体瘤;鼻蝶入路;术后并发症;复发
垂体瘤是常见的颅脑内良性肿瘤,我国发病率为8.2%,约占颅内肿瘤的10%,是垂体前后叶细胞或颅咽管上皮细胞发生异常分化引起,临床主要表现为激素异常分泌、垂体周围组织受肿瘤压迫出现头痛、视力异常等以及垂体卒中、垂体功能减退等症候群[1,2]。临床治疗主要根据垂体瘤的内分泌类型、症状及患者的年龄、性别等因素考虑是否手术治疗、内科治疗或者保守观察,外科手术方法是根治垂体瘤的重要手段,目前应用较为推崇的是神经内镜单侧鼻蝶入路垂体瘤切除术,这是一项较新的神经外科手术,具有微创、术野清晰、迅速有效等优点,并且认为可以取代传统的显微镜经鼻蝶垂体瘤切除术[3]。本研究对近两年来86例经神经内镜单侧鼻蝶入路垂体瘤切除术患者的术后并发症及术后复发相关因素,旨在为防治并发症和术后复发提供经验与方法。
1 资料与方法
1.1 一般资料
选取2012年2月至2014年3月黄石市中心医院神经外科住院的接受神经内镜单侧鼻蝶入路垂体瘤切除术治疗的垂体瘤患者86例为观察组,均经术后病理证实为垂体良性肿瘤,均为首次接受手术治疗,未行放疗或化疗。观察组中,男39例,女47例;年龄26~69岁,平均(38.4±12.8)岁;病程9 d~12年,平均(2.1±1.3)年;临床表现为异常泌乳6例,月经紊乱或闭经26例,性欲减退2例,头痛39例,视力异常或视野缺损28例,眼痛3例,肢端肥大6例,向心性肥胖6例,无明显症状因体检发现者7例。内分泌检查:泌乳素(PRL)增高35例,生长激素(GH)增高7例,促甲状腺素(TSH)增高2例,促肾上腺皮质激素(ACTH)增高8例,PRL与TSH均增高3例,PRL与GH均增高7例,PRL、GH、ACTH均增高6例,激素水平正常者18例。影像学检查:鞍区冠状CT扫描以确认蝶窦形态,鞍型73例,鞍前型12例,且有64例表现为蝶鞍区扩大、骨质吸收或破坏;头部MRI平扫加增强,显示微腺瘤(直径<1 cm)35例,大腺瘤(直径1~4 cm)47例,巨大腺瘤(直径>4 cm)4例;参考Hardy影像学肿瘤分级[4]:I级35例,病灶直径<10 mm,II级38例,病灶直径10~20 mm,III级6例,病灶直径20~30 mm,IV级4例,病灶直径≥30 mm;根据肿瘤侵袭部位,肿瘤局限于鞍内32例,侵袭至鞍上池17例,压迫第三脑室11例,由硬膜内侵袭至颅窝8例,侵袭至海绵窦18例。另选取黄石市中心医院神经外科住院的接受显微镜单侧鼻蝶入路垂体切除术的垂体瘤患者40例作为对照组。2组在年龄、性别、病程、临床表现等一般情况上差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法
术前根据患者垂体功能与内分泌检查调整激素水平,如术前2~4周服用溴隐亭治疗高泌乳素(PRL)血症;根据患者头部MRI与CT,确认患者鼻腔、蝶窦与鞍底的解剖形态,肿瘤的直径、生长方向、侵袭范围等,以利于正确术前评估、预防术中风险;嘱患者术前1 d剪除鼻毛,清洗鼻腔,滴入适量抗生素。
术中患者仰卧位,头架固定头部,气管内插管全身麻醉,常规消毒。采取经单侧(多为右侧)鼻蝶手术入路,用含有1%肾上腺素纱布填塞蝶筛隐窝,使鼻黏膜血管收缩;将Hardy扩张器于术侧鼻孔开口处缓慢撑开,以0°内镜在中上鼻甲间的蝶筛隐窝内找到蝶窦开口,向下外推开至鼻中隔粘膜,暴露蝶窦骨质,用微型磨钻磨除蝶窦前壁,磨除1~2 cm2以暴露鞍底。严格中线操作,磨钻磨开鞍底部骨质打开鞍底,形成鞍底骨窗(范围约1 cm×1 cm,肿瘤侵袭至海绵窦则范围>1 cm2)[5];灼烧鞍底硬膜防止切开后出血,十字形切开硬膜,辨认、区分肿瘤与垂体,按照先去除邻近鞍底部分,其次两侧、鞍上后上方及前上方的顺序[6](以避免鞍隔过早下落影响肿瘤切除视野),用垂体瘤钳、刮匙联合吸引器小心清除鞍内肿瘤,鞍鞍下落则表明鞍内肿瘤已去除;采用30°镜进入鞍内仔细观察,进一步切除残留肿瘤。鞍内空腔用止血纱布或明胶海绵填塞止血,人工硬脑膜、生物胶、明胶海绵进行鞍底重建,若术中出现脑脊液漏,可用明胶海绵、生物胶填塞肿瘤腔及蝶窦,复位鼻中隔和黏膜,碘仿纱布填塞鼻腔。
术后2周应用抗生素预防感染,其他患者给予激素替代治疗、抗利尿治疗等对症处理。
1.3 观察与随访
比较2组的手术情况,包括手术时间、术中出血量、术中并发症发生、术后住院时间、术后症状缓解情况;统计观察组患者术后并发症的发生情况;对观察组患者随访2年,定期复查头部CT或MRI,根据是否复发分为2亚组,对比2亚组的年龄,性别,病程,肿瘤直径,肿瘤侵袭性,内分泌异常症状,视力、视野缺损,头痛、眼痛,手术全切,术后并发症,辅助治疗等资料。
1.4 统计学处理
采用SPSS 19.0分析处理数据,计数资料以率(%)表示,采用χ2检验,计量资料以(x±s)表示,采用t检验;相关因素分析采用单因素与多元Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 2组手术情况比较
86例垂体瘤患者均顺利完成手术,肿瘤全切者71例(82.56%),次全切或部分切除者15例(17.44%)。肿瘤未能完全切除的原因包括肿瘤侵袭至海绵窦内较多、肿瘤钙化质地硬不易刮除、术中肿瘤与颈内血管较难剥离。术中无输血病例,术后无严重后遗症,平均手术时间(72.3±12.7)min;术后病理学检查显示,泌乳素腺瘤40例,生长激素腺瘤8例,促肾上腺皮质激素腺瘤10例,多分泌性腺瘤8例,无功能性腺瘤20例;患者术后头痛、眼痛、视野视力改变、月经异常、泌乳等症状消失或缓解79例(91.86%),术前68例内分泌检查激素水平异常者术后64例 (94.12%)激素水平恢复正常。
观察组手术时间、术中出血量、术中并发症、术后住院时间、术后症状缓解情况均显著优于对照组(P<0.05),见表1。

表1 2组手术情况比较
2.2 观察组术后并发症发生情况
观察组术后未发生神经血管损伤,无嗅觉减退以及严重后遗症、死亡病例;术后鞍区血肿1例(1.16%);蝶窦炎症2例(2.33%),经抗炎、冲洗治疗后均好转;术后尿崩症14例(16.28%),其中暂时性尿崩症9例,临时性尿崩症5例,经口服醋酸去氨加压素(0.1 mg/次)均获好转;水电解质紊乱10例(11.63%),以低钠血症居多,经对症处理恢复正常;术后脑脊液漏4例(4.65%),予患者严格卧床,调整头位,或行腰大池持续引流;术后颅内感染1例(1.16%),合并有术后脑脊液漏,给予腰大池引流及抗炎治疗;术后垂体功能低下且为手术因素引起者4例(4.65%),给予口服相应激素替代治疗。
2.3 观察组术后复发相关因素分析
观察组79例患者完成随访,其中复发者14例(17.72%),未复发者65例(82.29%),对复发亚组与未复发亚组的年龄,性别,病程,肿瘤直径,肿瘤侵袭性,内分泌异常,视力、视野缺损,头痛、眼痛,手术全切,术后并发症,辅助治疗等资料进行单因素分析显示,肿瘤直径、肿瘤侵袭性、内分泌异常症状、手术全切、术后并发症与辅助治疗是与垂体瘤术后复发相关的危险因素(P<0.05),见表2;经多因素回归分析表明,肿瘤直径、肿瘤侵袭性、手术全切、术后并发症与辅助治疗是垂体瘤术后复发的独立危险因素,并且术后复发与肿瘤直径、肿瘤侵袭性、术后并发症呈正相关,与手术全切与辅助治疗呈负相关,见表3。
3 结论
垂体瘤是较为常见多发的颅内肿瘤,主要临床表现为两方面,一是内分泌功能障碍如泌乳、月经紊乱、闭经、肢端肥大、向心性肥胖等,二是颅内神经功能障碍如视力改变、视野缺损、头痛、精神症状、嗅觉障碍等[7],其诊断不仅根据其临床表现,还需确定内分泌诊断及影像学定位解剖诊断。手术切除是垂体瘤的重要治疗方式,目前神经外科采取最多的是经鼻蝶入路,且神经内镜因其放大倍数大,光源亮度高,术野大且清晰等突出优势已逐渐取代传统显微镜的应用。本研究比较显微镜与神经内镜下垂体瘤切除术患者的手术资料,观察组手术时间、术中出血量、术中并发症、术后住院时间、术后症状缓解均显著优于对照组,表明经神经内镜单侧鼻蝶入路垂体瘤切除术有较好手术效果。
无论采取神经内镜下手术或显微镜下手术,关于手术效果的重要影响因素是术者的经验和对该术式的熟悉程度。在神经内镜下行单侧鼻蝶入路垂体瘤切除术对术者有较高的技术要求[8-10]:①注意保护鼻粘膜的完整性,术前通过填塞含肾上腺素的纱条收缩鼻粘膜以减少出血,扩张鼻腔时宜缓;②开放蝶窦与蝶鞍,正确定位鞍底,严格中线操作,避免损伤鞍窦外侧壁以及邻近视神经、颈内动脉、海绵窦等重要解剖结构,术中可以蝶嵴作为中线定位标志,或利用神经导航系统;③肿瘤切除按照先去除邻近鞍底部分,其次两侧、鞍上后上方及前上方的顺序,目的在于避免鞍隔过早下降影响手术视野,肿瘤切除后鞍鞍下落至鞍内,若因鞍隔、鞍底的破损造成术中脑脊液漏者,则行严格“三明治”方法修补,进行有效的鞍底重建;④术中根据不同目的要求选择合适的神经内镜角度,0°内镜主要用于蝶窦与鞍内结构的观察与肿瘤的切除,30°主要用于观察鞍上、鞍旁结构,是否有瘤腔出血,以及切除残余肿瘤。⑤术中采用双极电凝止血、及时冲洗等以保持术野清晰,内窥镜镜头温度适宜,根据手术操作需要调整镜头焦距与方向。
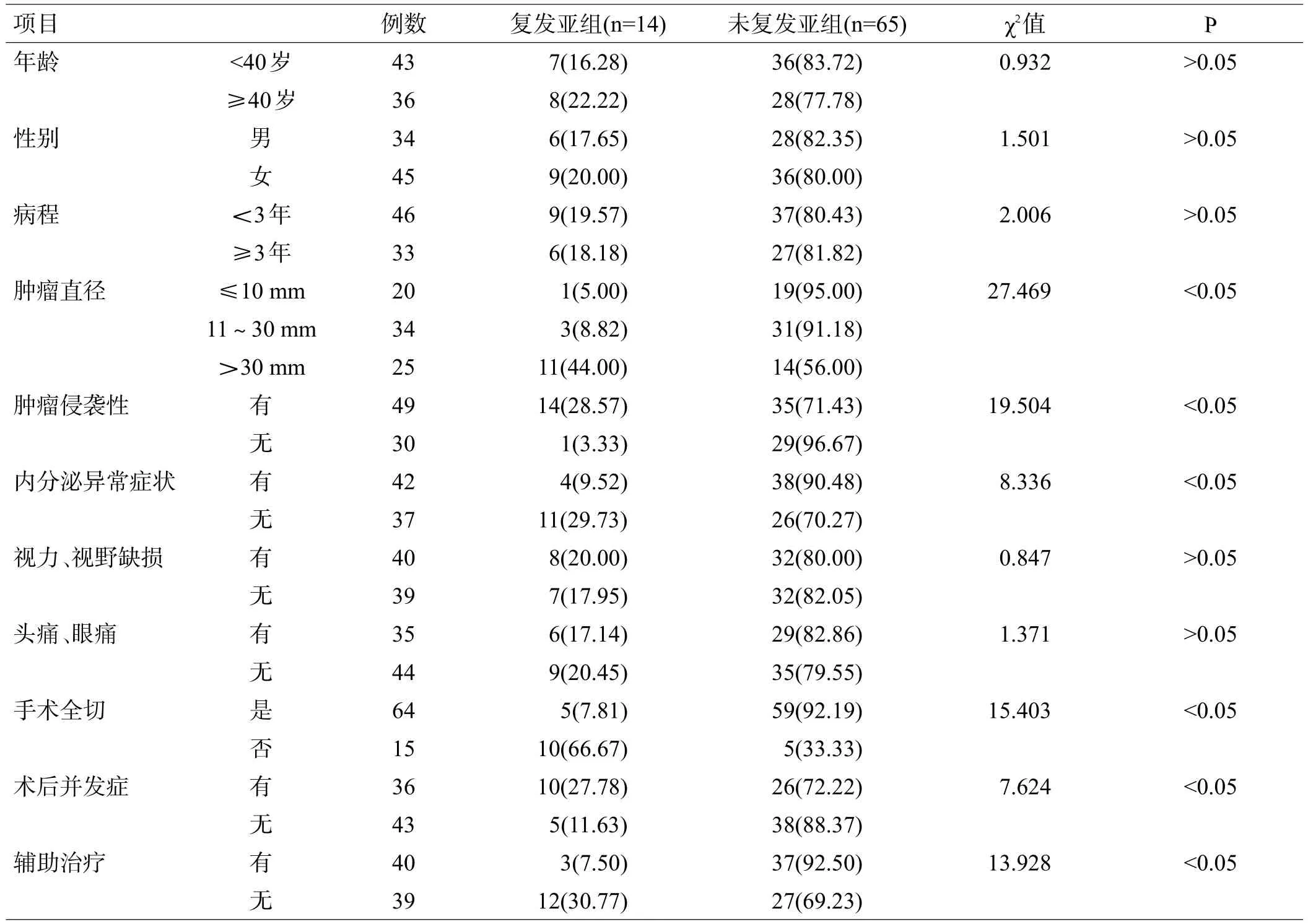
表2 观察组2亚组术后复发因素单因素分析[例(%)]
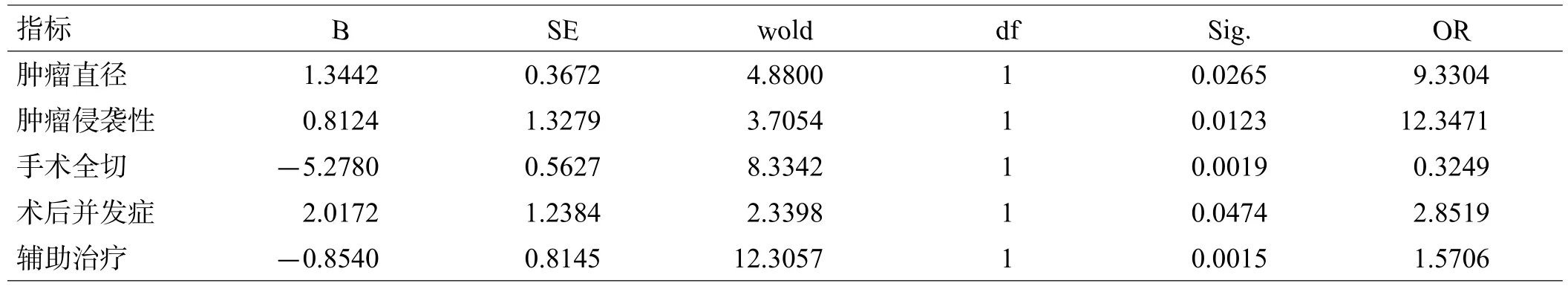
表3 观察组术后复发因素多因素分析
通过本研究观察,术后并发症主要为尿崩症、水电解质紊乱、脑脊液漏、颅内感染与手术因素引起的垂体功能低下。有学者认为尿崩症发生的相关因素前三位为年龄、肿瘤鞍上侵犯与其在垂体内的位置[11],也有人认为是术中牵拉垂体,或摘除微腺瘤后垂体代偿所致[12],因此手术过程中动作应轻柔,避免过度牵拉,记录尿量,及时补液以及使用抗利尿药物。低钠血症是垂体瘤术后较为常见的水电解质紊乱,目前认为其发生的主要原因为抗利尿激素分泌不当综合征与脑性耗盐综合征[13],采取扩容、补钠、抗利尿等治疗多能缓解。并发脑脊液漏发生率为0.6%~5.3%,本研究中发生率为4.65%,其发生与手术过程中蛛网膜损伤有关,因此应加强保护蛛网膜,术中发生脑脊液漏者采用合适材料严格修补,有效进行鞍底重建,术后脑脊液漏者保持绝对卧床,或腰大池置管引流,或行二次修补术。本研究中出现术后垂体功能低下的患者多为大腺瘤,考虑大腺瘤对垂体的压迫、侵袭作用较为显著,术中切除了部分具有分泌作用的瘤体,相当于切除了部分正常垂体组织,导致术后垂体功能低下,因此术中应仔细辨认垂体组织与肿瘤,防治过多切除,术后复查内分泌激素水平,异常者给予相应激素替代治疗。
垂体瘤术后复发率较高,术后3~5年达8%~35%,本研究中对84例患者随访2年,79例患者完成随访并且获取病例资料,术后复发率为17.72%。经分析影响垂体瘤术后复发的相关因素,我们发现内分泌异常症状,肿瘤直径,肿瘤侵袭性,手术全切,术后并发症与辅助治疗是与垂体瘤术后复发相关的危险因素,其中,肿瘤直径,肿瘤侵袭性,手术全切,术后并发症与辅助治疗是术后复发的独立危险因素,并且术后复发与肿瘤直径、肿瘤侵袭性、术后并发症呈正相关,与手术全切与辅助治疗呈负相关。垂体瘤直径较大者(>4 cm)通常具有较高的侵袭性,可突破包膜,向硬膜、海绵窦、鞍底等结构侵袭,破坏骨质。既往研究报道,肿瘤直径及其侵袭性较大者术后复发风险通常较高,而手术切除后肿瘤残留是引起术后复发的决定性因素,手术全切者有较高的痊愈率、复发率,次全切与部分切除者更高。另外,本研究中也观察到有内分泌异常体征者是影响垂体瘤术后复发的相关因素,这可能与垂体瘤患者内分泌异常体征较明显,有利于早期发现与检出,有助于手术恢复,降低术后复发率。研究显示术后辅助治疗对垂体瘤术后复发有保护作用,术后辅助治疗包括放疗如伽马刀、普通放疗,以及药物治疗如多巴胺受体激动剂等[14]。其他研究[15]也证实,术后辅助治疗可抑制垂体瘤的复发,尤其是对未全切患者,可延长术后复发时间,降低复发率。
综上所述,近年来经神经内镜单侧鼻蝶入路垂体瘤切除术应用较为广泛,但仍存在术后并发症与术后复发的风险。术后并发症主要包括尿崩症、水电解质紊乱、脑脊液漏、颅内感染与手术因素引起的垂体功能低下,内分泌异常症状、肿瘤直径、肿瘤侵袭性、手术全切、术后并发症与辅助治疗则是术后复发的独立相关因素。我们在本研究中也探讨了相关并发症的处理措施,总结分析了术后复发相关因素,希望为垂体瘤术后并发症与术后复发的防治提供经验与依据。
[1]周波,周南开.神经内镜下经鼻蝶垂体瘤切除术的常见并发症及防治[J].重庆医学,2011,40:1634-1635.
[2]梁占江.垂体瘤患者内镜辅助下经鼻蝶入路手术的疗效观察[J].临床医药文献电子杂志,2016,3:642-642.
[3]李显伟,邢立举,郭庆章,等.神经导航联合蝶鞍三维CT辅助在神经内镜下垂体腺瘤切除术的应用[J].中国微侵袭神经外科杂志,2015,20: 363-364.
[4]刘永军,高翔,石俊岭,等.垂体腺瘤术后复发的相关因素分析[J].中国实用神经疾病杂志,2015,18:82-83.
[5]刘希光,李爱民,李宁,等.神经内镜经单鼻孔-蝶窦入路直视下切除垂体瘤[J].现代肿瘤医学,2010,18:271-273.
[6]刘希光,李爱民,李宁,等.经单鼻孔蝶窦入路切除垂体瘤:神经内镜和显微镜下比较研究[J].中国肿瘤临床与康复,2010,17:262-265.
[7]张清平,陈建良.神经内镜下单鼻孔经鼻蝶入路垂体肿瘤的手术治疗[J].国际神经病学神经外科学杂志,2006,33:429-432.
[8]王玉玉,李刚,李毅,等.神经内镜下经单鼻孔蝶窦入路垂体瘤切除术的临床效果分析[J].第三军医大学学报,2013,35:1317-1318.
[9]徐文俊,王荣,黄勇,等.单鼻孔经蝶入路显微手术切除垂体瘤后脑脊液鼻漏的相关因素分析及防治[J].重庆医学,2013,42:2366-2368.
[10]董楠,王伟杰,方大钊,等.垂体瘤侵袭性与术后复发的关系研究[J].中国现代医学杂志,2013,23:100-102.
[11]樊成,余小祥,徐剑.内分泌激素水平与垂体瘤手术远期疗效相关性分析[J].现代预防医学,2012,39:745-746.
[12]严正村,王清,鲁晓杰,等.内镜辅助下经鼻蝶窦垂体瘤切除术后生存质量的多因素临床研究[J].中国神经肿瘤杂志,2012,10:103-106.
[13]孙维晔,王富元,李爱民,等.42例神经内镜下经单鼻孔蝶窦入路切除垂体瘤的临床分析[J].重庆医学,2012,41:3327-3329.
[14]袁士博,刘晶玉,崔丹,等.浅谈脑垂体瘤术后复发因素及应对措施[J].中国伤残医学,2012,20:61-62.
[15]王忠,苏宁.神经内镜下经鼻蝶窦入路垂体腺瘤切除术[J].中国微侵袭神经外科杂志,2008,13:138-140.
(本文编辑:雷琪)
R741;R742.89
ADOI10.16780/j.cnki.sjssgncj.2017.02.027
鄂东医疗集团黄石市中心医院(湖北理工学院附属医院)神经外科
湖北黄石435000
2016-05-23
吴勇
2357591563@qq. com

