零切迹颈椎融合器ROI—C与传统钢板内固定治疗颈椎病临床效果比较
孙柏寒++郑柏+黄栋+辛兵+郭开今+刘永涛

[摘要] 目的 比较零切迹颈前路椎间融合器ROI-C与传统颈椎前路椎间融合器联合钛板治疗颈椎病的临床效果。 方法 回顾性分析徐州医科大学附属医院2014年12月~2016年11月53例行颈椎前路减压融合术治疗的颈椎病患者的临床资料,患者分为零切迹颈前路椎间融合器ROI-C组(A组,25例)和传统颈椎前路椎间融合器联合钛板组(B组,28例)。采用日本骨科学会(JOA)评分和视觉模拟量表(VAS)评分对患者术前、术后功能进行评估。记录并比较两组手术时间、术中出血量、术后吞咽困难以及椎间植骨融合情况。 结果 术后随访3~24个月。A组手术时间和术中出血量明显短于B组,差异有统计学意义(P < 0.05)。A组术后吞咽困难发生率少于B组,差异有统计学意义(P < 0.05)。两组术后JOA及VAS评分与术前比较,差异有统计学意义(P < 0.05);两组同时间点JOA和VAS评分比较,差异无统计学意义(P > 0.05)。 结论 应用零切迹颈前路椎间融合固定系统ROI-C治疗颈椎病的疗效与传统颈椎前路椎间融合器联合钛板手术相近,但它具有手术操作简便,术中出血少,手术时间短,术后吞咽困难发生率低的优点。
[关键词] 颈椎病;ROI-C;钛板;颈椎前路椎间盘切除融合术
[中图分类号] R687 [文献标识码] A [文章编号] 1673-7210(2017)02(c)-0100-04
颈椎前路减压椎间融合术(anterior cervical discectomy and fusion,ACDF)因其可直接解除病变椎间盘及后方骨赘对颈髓或神经根的压迫,恢复正常的椎间高度和生理曲度,已经作为颈椎病治疗的“金标准”[1-4]。近年来一种新型零切迹颈椎前路椎间融合固定系统ROI-C逐渐广泛的应用于临床。本文旨在探讨ROI-C在颈椎病治疗中的临床价值。
1 资料与方法
1.1 一般资料
回顾性分析2014年12月~2016年11月在徐州医科大学附属医院行颈椎前路减压椎间融合术患者53例的临床资料,根据前路内植物的不同分为两组:25例行ROI-C内固定融合为A组,28例行椎间融合器加钛板内固定术为B组。其中A组男11例,女14例,平均年龄(53.00±10.26)岁;B组男12例,女16例,平均年龄(53.57±10.66)岁。两组一般资料比较,差异无统计学意义(P > 0.05),具有可比性。所有患者术前均拍摄颈椎正侧位片、过伸过屈位片、颈椎三维CT、MRI以明确诊断。20例患者伴有颈椎退行性表现,包括颈椎间盘信号减低、椎间骨赘形成等。10例MRI脊髓T2WI呈高信号,提示脊髓变性。所有患者均经颈椎MRI证实颈髓和/或神经根压迫,且CT检查未示颈椎后纵韧带骨化、颈椎骨折、脱位等其它疾病。本研究经医院伦理委员会批准,所有患者知情同意。
1.2手术方法
全部患者均仰卧位,按术前影像学病变节段取右侧横切口,经C臂机透视确定病变椎间隙。安装Caspar撑开器并撑开病变椎间隙。尖刀、髓核钳切除病变椎间盘;切除后纵韧带,显露硬膜囊。部分病例后纵韧带与硬膜囊粘连致无法分离,可留置部分后纵韧带,使硬膜囊与后纵韧带共同“漂浮”于椎管内。
A组:减压完毕后,选取合适型号的ROI-C融合器试模植入椎间隙,取出试模,取自身髂骨松质骨处理成碎骨后,充填ROI-C融合器缓慢置入椎间隙;用嵌片打入器依次将两侧预弯的椎间桥形固定嵌片打入上、下椎体。同法,依次减压拟手术的其它椎间隙。常规留置负压引流一根,逐层关闭切口,手术结束。
B组:减压完毕后,试模,选择合适大小的椎间融合器,置入自体或异体骨,放入目标椎间隙。C臂机透视下见椎间融合器位置良好,取出椎间撑开器。据减压的范围选择一块适当长度的钢板置于椎体前缘,钻孔,打入植骨螺钉使钢板与椎体固定。常规留置负压引流一根,逐层关闭切口,手术结束。
1.3 随访及临床疗效评价方法
所有患者均要求在术后1、3、6、12、24个月门诊复查颈椎正侧位片评价术后椎间融合情况、有无并发症,判断融合的参考标准:影像学上融合节段无透亮线,融合区无骨坏死,并有骨小梁生长通过融合间隙[5]。并在随访时进行术后日本矫形外科学会(JOA)制订的17分评分标准及视觉疼痛模拟评分(VAS评分)以分别评估术后神经功能改善情况及疼痛缓解程度。神经功能改善率=(随访JOA评分-术前JOA评分)/(17-术前JOA评分)×100%[6]。
1.4 统计学方法
采用统计软件SPSS 19.0对数据进行分析,正态分布计量资料以均数±标准差(x±s)表示,两组间比较采用t检验;计数资料以率表示,采用χ2检验。以P < 0.05为差异有统计学意义。
2 结果
2.1 手术时间与术中出血量情况
A组手术时间和术中出血量较B组明显减少,差异有统计学意义(P < 0.05)。
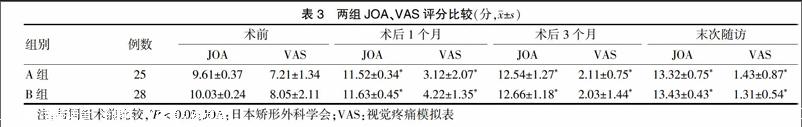
2.2 两组JOA评分与VAS评分情况
A组与B组术后1、3个月及末次随访JOA评分较术前明显提高(P < 0.05),A组JOA评分改善率分别25%、39%、50%,B组改善率分别为23%、37%、49%,两组与术前比较,差异均有统计学意义(P < 0.05)。两组术后1、3个月及末次随访VAS评分均低于术前,差异均有统计学意义(P < 0.05)。两组同时间点JOA、VAS評分比较,差异无统计学意义(P > 0.05)。见表3。
2.3 两组术后吞咽困难及随访情况
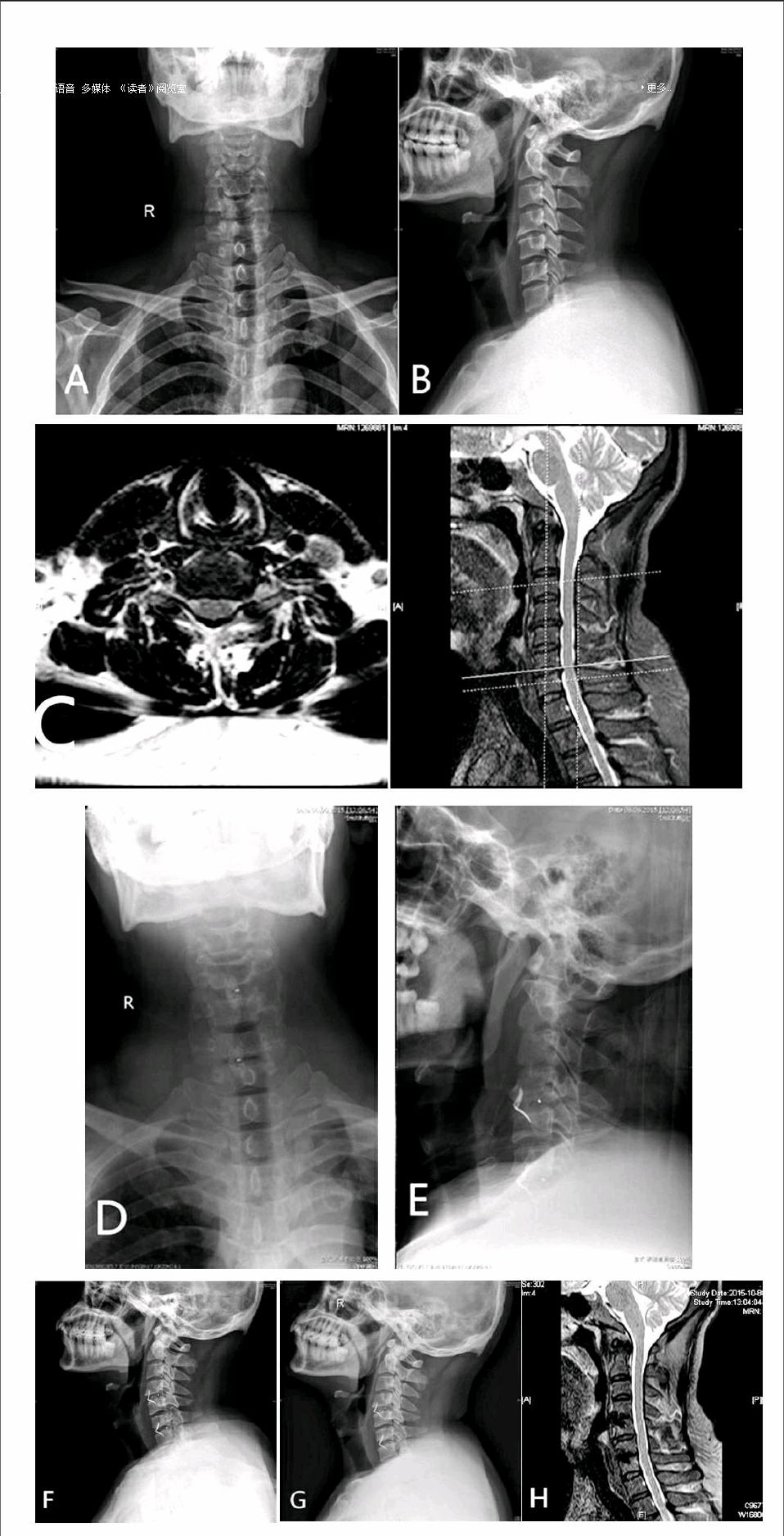
B组术后3例(10%)患者发生轻度吞咽困难,在随访中该症状均消失。A组无患者发生吞咽困难,两组吞咽困难发生率比较,差异有统计学意义(P < 0.05)。所有患者术后无严重并发症发生,在术后随访影像学资料检查示ROI-C颈椎融合器无松动、移位,融合器周围骨桥形成。截至末次随访,50例患者达到骨性融合,平均椎间融合时间(3.21±0.31)个月,仅3例患者因随访时间短(<3个月),未出现明显椎间骨性融合。典型病例影像学资料见图1。
3 討论
自1955年Smith-Robison首次行ACDF以来,颈椎前路手术以直视下解除脊髓压迫、减压彻底等优点在世界范围内很快得到广泛开展。随着前路钛板的应用逐渐弥补单纯使用椎间融合器植骨融合的不足,但又出现了螺钉松动、退出、断裂,吞咽困难等与钛板相关并发症。ROI-C是采用零切迹理念设计,类似自锁式颈椎融合器,能获得椎间融合器联合钛板同样的生物力学稳定性[7-8],其具有以下特点:
3.1 ROI-C具有手术时间短,手术损伤小等优点
传统的颈椎前路钛板内固定时,需要先将Caspar撑开器取出,尝试数次选择合适长度的钛板,向手术椎间隙上、下进一步暴露。而ROI-C行内固定时只需将ROI-C融合器通过限深工具缓慢置入椎间隙,到达满意位置后,用嵌片打入器依次将两侧预弯的椎间桥形固定嵌片打入上、下椎体即可。其操作仅限于手术椎间隙水平,无需再作颈前组织的进一步分离和处理,比传统前路钛板内固定相比,缩短了手术时间,减少了对颈部周围组织的损伤。
本研究中A组手术时间和术中出血量均明显低于B组(P < 0.05),且两组在术后相同时间点的JOA,VAS评分无统计学差异(P > 0.05),说明ROI-C和经典传统内植物相比可以取得同样的手术疗效,在早期可以改善患者症状,疗效确切。
3.2 ROI-C可降低术后吞咽困难发生率
术后吞咽困难是颈椎前路手术常见的并发症之一,尽管大多数患者不适症状能在术后 3个月后有所减轻甚至消失,但是慢性吞咽困难发生率仍在3%~21%[9]。众多学者认为钢板周围形成的瘢痕包裹对吞咽困难的发生具有一定的影响作用,颈前路钢板直接放置在食道后方,不可避免地影响到了吞咽功能,越厚的钢板,在椎体前缘形成的切迹就越高,对食道的压迫越严重,使用厚度较薄、表面光滑的钢板可以减少吞咽困难的发生率[10-11]。ROI-C融合器采用零切迹设计,其锁定插片内植于手术椎间隙内,避免了椎前占位,可降低术后吞咽困难和吞咽异物感的发生。本组中B组发生术后吞咽困难为3例,而A组无吞咽困发生,明显优于传统钛板组,所有吞咽困难不适者在末次随访时症状均消失。
3.3 ROI-C可减少植入物引发的并发症
在临床工作中,传统的颈前路钛板内固定时可出现一些植入物相关并发症,如钛板与颈椎曲度贴合不佳,钛板位置偏斜、移位,螺钉松动、脱落等[12-13],并可导致继发性食道、血管、神经损伤,最严重的可因融合器后移压迫颈髓致四肢瘫痪[14-20]。而本研究中ROI-C的上方采用弧形的解剖形态,可有效恢复椎间高度与颈椎前曲,锯齿状的外形及解剖形态以及其椎间桥形固定嵌片采用的弹性“倒刺”设计,增加了其即刻及术后稳定性,减少应力遮挡,避免椎间隙再次塌陷[21]。本组所有随访的A组(ROI-C)病例,均未出现与内植物失败相关并发症,说明使用ROI-C系统的内植物失败率低,使用安全性高。
综上所述,ROI-C辅助的ACDF手术具有操作简单、创伤小,可有效重建椎间隙高度和颈曲,植入物引发的并发症较低,植骨融合率高等优点,术后随访ROI-C组在手术时间、术中出血、且术后并发症等方面比传统钛板组手术更有优势,可成为未来替代传统颈前路钛板内固定术式的新方法,值得推广应用。然而,本研究还存在样本例数较少,随访时间较短等不足之处,ROI-C的远期随访结果与应用优势仍有待进一步大样本试验的观察研究。
[参考文献]
[1] Angevine PD,Arons RR,Mccormick PC. National and regional rates and variation of cervical discectomy with and without anterior fusion,1990-1999 [J]. Spine,2003,28(9):931-939.
[2] 曾明,林庆光,赵新建,等.不同方式的颈椎前路减压融合术治疗颈椎病[J].中国脊柱脊髓杂志,2000,10(3):160-162.
[3] 申勇,刘永强,范金鹏,等.颈椎病前路减压融合术疗效分析[J].中国骨与关节损伤杂志,2012,22(6):447-449.
[4] Gum JL,Glassman SD,Douglas R,et al. Correlation between Cervical Spine Sagittal Alignment and Clinical Outcomes after ACDF [J]. Spine Journal,2010,10(9):S2-S3.
[5] Pitzen TR,Chrobok J,Stulik J,et al. Implant complications,fusion,loss of lordosis,and outcome after anterior cervical plating with dynamic or rigid plates:two-year results of a multi-centric,randomized,controlled study [J]. Spine,2009,34(7):641-646.
[6] Hirabayashi K,Miyakawa J,Satomi K,et al. Operative results and postoperative progression of ossification among patients with ossification of cervical posterior longitudinal ligament [J]. Spine,1980,6(4):354-364.
[7] Ikenaga M,Shikata J,Tanaka C. Long-term results over 10 years of anterior corpectomy and fusion for multilevel cervical myelopathy [J]. Spine,2006,31(14):1568-1574.
[8] Grasso G,Giambartino F,Tomasello G,et al. Anterior cervical discectomy and fusion with ROI-C peek cage: cervical alignment and patient outcomes [J]. European Spine Journal,2014,6(6):650-657.
[9] Scholz M,Reyes P M,Schleicher P,et al. A new stand-alone cervical anterior interbody fusion device: biomechanical comparison with established anterior cervical fixation devices [J]. Spine,2009,34(2):156-160.
[10] Kalb S,Reis MT,Cowperthwaite MC,et al. Dysphagia after anteriorcervical spine surgery:incidence and risk factors [J]. World Neurosurg,2012,77(1):183-187.
[11] Fountas KN,Kapsalaki EZ,Nikolakakos LG,et al. Anteriorcervical discectomy and fusion associated complications [J]. Spine,2007,32(21): 2310-2317.
[12] Yu S,Li F,Yan N,et al. Anterior fusion technique for multilevel cervical spondylotic myelopathy:a retrospective analysis of surgical outcome of patients with different number of levels fused [J]. Plos One,2014,9(3):e91329.
[13] Lee MJ,Bazaz R,Furey CG,et al. Influence of anteriorcervical plate design on Dysphagia: a 2-year prospectivelongitudinal follow-up study [J]. J Spinal Disord Tech,2005,18(5):406-409.
[14] Vaccaro AR,Falatyn SP,Scuderi GJ,et al. Early failure of longsegment anterior cervical plate fixation [J]. Spinal Disord,1998,11(5):410-415.
[15] 韦良臣,谢晓宸,叶海明,等.颈椎前路手术并发症及防治[J].实用骨科杂志,2009,15(4):312-313.
[16] 方旭,赵文志,郑连杰.颈椎前路手术的并发症及其处理[J].中国脊髓脊柱杂志,2007,17(8):567-570.
[17] Nanda A,Sharma M,Sonig A,et al. Surgical complications of anterior cervical diskectomy and fusion for cervical degenerative disk disease: a single surgeon's experience of 1576 patients [J]. World Neurosurgery,2013,82(6):1380-1387.
[18] Rd RL,Skolasky RL,Albert TJ,et al. Dysphagia after anterior cervical decompression and fusion:prevalence and risk factors from a longitudinal cohort study [J]. Spine,2005, 30(22):2564-2569.
[19] 邵進,杨铁毅,刘树义,等.显微镜辅助下颈前路精细化减压治疗多节段脊髓型颈椎病的研究[J].中国医药导报,2015,12(18):51-54.
[20] 王岩,白一冰,肖嵩华,等.颈椎病前路择期手术术后早期并发症分析[J].中华骨科杂志,2004,24(9):538-542.
[21] 邱闯,贺明,王广斌,等.脊髓型颈椎病前路减压融合术的预后因素分析[J].中国医药导报,2015,12(27):89-92.
[21] Liu Y,Wang H,Li X,et al. Comparison of a zero-profile anchored spacer (ROI-C) and the polyetheretherketone (PEEK) cages with an anterior plate in anterior cervical discectomy and fusion for multilevel cervical spondylotic myelopathy [J]. European Spine Journal,2016,25(6):1881-1890.
(收稿日期:2017-01-02 本文编辑:苏 畅)

