一种真耳-耦合腔差值(RECD)测量方法的有效性研究
王丽燕 梁爽 腾白玉 黄运甜 孙喜斌
随着新生儿听力筛查的逐步推广和听力诊断技术的进步,听障儿童确诊的年龄越来越小。助听器是听障儿童康复必备的常规听辅装置,助听器验配效果直接影响着早期干预的质量。临床工作中迫切需要一种适合儿童的助听器验配方法,该方法能实现快捷选配,同时能客观、准确地验证助听器的效果,帮助验配师确切知道助听器在听障儿童耳内真实放大的情况。为了达到这一目的,研究者们进行了很多尝试,其中,真耳-耦合腔差值(realear-to-coupler difference,RECD)是目前公认的有效方法,许多国家的儿童助听器验配指南将其作为推荐方法[1~3]。真耳-耦合腔差值方法是在真耳测试(real ear measurement,REM)基础上发展而来的,它只需对儿童进行一次真耳测量,得到同一声输入信号条件下真耳鼓膜处测得的声压级与耦合腔中测得的声压级之差,就可在2 cc耦合腔中完成助听器调试及验证,不必儿童反复测试、多次配合,因而可极大提高验配效率。但是,由于传统RECD测量方法操作较复杂、耗时长,儿童尤其是低龄儿童难以配合,因此在应用推广方面受到较大程度的限制。据有关报道,即使在欧美发达国家,相当数量的小儿听力师会用助听器验配软件自带的RECD平均值,而不是给听障儿童测量个体的RECD值,其主要原因也是测量起来困难较大、耗时较长[4]。
RECD测量的核心步骤是探管麦克风测量(probe microphone measurement,PMM)。PMM要求在受试者头部保持不动的情况下,将一根细小的软探管插入受试者外耳道,探管插入的深度、位置要满足一定要求,如探管顶端离人耳鼓膜的距离应在5 mm以内;探管在耳道内不能弯曲、不能贴住耳道壁等[5]。由于人的外耳道不是一根直管,而是具有生理性弯曲的结构(外段向内前而微向上,中段向内向后向下,内段向内前微向下),因此往里面插入软性探管且必须保证插入深度、位置合适不容易,对于儿童受试者难度更大。
因此,摸索一种简便、有效、儿童易于接受的RECD测量方法非常必要。本研究在传统方法的基础上,改进并形成了一种新的RECD测量方法——探管固定同步介入法(tube fixation and synchronous insertion method,TFSI),通过比较TFSI方法与传统方法测量结果的一致性,以及TFSI方法重复测量的稳定性,考察TFSI方法的可行性和有效性。
1 研究方法
1.1 研究对象
1.1.1 基本情况 共20例被试,其中成人10例,龄范围20~58岁,平均34.20±11.80岁;儿童10例,年龄范围2~6岁,平均4.00±1.83岁。
1.1.2 纳入标准 外耳发育正常,无耳道畸形、狭窄等异常情况;无外耳道耵聍、异物;鼓膜完整,标志清晰、色泽正常,无内陷、充血或积液;无中耳炎病史;儿童出生时非高危新生儿。
1.2 测试工具
电耳镜;Auricalò真耳测试仪(含FreeFit配件、海特箱等配件、真耳测试硅树脂探管及OTOsuiteTM软件);便携式OTOflexò中耳分析仪
1.3 测试程序
1.3.1 RECD测量准备 ①在测听室内(本底噪声≤30 dB A)进行测试。进行测量房间校准、真耳测试参考麦克风校准及探管麦克风校准;②将一侧RECD探头连接到耦合腔,在真耳测试软件操作界面点击“耦合腔响应”,系统自动计算出该侧耦合腔响应值并保存下来。以此方法测量另一侧耦合腔响应值;③让受试者面向真耳测试仪坐下,使探管麦克风与真耳测试仪扬声器中心点处于同一水平位置,两者距离1 m。
1.3.2 RECD测量程序 在受试者安静状态下测试。选取适合受试者耳道大小的泡沫耳塞,将其与真耳测试仪连接;将真耳测试仪上的探管、泡沫耳塞插入受试者外耳道,耳塞末端位于耳屏间切迹处,停留10 s左右待耳塞膨胀充满耳道后放手。在软件操作界面点击“耳响应”测量RECD值。左、右耳同时测量或分别测量。
两种RECD测量方法的一致性研究:先后运用传统RECD测量方法和TFSI方法对同一受试者的左、右耳进行测试。两种方法之间间隔3~5分钟,让受试者短暂休息。5名成人、5名儿童先用传统方法测量后用TFSI方法测量,另5名成人、5名儿童先用TFSI方法测量后用传统方法测量。两种方法的测量人员相同。对受试者每只耳运用两种方法测量RECD所耗时间进行记录。传统方法从插探管开始计时,TFSI方法从粘贴胶带开始计时,到获得测试耳最终RECD曲线为止。
TFSI方法的稳定性研究:采用TFSI方法,测试者对其中13例(其中成人7例,年龄为30.57±13.24岁;儿童6例,年龄为2.67±0.52岁)受试者的左、右耳再次进行RECD测试。
1.3.3 两种RECD测量方法介绍 ①传统方法:先按照相关标准[6]量取探管插入长度(0~6个月11 mm、6~12个月15 mm、1~5岁20 mm、5岁以上25 mm),放好标记环;往受试者耳道插入探管,标记环位于耳屏间切迹处,用辅助支架帮助固定探管;将泡沫耳塞捏小插入耳道,停留10 s左右待耳塞膨胀充满耳道后放手,此过程需确保标记环位置不变。②TFSI方法:剪取一截长约10 mm的医用胶带,将探管和根据受试者耳道大小选择的泡沫耳塞用胶带粘贴在一起;探管超出耳塞一定长度,量取泡沫耳塞加上探管超出长度的总长,使其符合上述标准[6];将泡沫耳塞捏小,连同探管一起插入受试者耳道,耳塞末端位于耳屏间切迹处;停留10 s左右待耳塞膨胀充满耳道后放手。
1.4 统计方法
在SPSS 19.0软件中进行数据统计分析;采用配对样本t检验方法比较传统方法和TFSI方法测得的RECD值是否存在差异、比较两次应用TFSI方法测得的RECD值是否存在差异,以P<0.05为差异具有统计学意义。
2 研究结果
2.1 两种测量方法RECD结果的一致性
对20例受试者的40耳两种测量方法得到的RECD值分别进行统计。采用配对样本t检验方法,对传统方法和TFSI方法测得的同一耳、同一频率RECD值进行比较,见表1。
表1显示,两种测量方法测得的RECD的差值范围在(-1.28,0.70)dB;统计结果显示,左、右耳各频率处两种测量方法测得的RECD值差异均不显著(P>0.05),表明TFSI方法和传统方法测量RECD的一致性较好。
2.2 TFSI方法测量RECD的稳定性
为了进一步考察TFSI方法测量RECD的稳定性,对13例受试者的26耳运用TFSI方法前后两次测得的RECD结果进行统计。采用配对样本t检验比较两次RECD值,见表2。
表2显示,TFSI方法两次测得的RECD差值范围在(-3.50,1.23)dB;t检验表明,两次测得的RECD值在各频率上均无显著性差异(P>0.05)。表明TFSI方法测量RECD具有较好的稳定性,可重复性强。
2.3 两种测量方法耗时比较
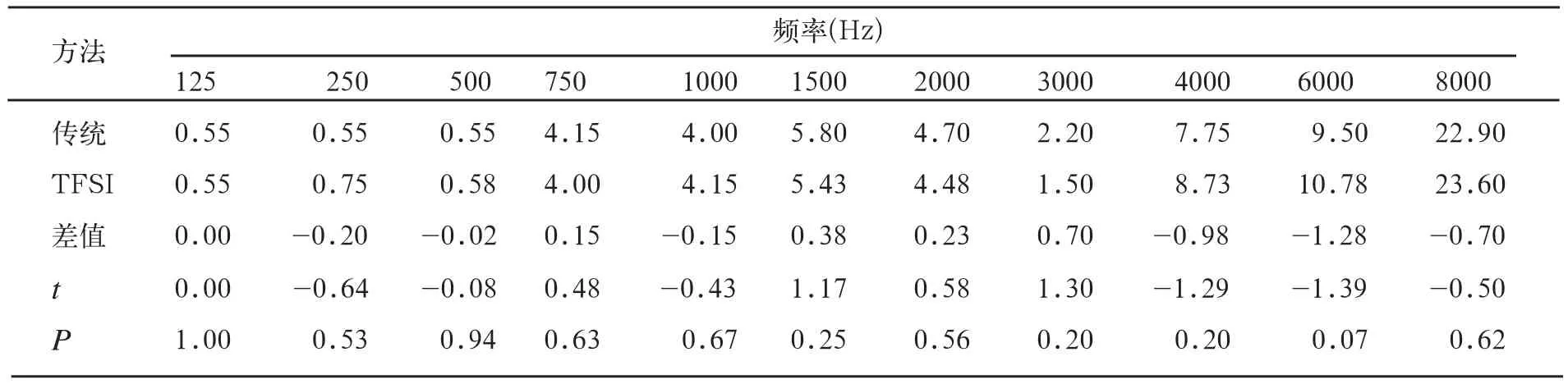
表1 两种测量方法RECD结果比较(n=40耳,单位:dB)

表2 TFSI方法两次测量的RECD结果比较(n=26耳,单位:dB)
对20例受试者的40耳运用传统方法和TFSI方法测量RECD的耗时进行统计,运用配对样本t检验进行分析,见表3。

表3 两种方法测量RECD耗时比较(n=40耳,单位:分钟)
由表3可见,使用传统方法测量RECD每耳平均耗时6.03分,使用TFSI方法每耳耗时2.15分,TFSI方法耗时极显著少于传统方法(P<0.01)。
3 讨论
3.1 传统RECD测量方法的局限性
自从探管麦克风测量(probe microphone measurement,PMM)技术诞生后,国外一些学者围绕探管插入进行了相关研究。最初的研究集中于如何控制探管插入的深度。Hawkins等[7]尝试了固定深度法(the constant insertion depth method),即根据某一年龄段受试者耳道的常模数据确定探管插入的深度并保持不变;Storey等[8]使用6000 Hz声学法(6 kHz acoustic method),即通过监测驻波(standing wave)的方法控制探管插入的深度。Tharpe等[9]对比了这两种方法应用于婴儿受试者的情况,结果表明这两种方法信度都较高,没有孰优孰劣之分,但因为固定深度法耗时相对少,故更值得推荐。之后的研究基本都是使用固定深度法测量RECD,即根据受试者的年龄固定探管插入的深度。英国听力学学会指南[6]给出了插入深度推荐数值:0~6个月,插入深度为11 mm;6~12个月,插入深度为15 mm;1~5岁,插入深度为20 mm;5岁以上,插入深度为25 mm,这是目前助听器验配领域普遍采用的标准。
解决插入深度标准这一问题后,插入操作困难的问题随着实际应用日益凸显。临床实践发现,传统的RECD测量方法对于成人受试者都不容易,对于儿童受试者挑战更大。探管插入时会触及耳道壁引发痒的感觉,儿童会排斥,出现摆头、护耳,不愿意插入等反应,导致测量失败或耗时很久[10]。2013年ReSound全球听力学中心开展的在线调查结果显示,仅42%的临床验配人员将真耳测试纳入其常规助听器验配流程;常规应用真耳测试的助听器验配人员中近60%报告,真耳测试要花费60分钟左右的时间;90%的受访者(验配人员)表示,若真耳测试时间控制在5~10分钟,他们将愿意将其纳入常规工作流程[4]。由此可以看出,对传统的RECD测量方法进行改进,增强受试者配合度是当务之急。
3.2 TFSI方法的特点
测量RECD有一个关键点,即连接麦克风的探管一定要正确插入受试者的耳道。探管插入的深度、位置都会对RECD结果产生影响。然而,让探管深度、位置符合测量要求,需要受试者高度配合,这并不容易,对儿童来说更是挑战。传统的RECD测量方法在应用中即遇到很多困难,这导致RECD临床推广受到限制。Bagatto等[11]提出了探管和耳塞一次性插入的解决思路。他们用塑料薄膜把探管缠绕在泡沫耳塞上,然后将探管和耳塞一起插入受试者耳道。但该研究测试过程中18.9%(7/37)的婴儿受试者不愿插入探管而不得不退出研究。这提示该方法仍需进一步完善,其中减少探管插入耗时、降低儿童不适感是改善重点。
本研究在前人研究的基础上,以探管和耳塞同时插入为解决思路,进行了多种尝试,最终建立了一种改进的RECD测量方法——探管固定同步介入法(TFSI)。TFSI方法的核心是:利用柔软、超薄的医用胶带将探管粘到泡沫耳塞上,从而实现探管和耳塞一次性插入受试者外耳道。该方法的优点在于:胶带具有粘性,测试人员很容易利用胶带将探管固定在泡沫耳塞上,操作起来方便、快捷;粘贴后的探管不会被挤压而导致变形;当挤捏泡沫耳塞时探管仍然会牢固地粘贴在耳塞上。经过对数名成人和儿童的试用,发现该方法操作简便、快捷,没有出现探管变形、脱落、移位等问题,测试人员可以一次性将探管和耳塞插入受试者外耳道,当插入不合适时也可以方便地取出重新插入。因此,应用该方法受试者接受度高,耗时也大大减少。
使用传统方法(探管、耳塞先后插入耳道)测量时,儿童受试者在插入探管时不太容易接受,他们对于像针头一样的探管存在防备心理;相对来说,和泡沫耳塞粘贴在一起的探管不易引起儿童过度紧张。另外,传统方法单独插入探管时儿童对探管触及耳道壁的反应较敏感,会觉得痒或不舒服,由此引发摆头、摸耳、护耳甚至拒绝插入的反应;而TFSI方法是探管和泡沫耳塞一起插入,探管触及耳道壁的感觉被耳塞“掩蔽”掉一部分,而且一旦耳塞插好,探管不再引发痒的感觉,故儿童容易接受。本研究中的成人受试者反馈TFSI方法没有不舒服的感觉,而传统方法需要“忍一下”。
本研究结果显示,每只受试耳传统方法平均耗时约6分钟,TFSI方法平均耗时仅约2分钟。传统方法耗时较长,主要是因为常常不能一次性成功插入探管,需要反复多次;而TFSI方法基本都能一次性成功插入探管,因而耗时较短。根据相关调查[4],90%的助听器验配师表示,若真耳测试时间控制在5~10分钟,他们愿意将其纳入常规工作流程;本研究开发的TFSI方法符合验配师的期望,有望提高助听器验配中RECD测试的使用率。
3.3 TFSI方法的有效性
作为一种新的测量方法,其有效性需要进行验证。以往研究[11]常通过考察某方法重复测量的一致性来验证其是否有效。本研究除考察TFSI方法重复测量的一致性外,还对TFSI方法和传统方法测量的一致性进行了检验。两方面的数据统计结果显示,TFSI方法和传统方法测得的RECD值没有显著性差异(P>0.05),TFSI方法前后重复测量的RECD值也没有显著性差异(P>0.05),这表明TFSI方法测量结果准确、稳定性也较好。由此进一步证明,TFSI方法可行、有效。
3.4 RECD测量技巧
RECD测量要用到探管麦克风测量(PMM)技术,该技术对于经验不丰富的测量新手来说不易掌握。通过本研究,笔者总结出几个测量低龄儿童RECD的技巧。
①争取家长的配合。测试前对父母解释测量目的和大致程序;同时让家长感觉探管是很软的,不会对孩子耳道造成伤害,消除家长顾虑;另外告知探管插入时孩子可能会觉得有点痒,让家长辅助安抚小儿。②真耳测试头件从小儿后方戴上。本研究使用的真耳测试头件形状类似一个大号项圈,需要戴在儿童肩上,因其形状特别,上面指示灯会闪光,常会引发小儿紧张反应,所以需要采取一定措施避免引起小儿对头件的关注。测试人员可引导小儿注意其他地方,同时趁机将头件从真耳测试设备上取下,放到小儿后方;请家长用一只手托住头件,以免重量压在小儿肩上造成不适。③吸引小儿注意力,提高配合度。在插入探管时,可安排一位辅助测试人员吸引儿童注意力,或给小儿提供玩具(如毛绒玩具等不会发声的物品),使其在测试过程中保持安静。在儿童配合的情况下,探管插入仅需几十秒,从探管插入到完成双耳测试也才不到5分钟,所以比较容易完成。④确保泡沫耳塞完全胀开堵住外耳道。测听所用的标准泡沫耳塞弹性很强,挤压并插入儿童耳道后,需要一定时间才能完全膨胀开。测试者务必要等待10 s左右,确保泡沫耳塞胀开、完全堵住外耳道口后,才开始给出声音刺激。⑤实时检查测量结果是否正常。根据已有文献,正常的RECD曲线有一定规律,如低频一般不应出现负值、频率越高RECD越高[12],测试者可通过曲线大致判断RECD测量是否准确,如曲线明显异常,可调整耳塞或重新插入,再次测量。
需要说明的是,由于本研究的受试者为听力正常人,没有自己的耳模,因此采用TFSI法和传统方法测量RECD时都采用了标准泡沫耳塞;本研究的主要目的是考察两种方法测量RECD的一致性,故采用泡沫耳塞同样可以达到目的。今后将继续开展研究,采用耳模测量RECD,进一步验证TFSI法的有效性。
4 结论
本研究验证了TFSI方法测量RECD操作简便、耗时短,提高了受试者的配合度,并且该方法测量RECD值准确、有效、可重复性好。TFSI方法有望促进RECD测量在助听器验配中的应用推广,为提高听障儿童助听器验配效率奠定基础。
[1]Bagatto M,Scollie SD,Hyde M,et al.Protocol for the provision of amplification within the Ontario imfant hearing program[J].International Journal of Audiology, 2010,49:S70-S79.
[2]American Academy of Audiology Clinical Practice Guidelines:Pediatric Amplification. http://www.audiology.org/resources/documentlibrary/Documents/PediatricAmplificati onGuidelines.pdf.2013-6.
[3]张微,张华.真耳与2 cc耦合腔差值在小儿真耳测量中的应用[J].听力学及言语疾病杂志,2005,13(6):457-459.
[4]Koehler ED,Kulkarni S.Fast and easy fitting and verification with integrated real-ear measurement[J].Hearing Review,2014,21:36.
[5]Lauridsen O,Günthersen C.New probe microphone for investigating the acoustic of the ear[J].J Acoust Soc Am,1981,69(5):1496-1498.
[6]British Society of Audiology(BSA), the Brithish Academy of Audiology. Guidance on the use of real ear measurement to verify the fitting of digital signal processing hearing aids.http://www.thebsa.org.uk/docs/RecPro/REM.pdfBritish Society of Audiology.2007,July.
[7]Hawkins DB,Alvarez E,Houlihan J.Reliability of three types of probe tube microphone measurements[J].HearInstrum,1991,42:14-16.
[8]Storey L,Dillon H.Estimating the location ofprobe microphones relative to the tympanic membrane[J].J Am AcadAudiol,2001,12:150-154.
[9]Tharpe AM,Sladen D,Huta H,et al.Practical considerations of real-ear-to-coupler difference measures in infants[J].AJA,2001,10(1):41-49.
[10]Hedley-Williams AH,Tharpe AM,Bess FH.The status of amplification and earmolds worn by children in the United States.In:Bess FH,Gravel JS,TharpeAM,eds.Amplification for Infants and Children withAuditory Deficits[M]. Nashville:Bill Wilkerson Press.1996.
[11]Bagatto MP,Seewald RC,Scollie SD,et al.Evaluation of a Probe-Tube InsertionTechnique for Measuringthe Real-Ear-to-Coupler Difference(RECD) in Young Infants[J].J Am AcadAudiol,2006,17(8):573-581.
[12]Bagatto MP.Optimizing your RECD measurements[J].The Hearing Journal,2001,54(9):32-35.

