基于MRV误诊为静脉窦血栓形成的脑膜癌病1例报告
李祉萱,赵俊杰,王哲
·病例报告·
基于MRV误诊为静脉窦血栓形成的脑膜癌病1例报告
李祉萱,赵俊杰,王哲
脑膜转移瘤(MC)是不同于脑实质转移瘤或硬膜外转移伴脊髓受压的一种CNS转移瘤,常缺乏定位体征,且转移累及脑膜和CSF时MRI平扫显示其与周围正常组织并无差异,故临床上容易误诊误治。我科近日收治乳腺癌术后脑膜转移、骨转移1例,该病例先前基于MRV而误诊为静脉窦血栓形成(CVST),现将诊治心得与同道分享。
1 病例
女,62岁,因“头痛、右眼视力下降2个月余,头晕伴双下肢无力20余天”于2015年4月28日入院。患者2年半前行右乳腺癌简化根治术,术后病理示乳腺浸润性导管癌,术后间断化疗并完成放疗1疗程。患者2个月余前出现头痛,呈额顶部持续性胀痛,伴右眼视物模糊,数天后右眼视力基本丧失;右下肢间断性放电样疼痛。20余天前出现间断性头晕,伴恶心呕吐,伴双下肢无力,数日后不能行走。近日偶有一过性精神症状。于外院行2次腰椎穿刺,颅内压分别为360 mmH2O(1 mmH2O=0.0098 kPa)、380 mmH2O;诊断为“CVST”,查MRI平扫+MRV见上矢状窦信号缺损,进一步完善原诊断;予抗凝、扩容、脱水、利尿等治疗无效。至我院复诊,门诊以“颅高压病(CVST?MC?)”收入病房。查体:体温37.8℃;右眼视力消失,视乳头水肿;右侧瞳孔圆形,直径4.0 mm,传入性对光反射消失;双下肢肌力Ⅳ级;双侧跟-膝-胫试验欠稳;四肢腱反射减低;双侧Chaddock征(+);屈颈稍抵抗,颏胸征(+)、2横指。实验室检查:血清肿瘤标志物:CA15-3:124.20 U/ml,癌胚抗原:7.57 ng/ml,CA 19-9:56.94 U/ml,细胞角蛋白19片段:7.19 ng/ml,均升高;余一般血液学检验结果大致正常。头颅MRI平扫+增强+MRV:脑膜明显强化,以脑干及小脑周围为著,局部呈结节状,提示脑膜转移瘤征象;脑积水征象(图1);MRV未见异常。患者另诉腰腿痛,查腰椎CT:腰、骶椎椎体附件和双侧髂骨多发斑片样高密度影,边界不清,考虑转移(图2)。结合血钙:2.06 mmol/L,稍低;碱性磷酸酶正常范围;提示成骨细胞转移可能性大。双下肢动静脉彩超排除血管性因素。余胸部CT、腹部及泌尿系彩超未见特殊。给予抗感染、抗凝、扩容、脱水治疗,头疼、低热无实质性缓解,呈波动性,而同时期复查头颅MRA+增强+MRV显示静脉窦充盈良好。凝血功能:纤维蛋白原8.74 g/L,活化部分凝血活酶时间55.4 s,凝血酶原时间42.7 s,INR:3.88;考虑肿瘤相关纤溶系统异常,凝血系统适应性代偿;遂调整华法林用量至中断,继续使用抗生素,加用巴曲酶隔日一次,共6 d,头疼明显好转,体温恢复正常。复查凝血功能基本恢复正常,INR:2.71;腰穿CSF检查:压力200 mmH2O,葡萄糖1.82 mmol/L,蛋白813.30 mg/dl,WBC 21×106/L,余生化、免疫、病毒、细菌、隐球菌等结果正常;脱落细胞镜下见肿瘤细胞。请肿瘤科、放射科会诊,确诊为:乳腺癌术后脑膜转移、骨转移。由于家属拒绝放化疗,本例患者出院后半个月去世。

图1 头颅MRI增强。 脑膜明显强化,以脑干及小脑周围为著,局部呈结节状
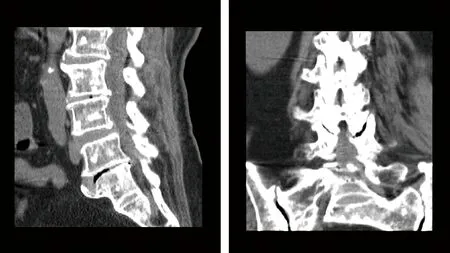
图2 腰椎CT检查。 腰、骶椎体附件和双侧髂骨多发斑片样高密度影,边界不清
2 讨论
MC是身体其他部位的癌肿通过血液及淋巴管向脑膜、脊髓蛛网膜下腔的弥漫性转移。研究[1]显示,MC原发肿瘤灶欧美以乳腺癌最多,国内以肺癌最多,其次为胃癌、乳腺癌。MC常亚急性或慢性起病,进行性加重,因癌细胞浸润形成局限性瘤结节或广泛性软脑膜癌病使CSF回流受阻形成脑积水,引起颅内压增高产生相应颅神经或脊神经根受损的症状和体征。首发症状多以头痛、呕吐为主,头痛在治疗过程中呈反复性、持续性和进展性;也可以出现癫痫发作、视力下降、听力减退、头晕、肢体无力、精神症状等。体征表现为脑膜刺激征、视乳头水肿、锥体束征阳性、肌力减退、视力听力减退、共济运动障碍等。如MC以高颅压、脑膜刺激征为主要表现,易与CVST相混淆[2]。所以,高颅压体现在中老年人,尤其在MRI平扫阴性发现的情况下,首诊医生想到CVST的同时,应警惕MC,或CVST作为MC合并症[3]的可能。引起颅高压病因很多,CVST较为常见,同时该患者为感染性CVST、肿瘤相关(转移性或非转移性)CVST高危人群;此外,脑转移瘤需警惕,癌脑转移分为脑实质转移和/或脑膜转移。后者相对少见,而容易被首诊医生遗漏。本例患者为老年女性,亚急性起病,病情进展,颅高压证据充分,伴发热。
MRI对比增强对MC患者确诊十分重要,可表现为脑膜明显强化、结节样脑膜强化、室管膜下强化、脑室扩张等。此外,CSF压力不同程度增高,细胞数及蛋白增高,糖及氯化物降低,细胞学检查见肿瘤细胞,为其相应表现。简单总结MC诊断依据:(1)肿瘤的明确病史及诊治经过;(2)临床上新近出现神经系统症状和体征;(3)典型的CT及MRI影像学表现;(4)CSF细胞学检查;具备(1)、(2)项加上(3)或(4)项即可确诊[4]。本例患者头颅MRI平扫未见阳性表现,排除乳腺癌恶性并发症的脑实质转移;对比增强发现脑膜明显强化等脑膜转移瘤征象。CSF脱落细胞镜下见肿瘤细胞,即“体液间接活检”确诊MC。
明确的辅助检查结果对该病不难诊断,但需综合彼此,不能片面依赖。影像学方面,MRI中最有意义的对比增强无法将MC和感染性脑膜炎从相似征象中严格区分开的;对于CSF细胞学检查,除非镜下找到癌细胞,否则亦无特异性,然而1次CSF检查不都能发现癌细胞,因此重复对可疑患者多次CSF样本以镜下寻找癌细胞尤为必要;此外,积极开展将肿瘤标志物检测用于CSF细胞化学检测[1],有助于提高CSF检查的敏感性。
由于对MRV认识不足,导致本例患者误诊。对比增强MRV可以作为诊断CVST的首选检查方法[5],但DSA仍为金标准。约70%的乳腺癌患者在自然病程中发生骨转移,椎体是乳腺癌骨转移的最常见部位,而少见的成骨细胞转移则可表现为相反的血钙下降。本例髂腰CT示高密度影为转移灶,为成骨活跃,钙盐骨沉积,血钙下降,考虑是临床少见的成骨细胞转移。
目前针对MC主要是姑息性治疗,包括全身化疗、鞘内注射、脑部放疗及对症支持治疗。其中鞘内注射占主导地位,但可选药物很少。MC属高死亡率一类,没有治疗者中位生存时间约4~6周,治疗后平均生存期4~6个月[6]。本例患者对症降纤治疗后剧烈头疼症状明显好转,可适当下床活动,生活质量有所改善;家属拒绝放化疗,出院后半月去世。
[1]刘青蕊, 韩颖, 梅风君, 等. 脑膜转移瘤临床特征及脑脊液细胞学分析[J]. 脑与神经疾病杂志, 2010, 18: 143.
[2]李寅珍. 脑膜癌病误诊分析(附3例报告)[J]. 临床神经病学杂志, 2014, 27: 136.
[3]丁岩, 董会卿, 朴月善, 等. 脑膜癌病并颅内静脉窦血栓形成的临床与病理(附4例报告)[J]. 北京医学, 2007, 29: 135.
[4]张敏, 高重阳, 郜国琴. 脑膜癌病21例临床研究[J]. 中国伤残医学, 2011, 19: 25.
[5]李新瑜, 孙聚葆, 张静, 等. 脑静脉及静脉窦血栓的MR征象分析[J]. 临床放射学杂志, 2011, 30: 320.
[6]王惠杰, 张湘茹. 脑膜转移瘤22例的临床诊治及预后[J]. 中国癌症杂志, 2004, 14: 351.
116011大连医科大学附属第一医院神经内科
R739.45
D
1004-1648(2017)01-0032-02
2015-05-31
2016-02-15)

