糖尿病肾病与非糖尿病肾病鉴别诊断中尿红细胞形态分析的意义探讨
王喆
(河南省南阳市第二人民医院 检验科,河南 南阳 473000)
糖尿病肾病和非糖尿病肾病是糖尿病患者较为常见的两种合并症,两者之间的病理﹑疾病性质﹑治疗过程及预后均存在一定差异,加强对患者的疾病鉴别诊断是目前临床关注的重点,也是患者实施治疗的基础。但目前临床采取常规血糖检测﹑肾损伤尿液指标检测难以鉴别糖尿病肾病和非糖尿病肾病。目前临床多认为镜下血尿是非糖尿病肾病患者重要指征,且临床提出糖尿病肾病患者血尿检出率较低[1]。镜下血尿主要分为肾源性和非肾源性血尿两种,而尿红细胞形态是判定血尿来源的重要方式。为进一步明确两类患者的尿红细胞形态分析的具体检测结果,本院对2016 年6 月‐2017年6月收治的40例糖尿病肾病与40例非糖尿病肾病患者进行尿红细胞形态分析,现将检测结果行回顾性总结如下。
1 资料与方法
1.1 一般资料
取2016年6月‐2017年6月本院收治的40例糖尿病肾病(糖尿病肾病组)与40例非糖尿病肾病(非糖尿病肾病组)患者进行研究。纳入标准:患者疾病类型通过病理检查确诊;经本院伦理委员会同意,患者自愿签署知情同意书并配合检查过程。排除标准:其他严重器质性疾病﹑恶性肿瘤患者;血液系统疾病患者;精神﹑认知及意识障碍患者[2]。非糖尿病肾病组患者疾病类型为:IgA肾病25例,局部硬化性肾炎3例,膜性肾病5例,系膜增生性肾小球肾炎7例。糖尿病肾病组患者平均年龄﹑平均病程与非糖尿病肾病组相比明显较高,24 h尿蛋白与非糖尿病肾病组相比明显较低(P <0.05),见表1。
1.2 方法
对所有患者均实施尿红细胞检测,取患者空腹清洁中段晨尿15 ml,1 500 r/min,离心10 min,取0.5 ml沉渣,使用一次性吸管取沉渣,置入一次性计数板,使用显微镜进行红细胞计数,以红细胞计数≥8 RBC/μl表示存在血尿。肾小球源性血尿包括非均一性红细胞血尿(红细胞异常形态>80%,大小不等,存在两种以上形态)和棘形红细胞血尿(棘形红细胞≥尿红细胞的5%)两 种[3]。
1.3 观察指标
统计分析两组患者尿红细胞计数及血尿检测结果。
1.4 统计学方法
表1 两组患者一般资料分析 (±s)
组别 例数 男/女 年龄/岁 病程/年 24 h尿蛋白/g 糖化血红蛋白/%糖尿病肾病组 40 23/17 58.9±11.4 14.5±3.8 1.01±0.75 7.3±1.1非糖尿病肾病组 40 22/18 52.2±11.4 8.9±2.7 1.75±0.87 6.9±1.3 t值 0.051 2.628 7.598 4.074 1.486 P值 0.822 0.010 0.000 0.000 0.141
2 结果
糖尿病肾病组患者尿红细胞计数水平(27.7±21.4)RBC/μl, 与 非 糖 尿 病 肾 病 组(228.5±114.2) RBC/μl相比明显较低(t =10.930,P =0.000)。
糖尿病肾病组患者镜下血尿﹑非均一性红细胞血尿及棘形红细胞血尿检出率与非糖尿病肾病组相比明显较低(P <0.05),见表2。
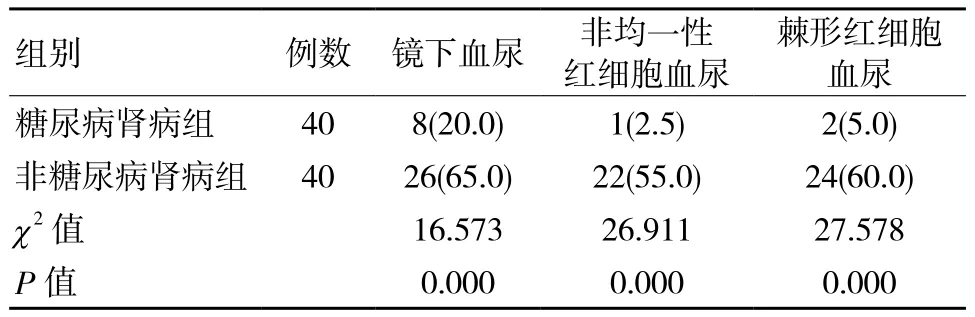
表2 两组患者血尿检测结果分析 例(%)
3 讨论
糖尿病是当前全球性最为常发的慢性疾病,随着不良习惯增多,糖尿病的临床发病率也逐渐升高,给患者带来了极大的身心损害。糖尿病患者病情较长,许多患者血糖控制效果不佳时将引起肾脏﹑血管﹑眼部﹑足部等出现损伤,糖尿病肾病是糖尿病患者较为常见的并发症,糖尿病肾病也是影响糖尿病患者病残﹑死亡的重要因素[4]。而随着研究的深入,临床统计结果显示糖尿病患者中约27%~79%患者合并存在非糖尿病肾病[5]。加强对糖尿病肾病和非糖尿病肾病患者的临床鉴别诊断是对患者实施针对性治疗的基础。
肾穿刺活检是临床进行糖尿病肾病和非糖尿病肾病诊断的金标准,但该方式创伤较大,诊断费用较高,临床应用受到局限。尿沉渣检测是目前临床进行肾脏疾病诊断的常用方式,尿沉渣中含有诸多有形成分,存在肾功能损伤患者尿液成分将出现明显变化。目前临床认为血尿是非糖尿病肾病患者的重要表现,本次研究中糖尿病肾病患者尿红细胞数﹑血尿发生率明显低于非糖尿病肾病组,论证了上述观点。但血尿的来源较多,及时确诊肾源性血尿是诊断非糖尿病肾病的基础。尿红细胞形态是了解血尿来源的重要方式,肾小球源性血尿包括非均一性红细胞血尿﹑棘形红细胞血尿[6]。糖尿病肾病患者各类血尿检出率均明显较低,分析原因可能是糖尿病肾病患者尿红细胞主要因肾小球毛细血管瘤样扩张破裂形成,未经肾小球基底膜滤过及挤压,使得红细胞变形差,尿红细胞计数较低;且糖尿病肾病患者常存在肾小管损伤,使得肾小球渗透压梯度变化,进而减少对尿红细胞形态的影响[7]。
综上,非糖尿病肾病患者尿红细胞形态变化更显著,对于非均一性红细胞血尿及棘形红细胞血尿患者需高度怀疑非糖尿病肾病,并采取肾穿刺活检辅助确诊。此外,本次研究中两组患者的病程﹑年龄﹑24 h蛋白尿﹑糖化血红蛋白水平也存在一定差异,未来研究可扩大样本数,深入了解两组患者的疾病特点,辅助患者疾病鉴别诊断。
[1]钟姝涵. 血液透析联合血液灌流治疗糖尿病肾病患者对白细胞介素-6和C-反应蛋白的影响及意义分析[J]. 中国医学工程, 2016, 14(7): 29-31.
[2]王修石, 冷小艳. 六种生化指标在糖尿病性肾病早期诊断中的临床应用价值[J]. 航空航天医学杂志, 2016, 27(6): 707-710.
[3]王建成, 史振伟. 尿红细胞形态分析对糖尿病肾病与非糖尿病肾病鉴别诊断的意义[J]. 实用医学杂志, 2015, 31(1): 95-97.
[4]刘丽楠, 张红, 张明华, 等. 尿红细胞形态学检测对糖尿病肾病疾病进展判断价值研究[J]. 医疗卫生装备, 2016, 37(6):82- 85.
[5]董哲毅, 王远大, 邱强, 等. 血尿在糖尿病肾病与非糖尿病肾病鉴别诊断中的价值[J]. 中国中西医结合肾病杂志, 2016,17(6): 491-494.
[6]苏津, 李会来, 段志豪, 等. 血液流变学指标中红细胞的演变与糖尿病肾病的关系[J]. 海南医学院学报, 2014, 20(4):504- 506.
[7]朱智全, 张壹言, 时新慧, 等. 糖尿病肾病患者红细胞免疫及抗氧化状态相关指标的变化研究[J]. 现代生物医学进展,2017, 17(19): 3675-3677, 3671.

