腮腺基底细胞腺瘤与腺淋巴瘤的CT表现
孙世宁,杜伟,周舟,邓娟
(大理大学附属医院放射科,云南大理671000)
腮腺基底细胞腺瘤与腺淋巴瘤的CT表现
孙世宁,杜伟,周舟,邓娟
(大理大学附属医院放射科,云南大理671000)
目的:探讨腮腺基底细胞腺瘤与腺淋巴瘤的CT特点,为两者的诊断与鉴别诊断提供依据。方法:回顾性分析我院经手术及病理证实的腮腺基底细胞腺瘤12例、腺淋巴瘤23例,对患者年龄、肿瘤最大径、平扫及增强扫描CT值进行分析对比。结果:腮腺基底细胞腺瘤12例均为单侧,女性好发,腺淋巴瘤一侧或双侧多发,男性好发;腮腺基底细胞腺瘤发病年龄较腺淋巴瘤小(P<0.05);基底细胞腺瘤与腺淋巴瘤的最大径差异无统计学意义(P>0.05)。腮腺基底细胞腺瘤平扫期CT值较低,增强扫描动脉期和静脉期明显强化、CT值较高;腺淋巴瘤的平扫期CT值较高,增强扫描动脉期和静脉期呈轻中度强化、CT值较低;两者平扫、增强扫描CT值差异均有统计学意义(均P<0.05)。结论:腮腺基底细胞腺瘤和腺淋巴瘤的发病除具有性别、年龄差异外,CT平扫和增强扫描有明显的特征,可对两者的定性诊断提供参考。
腮腺;基底细胞腺瘤;腺淋巴瘤;体层摄影术,X线计算机
基底细胞腺瘤及腺淋巴瘤均为腮腺良性肿瘤,均呈无痛性缓慢生长,临床表现缺乏特异性,目前诊断主要依靠影像学检查。基底细胞瘤可发生恶变,转为浸润性生长的基底细胞腺癌,且复发率较低[1],腺淋巴瘤则有一定的复发率,两者的诊断及鉴别诊断尤为重要。现搜集我院2012年1月至2016年1月经手术病理证实且有完整CT资料的腮腺基底细胞腺瘤12例、腺淋巴瘤23例的临床资料,通过分析患者性别、年龄、肿瘤最大径、平扫及增强扫描CT值的不同,探讨这2种肿瘤的影像学特征,以为两者的诊断与鉴别诊断提供参考。
1 资料与方法
1.1 一般资料基底细胞腺瘤12例,男3例,女9例,年龄41~70岁,中位年龄54岁,病程0.5~10年;腺淋巴瘤23例,男22例,女1例,年龄49~78岁,中位年龄58岁,病程0.5~10年。
1.2 仪器与方法采用Philips Brilliance 16排螺旋CT扫描机,对腮腺行CT平扫和增强扫描。扫描参数:120 kV,150~250 mAs,螺距0.938,X线球管旋转1周0.5 s,矩阵512×512,层厚及层距均为3 mm。增强扫描对比剂使用碘海醇(300 mgI/mL),高压注射器经肘静脉注射,总量70~100 mL,流率为2.0~3.0 mL/ s,于25 s行动脉期扫描,60 s行静脉期扫描。
1.3 图像分析由3名具有丰富CT诊断经验、主治以上职称的影像诊断医师分别对35例的CT资料进行独立阅片,观察内容包括:肿瘤大小(最大径)、平扫、动脉期及静脉期CT值。
1.4 统计学方法利用SPSS 17.0软件进行统计分析。计量资料(患者性别、年龄、肿瘤大小、平扫CT值、动脉期及静脉期的CT值)以±s表示,统计分析采用两独立样本t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 临床资料基底细胞腺瘤与腺淋巴瘤患者的性别分布和发病年龄差异均有统计学意义(均P<0.05,表1)。
2.2 影像学表现基底细胞腺瘤病灶均为单侧单发,11例生长在浅叶,1例生长在深叶;CT平扫5例基底细胞腺瘤内密度较均匀,表现为均一软组织密度的实性结节或肿块;7例内可见囊性成分;12例边缘均清晰。增强扫描实性部分动脉期和静脉期明显强化(图1),动脉期和静脉期CT值较高,囊性成分未见明显强化。
23例腺淋巴瘤病灶单侧单发19例,单侧多发2例,双侧单发1例,双侧多发1例;21例生长在浅叶,2例生长在深叶。CT平扫10例腺淋巴瘤内密度均匀,表现为均一软组织密度的实性结节或肿块;13例腺淋巴瘤内可见囊性成分;23例边缘均清晰。增强扫描实性部分多表现为动脉期轻中度强化(图2),动脉期和静脉期CT值较低。
基底细胞腺瘤与腺淋巴瘤的平扫、动脉期和静脉期CT值差异均有统计学意义(表1)。
表1 基底细胞腺瘤与腺淋巴瘤CT平扫、增强扫描特征(±s)

表1 基底细胞腺瘤与腺淋巴瘤CT平扫、增强扫描特征(±s)
肿瘤类型平均年龄(岁)最大径(d/mm)平扫CT值(HU)动脉期CT值(HU)静脉期CT值(HU)基底细胞腺瘤53.83±11.0421.40±8.1841.16±6.1295.24±14.8495.25±15.63腺淋巴瘤60.52±9.2524.42±7.8347.18±8.6381.59±19.2974.51±17.42 t值-2.184-1.068-2.1452.1353.458 P值0.0360.2930.0390.0400.002
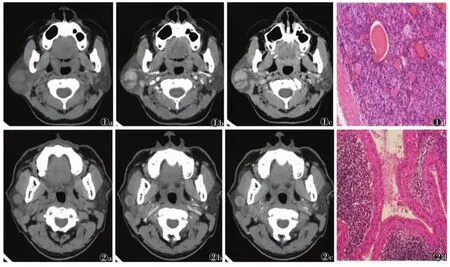
图1 女,55岁,右侧腮腺基底细胞腺瘤图1aCT平扫可见右侧腮腺单发的囊实混合性肿块影,大小29 mm×30 mm,边界清晰。实性部分CT值43 HU图1b增强扫描动脉期实性部分明显强化,CT值119 HU图1c静脉期实性部分强化程度稍下降,CT值108 HU;囊性部分不强化图1d光镜下可见肿瘤细胞由基底细胞构成,细胞呈柱状或立方状,排列呈栅栏状,基底膜清晰(HE×100)图2男,57岁,右侧腮腺多发腺淋巴瘤图2aCT平扫可见右侧腮腺多发的囊实混合性密度影,边界清晰,较大者约46 mm×34 mm,实性部分CT值47 HU图2b增强扫描动脉期实性部分轻度强化,CT值65 HU图2c静脉期实性部分较动脉期强化稍降低,CT值62 HU;囊性部分不强化图2d光镜下可见肿瘤由上皮细胞和淋巴样组织构成(HE×400)
3 讨论
3.1 临床及病理特点腮腺良性肿瘤中,以多形性腺瘤和腺淋巴瘤最多见,基底细胞腺瘤发生率较低。基底细胞腺瘤由单一的基底样细胞构成,有完整的基底膜样结构,占涎腺上皮性肿瘤的2%[1-2]。腺淋巴瘤又名Warthin瘤或淋巴乳头状囊腺瘤,由腺上皮和淋巴组织构成,间质为丰富的淋巴样组织,含有大量的血管[3-4],占腮腺肿瘤的6%~10%[5]。
本研究中基底细胞腺瘤女性较多,男女比1∶3,与有关报道[6]基本一致,而腺淋巴瘤男性多发,并与吸烟有关[7-8]。本研究中基底细胞腺瘤发病年龄较小,与腺淋巴瘤相比差异有统计学意义(P<0.05),可为两者诊断及鉴别提供一定参考。
3.2 影像特征基底细胞腺瘤和腺淋巴瘤都表现为类圆形软组织密度结节,基底细胞腺瘤大小平均(21.40 ±8.18)mm,腺淋巴瘤大小平均(24.42±7.83)mm,与其他报道[3]基本一致,两者差异无统计学意义(P>0.05)。基底细胞腺瘤与腺淋巴瘤常发生在腮腺浅叶,边缘均较清晰。
基底细胞腺瘤与腺淋巴瘤平扫可见等密度结节或肿块,但两者平扫CT值差异有统计学意义,本研究中腺淋巴瘤平扫CT值较高,与既往文献报道[9-11]一致。增强扫描基底细胞腺瘤实性部分动脉期和静脉期明显强化、CT值较高[4],而腺淋巴瘤多表现为动脉期轻中度强化、CT值较低(P<0.05)。此外,本研究显示,基底细胞腺瘤均为单侧单发,腺淋巴瘤单侧单发为主,但双侧都可发生或多发,有“三多”(多灶性、多质性、多位于腮腺浅叶)征象[12];基底细胞瘤和腺淋巴瘤均可发生囊变,有学者认为裂隙样囊变有利于腺淋巴瘤的定性诊断[13];基底细胞腺瘤术后复发率较低,而腺淋巴瘤术后易复发,两者的定性诊断对手术方案的制订及术后评估有一定帮助。
3.3 腮腺基底细胞瘤与腺淋巴瘤应与以下疾病鉴别3.3.1多形性腺瘤又称腮腺混合瘤,是最常见的涎腺肿瘤,具有复发和恶变倾向[12,14]。多形性腺瘤主要由涎腺组织、黏液组织、软骨组织组成,常发生在浅叶,CT扫描可见类圆形或不规则结节或肿块,可有囊变,边界较清晰,符合腮腺良性肿瘤特点。但多形性腺瘤以中年女性居多,平扫呈软组织密度,CT值低于腺淋巴瘤,增强扫描呈缓慢延迟强化[15],与腺淋巴瘤和基底细胞腺瘤有明显的差异。
3.3.2 血管瘤由血管细胞组成,临床上呈浸润生长,无痛。血管瘤多发生在浅叶,CT扫描可见低密度占位性病灶,病灶边缘轮廓均较清楚。偶见病灶中有钙化影,呈斑点状散在分布,或边缘线条状钙化,或从中心向外周呈放射状的钙化;增强扫描病灶呈持续性边缘强化(可明显见到强化从边缘至中心扩展,延迟扫描病灶与周围肌肉组织呈等密度)。
3.3.3 黏液表皮样癌最常见的腮腺恶性肿瘤,主要由表皮样细胞、黏液细胞和基底样细胞构成,生长缓慢,到一定程度突然生长加快,可伴面神经麻痹。黏液表皮样癌呈深叶或跨深浅叶生长,CT扫描可见形状不规则或分叶状的低密度占位影,体积较腮腺良性肿瘤大,边缘欠清;增强扫描动静脉期囊壁持续显著强化,囊性部分不强化,与囊变的基底细胞腺瘤近似;此外,黏液表皮样癌可发生区域性淋巴结转移,与既往文献报道[14]一致。
3.3.4 低分化鳞状细胞癌多由导管上皮鳞状细胞化生而来,是高度恶性肿瘤。临床上呈浸润生长,常伴疼痛,可继发感染和出血。鳞状细胞癌位于深叶或跨越深浅叶,CT扫描可见不规则软组织密度的肿块影,体积较大,边界欠清,增强扫描动脉期和静脉期明显强化,易复发,以及出现区域性淋巴结转移、远处转移[16]。
总之,腮腺基底细胞腺瘤为良性,患者多为老年女性,腮腺结节无痛性缓慢生长,且呈单侧单发,影像学表现为小的规则的实性或囊实性病灶,边缘清晰,增强扫描动脉期和静脉期呈明显强化;而腮腺腺淋巴瘤患者多为老年男性,有吸烟史,腮腺结节为单侧或双侧、无痛性缓慢生长,影像表现为小的规则的实性或囊实性病灶,边缘清晰,平扫CT值较高,增强扫描动脉和静脉期呈轻中度强化。
[1]刘春玲,黄飚,周正根,等.腮腺基底细胞腺瘤的CT和MRI特点[J].中华放射学杂志,2009,43(6):600-603.
[2]Chiu NC,Wu HM,Chou YH,et al.Basal cell adenoma versus pleomorphic adenoma of the parotid gland:CT findings[J].AJR Am J Roentgenol,2007,189:254-261.
[3]Thompson L.World Health Organization Classification of Tumours.Pathology and genetics head and neck tumours[J].Ear Nose Throat J,2006,85:74.
[4]Okahara M,Kiyosue H,Matsumoto S,et al.Basal cell adenoma of the parotid gland:MR imaging findings with pathologic correlation[J].AJNR Am J Neuroradiol,2006,27:700-704.
[5]Lee Y,Wong KT,King AD,et al.Imaging of salivary gland tumours[J].Eur J Radiol,2008,66:419-436.
[6]张启禄,钱斌,刘良.腮腺基底细胞瘤的CT影像诊断及鉴别[J].临床放射学杂志,2012,31(11):1547-1550.
[7]王纪鹏,郑园园,秦东京,等.腮腺Warthin瘤的CT和MRI表现[J].实用放射学杂志,2015,31(4):541-543.
[8]夏建东,江新青,彭囤晖,等.CT及MRI对腮腺腺淋巴瘤的诊断价值[J].实用放射学杂志,2009,25(5):637-645.
[9]朱娟,李葆青,张宁.64排螺旋CT双期增强扫描诊断腮腺肿瘤的影像病理分析[J].放射学实践,2012,27(10):1073-1078.
[10]黄清祥,卢志红,张志诚.腮腺Warthin瘤的CT及MRI表现[J].中国中西医结合影像学杂志,2015,13(4):441-443.
[11]陈杰云,林晓莹,陈向荣,等.螺旋CT双期增强扫描诊断腮腺基底细胞腺瘤[J].中国医学影像技术,2010,26(5):990-991.
[12]朱旭娜,苏丹柯,刘丽东,等.MSCT双期增强扫描对腮腺常见上皮性良性肿瘤的诊断及鉴别诊断价值[J].实用放射学杂志,2015,31(12):2082-2085.
[13]Ikeda M,Motoori K,Hanazawa T,et al.Warthin tumor of the parotid gland:diagnostic value of MR imaging with histopathologic correlation[J].AJNR Am J Neuroradiol,2004,25:1256-1262.
[14]Brunese L,Ciccarelli R,Fucili S,et al.Pleomorphic adenoma of parotid gland:delayed enhancement on computed tomography[J]. Dentomaxillofac Radiol,2009,37:464-469.
[15]兰勇,李伟,张朝桐,等.腮腺恶性肿瘤的CT表现及误诊分析[J].放射学实践,2010,25(2):150-152.
[16]王志强,胡利兵,方伟.腮腺原发性鳞状细胞癌1例[J].临床与实验病理学杂志,2016,32(3):358-359.
CT image features of basal cell adenoma and adenolymphoma of parotid gland
SUN Shining,DU Wei,ZHOU Zhou,DENG Juan.
Department of Radiology,the Affiliated Hospital of Dali University,Dali,671000,China.
Objective:The objective of this experiment is to investigate the CT imaging features of basal cell adenoma and adenolymphoma of parotid glands,and to provide evidence for the diagnosis and differential diagnosis of these tumors.Methods:12 cases of parotid basal cell adenoma and 23 cases of parotid adenolymphoma were confirmed by surgery and the pathology was analyzed and compared retrospectively by the patients’age,tumor size(maximum diameter),plain CT value and enhance ment pattern.Results:The basal cell adenomas of the parotid glands in 12 cases were unilateral,with a higher prevalence rate in females.The adenolymphomas were unilateral or bilateral with multiple masses,the prevalence rate was higher for males. Basal cell adenoma of the parotid glands onset age was lower than the onset age of adenolymphoma(P<0.05).There was no significant difference in tumor size(maximum diameter)between basal cell adenoma and adenocarcinoma(P>0.05).Parotid basal cell adenoma had lower CT value at plain scan,and was significantly enhanced at arterial and venous phases with higher CT values.CT value of the gland lymphoma was higher.It was lightly to moderately enhanced at the arterial and venous phase,with lower CT value.There was significant difference in the plain CT value and enhancement pattern(P<0.05).Conclusion:The incidences of basal cell adenoma and adenocarcinoma of parotid glands have significant differences in gender,age,and CT plain scan and enhanced scan image,which can provide reference for the qualitative diagnosis of the two tumors.
Parotid gland;Basal cell adenoma;Adenolymphoma;X-ray computed,tomographic
2016-06-23)
10.3969/j.issn.1672-0512.2017.01.013
杜伟,E-mail:Duweishengjia@126.com。

