2型糖尿病合并肥胖患者的甲状腺轴微紊乱及其对胰岛素抵抗的影响
龚 敏,王爱华,李秀财
(上海市浦东医院,复旦大学附属浦东医院内分泌科,上海 201399)
2型糖尿病合并肥胖患者的甲状腺轴微紊乱及其对胰岛素抵抗的影响
龚 敏,王爱华,李秀财
(上海市浦东医院,复旦大学附属浦东医院内分泌科,上海 201399)
目的观察2型糖尿病(type 2 diabetes mellitus,T2DM)合并肥胖患者的甲状腺轴微紊乱及其对胰岛素抵抗的影响。方法选择初发肥胖T2DM患者200例为T2DM组和符合肥胖者的健康体检者100例为糖耐量正常(normal glucose tolerance,NGT)组。比较T2DM组和NGT组血清游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺素(thyroid stimulating hormone,TSH)、稳态胰岛素评价指数(homeostasis model of assessment for insulin resistance,HOMA-IR)及糖化血红蛋白(hemoglobin A1c,HbA1c)水平,比较不同HbA1c水平T2DM患者血清FT3、FT4、TSH、HOMA-IR水平,观察甲状腺激素与HOMA-IR的相关性。结果T2DM 组FT3和FT4水平明显低于NGT组,TSH、HOMA-IR和HbA1c水平明显高于NGT组(P<0.05)。T2DM患者FT3和FT4水平随着HbA1c水平增高而降低,TSH、HOMA-IR随着HbA1c水平增高而增高(P<0.05)。治疗后T2DM患者FT3、FT4水平明显高于治疗前,TSH、HOMA-IR和HbA1c水平明显低于治疗前(P<0.05)。T2DM患者FT3和FT4水平与HOMA-IR呈负相关(r=-0.781、-0.564,P<0.05),TSH水平与HOMA-IR呈正相关(r=0.648,P<0.05)。结论T2DM合并肥胖患者存在甲状腺轴微紊乱和胰岛素抵抗,甲状腺轴微紊乱与胰岛素抵抗具有明显相关性,治疗T2DM有助于缓解甲状腺轴微紊乱和胰岛素抵抗。
糖尿病, 2型;肥胖症;甲状腺激素类
2型糖尿病(type 2 diabetes mellitus,T2DM)常合并甲状腺功能异常,其发病率为12.5%,比非糖尿病人群高6.6%,尤其以亚临床甲状腺功能减退最常见[1]。国内也有相关研究报道T2DM 患者甲状腺疾病患病率为23.23%,其中甲状腺功能亢进者为6.91%,甲状腺功能减退者为16.36%[2]。提示T2DM患者存在甲状腺轴功能紊乱。甲状腺功能正常的糖尿病患者,研究主要集中在免疫攻击引起的甲状腺器质性损伤[3-4],而对于干预前后T2DM甲状腺功能正常患者的下丘脑-垂体-甲状腺轴变化的报道甚少。本研究旨在观察甲状腺功能正常的肥胖型初发T2DM患者干预前后下丘脑-垂体-甲状腺轴激素水平的变化,现报告如下。
1 资料与方法
1.1 一般资料 选取2013年7月—2016年1月在我院内分泌科确诊的初发肥胖T2DM患者200例,为T2DM组。男性116例,女性84例,年龄40~60岁,平均(51.42±12.67)岁;均经口服葡萄糖耐量试验筛查,空腹血糖≥7.0 mmol/L,餐后2 h血糖≥11.1 mmol/L;符合1999年世界卫生组织(WHO)的2型糖尿病诊断标准;甲状腺功能正常,按照本院实验室检测标准,游离甲状腺素(free thyroxine,FT4)12~22 pmol/L,游离三碘甲状腺原氨酸(free triiodothyronine,FT3)3.1~6.8 pmol/L,促甲状腺素(thyroid stimulating hormone,TSH)0.27~4.2 mU/L;符合西太平洋WHO 2002年修订的西太平洋地区的肥胖标准,即体质量指数≥25。T2DM组根据糖化血红蛋白(hemoglobin A1c,HbA1c)水平分为HbA1c<7%组19例,HbA1c 7%~ 9%组 47例,HbA1c>9%组134例。排除标准:①正在使用影响甲状腺功能的药物及有甲状腺疾病者;②近3个月内患有急性疾病、严重感染、创伤等处于应激状态的患者;③恶性肿瘤;④严重的心、肝、肾衰竭及高血压病患者;⑤孕妇或哺乳期者;⑥有放射线接触史者。选取2013年7月—2016年1月在我院体检中心体检符合肥胖的体检者100例,为糖耐量正常(normal glucose tolerance,NGT)组,男性56例,女性44例,年龄40~60岁,平均(51.64±11.64)岁,均经口服葡萄糖耐量试验筛查为正常范围,符合西太平洋WHO 2002年修订的西太地区的肥胖标准,即体质量指数≥25。2组性别、年龄等差异均无统计学意义(P>0.05),具有可比性。
本研究经医院伦理委员会审查通过,患者均知情同意并签署知情同意书。
1.2 方法
1.2.1 治疗方法 T2DM 组予以控制饮食、 适当运动或控制轻度感染等一般治疗,同时给予二甲双胍0.5~1.5 g/d,分1~3次餐中服用,瑞格列奈1~6 mg/d,分2~3次餐前15 min服用,根据血糖调整药物剂量,3个月为1个疗程。
1.2.2 血液标本的抽取及检测 患者于门诊或入院时和治疗3个月后,分别抽取空腹及餐后2 h肘静脉血4 mL,将标本分别装于干燥试管中。室温下静置1 h,以3 000 r/min离心5 min,离心半径9 cm,将血清保存在-70 ℃的冰箱中待检测。空腹血糖、餐后2 h血糖、胰岛素、FT3、FT4和TSH应用美国Beckman Coulter公司的Access 2 全自动免疫分析仪及配套的试剂,采用固相化学发光免疫分析法测定,批内和批间变异系数<1%。稳态胰岛素评价指数(homeostasis model assessment of insulin resistance,HOMA-IR)=空腹血糖×空腹胰岛素/22.5。
1.3 观察指标 比较2组血清FT3、FT4、TSH、HOMA-IR与HbA1c水平,比较不同HbA1c水平T2DM患者血清FT3、FT4、TSH、HOMA-IR水平,观察甲状腺激素与HOMA-IR的相关性。
1.4 统计学方法 应用SPSS 17.0统计软件分析数据。计量资料比较分别采用独立样本t检验、单因素方差分析、q检验及配对t检验;相关性采用Pearson 相关分析。P<0.05为差异有统计学意义。
2 结 果
2.1 T2DM 组和NGT组甲状腺激素、HOMA-IR和HbA1c水平的变化 T2DM 组FT3和FT4水平明显低于NGT组,TSH、HOMA-IR和HbA1c水平明显高于NGT组,差异有统计学意义(P<0.01),见表1。
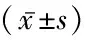
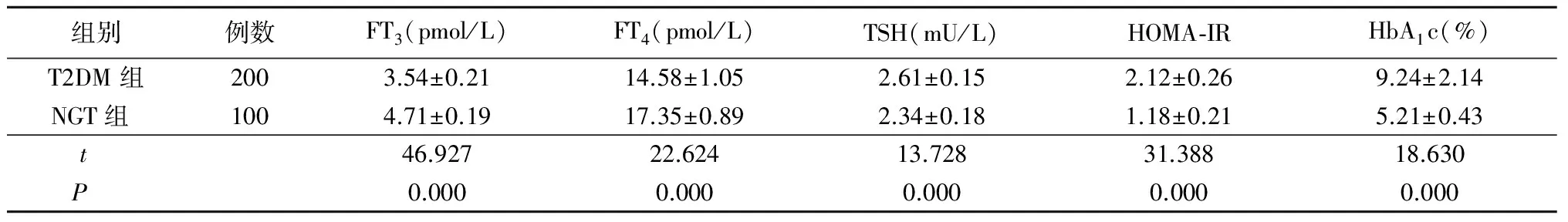
组别例数FT3(pmol/L)FT4(pmol/L)TSH(mU/L)HOMA⁃IRHbA1c(%)T2DM组2003.54±0.2114.58±1.052.61±0.152.12±0.269.24±2.14NGT组 1004.71±0.1917.35±0.892.34±0.181.18±0.215.21±0.43t 46.92722.62413.72831.38818.630P 0.0000.0000.0000.0000.000
2.2 不同HbA1c 水平T2DM患者甲状腺激素、HOMA-IR水平比较 HbA1c 7%~9%和HbA1c>9%患者FT3、FT4水平低于HbA1c<7%患者,TSH、HOMA-IR水平高于HbA1c<7%患者;HbA1c>9%患者FT3、FT4水平低于HbA1c 7%~9%患者,TSH、HOMA-IR水平高于HbA1c 7%~9%患者,差异有统计学意义(P<0.05)。见表2。
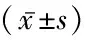
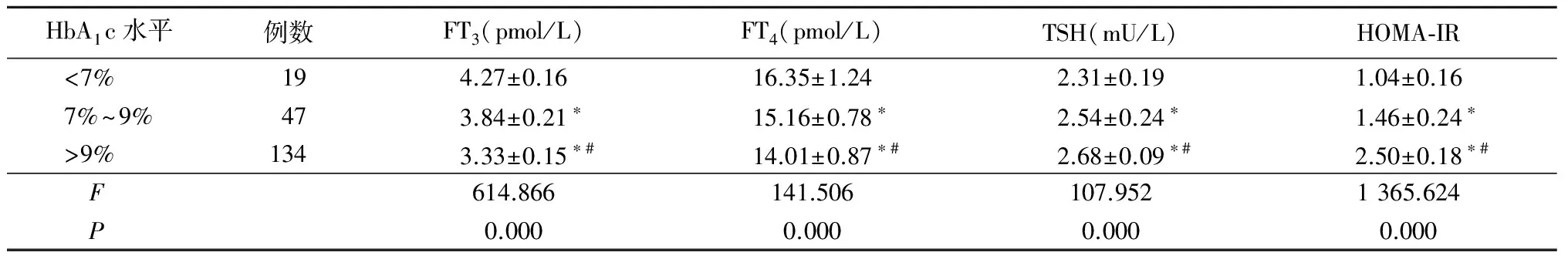
HbA1c水平例数FT3(pmol/L)FT4(pmol/L)TSH(mU/L)HOMA⁃IR<7% 194.27±0.1616.35±1.242.31±0.191.04±0.167%~9%473.84±0.21∗15.16±0.78∗2.54±0.24∗1.46±0.24∗>9% 1343.33±0.15∗#14.01±0.87∗#2.68±0.09∗#2.50±0.18∗#F 614.866141.506107.9521365.624P 0.0000.0000.0000.000
*P<0.05与HbA1c<7%比较 #P<0.05与HbA1c 7%~9%比较(q检验)
2.3 T2DM患者治疗前后甲状腺激素、HOMA-IR和HbA1c水平比较 治疗后T2DM患者的FT3、FT4水平明显高于治疗前,TSH、HOMA-IR和HbA1c水平明显低于治疗前,差异有统计学意义(P<0.05),见表3。
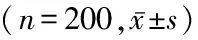
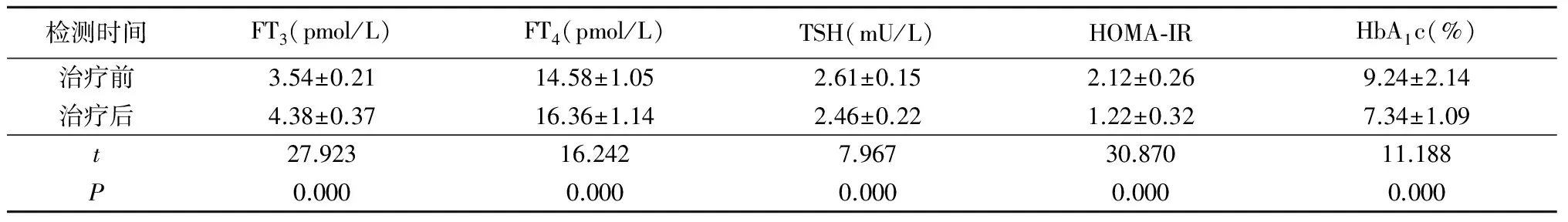
检测时间FT3(pmol/L)FT4(pmol/L)TSH(mU/L)HOMA⁃IRHbA1c(%)治疗前3.54±0.2114.58±1.052.61±0.152.12±0.269.24±2.14治疗后4.38±0.3716.36±1.142.46±0.221.22±0.327.34±1.09t27.92316.2427.96730.87011.188P0.0000.0000.0000.0000.000
2.4 T2DM患者甲状腺激素水平与HOMA-IR相关性分析 T2DM患者FT3和FT4水平与HOMA-IR呈负相关(r=-0.781,-0.564,P<0.05),TSH水平与HOMA-IR呈正相关(r=0.648,P<0.05)。
3 讨 论
T2DM除了胰岛素分泌不足引起的内分泌紊乱,常伴有其他多种激素的分泌异常,甲状腺激素的分泌异常引起了学者的重视[5-6]。流行病学研究显示甲状腺功能异常在一般人群的患病率为5%~8%,而在糖尿病患者中的患病率高达13%~32%,是非糖尿病患者的2~4倍[2]。甲状腺功能异常包括甲状腺功能亢进、亚临床型功能亢进、甲状腺功能减退、亚临床型甲状腺功能减退,其中以甲状腺功能减退更为常见[7-8]。目前研究主要集中在T2DM患者机体甲状腺激素的异常变化和对甲状腺靶器官的异常损害,以及甲状腺激素与血脂和血糖等方面的相关性研究[9]。而对于T2DM患者甲状腺功能正常患者的下丘脑-垂体-甲状腺轴变化及采取综合干预后对下丘脑-垂体-甲状腺轴的影响报道较少。甲状腺激素主要通过细胞膜Na+-K+-ATP酶和细胞核的受体对各种组织细胞进行调节,参与葡萄糖的代谢。一般认为甲状腺功能在正常范围时,肝脏和骨骼肌的能量代谢和糖代谢处于平衡状态,血糖能够保持平衡。为了阐明T2DM患者丘脑-垂体-甲状腺轴的微紊乱,本研究结果显示,T2DM 组的FT3和FT4水平明显低于NGT组,TSH、HOMA-IR和HbA1c水平明显高于NGT组。表明甲状腺功能正常的患者存在甲状腺功能的微紊乱。本研究结果还显示,T2DM患者的FT3和FT4水平随着HbA1c水平增高而降低,TSH、HOMA-IR随着HbA1c水平增高而增高。说明丘脑-垂体-甲状腺轴微紊乱的严重程度与T2DM糖尿病的严重程度具有明确的相关性。与国外的研究报道一致[10],认为甲状腺功能正常的人群中,低甲状腺激素与胰岛素的敏感性降低具有明显的相关性,由于甲状腺激素水平的降低,导致葡萄糖代谢不同环节的调节功能减弱,对葡萄糖的利用和摄取均降低,从而出现胰岛素抵抗的现象。
本研究结果显示,T2DM患者的FT3和FT4水平与HOMA-IR呈负相关,TSH水平与HOMA-IR呈正相关。表明糖尿病的代谢紊乱对下丘脑-垂体-甲状腺轴具有重要的影响,复习现有的文献发现T2DM患者机体的代谢紊乱引起下丘脑-垂体-甲状腺轴微紊乱可能与以下因素有关[11-14]:①糖尿病代谢紊乱,导致碘泵功能出现障碍,5-脱碘酶活性下降,导致组织对TSH反应性下降,同时TSH的活性出现下降;②糖尿病是慢性炎症性疾病,体内的细胞因子如白细胞介素、肿瘤坏死因子等细胞因子增多,降低了FT3与细胞核上受体的结合能力,对甲状腺激素合成、转运和释放等均具有抑制作用,同时增多的细胞因子会进一步影响机体的瘦素和神经肽的分泌,导致甲状腺功能下降;③糖尿病患者机体处于应激状态,机体的皮质醇和多巴胺分泌明显增加,抑制垂体TSH的分泌,同时影响甲状腺腺泡的能量供应,降低周围组织对TSH的反应性,反射性引起TSH升高,进一步促进甲状腺功能的紊乱;④由于甲状腺功能相对低下,通过调节机体的胰岛素信号通路,糖脂代谢和转运蛋白等的基因调控,促进胰岛素抵抗的加重,从而进一步影响糖尿病的病情。说明即使甲状腺功能正常的T2DM患者,由于机体的下丘脑-垂体-甲状腺轴微紊乱同样会影响机体的胰岛素抵抗和糖尿病的病情,故控制糖尿病的病情不仅对于改善代谢紊乱具有重要作用,而且对于甲状腺轴的微紊乱同样具有重要作用。
本研究还表明,利用二甲双胍和瑞格列奈控制糖尿病后,不仅对于机体的胰岛素抵抗的改善具有重要作用,而且对于机体的甲状腺轴微紊乱同样具有重要作用。在T2DM治疗中二甲双胍作为一线用药,其机制主要是通过肝脏对葡萄糖的糖异生抑制,减少小肠对糖的吸收,降低肝脏糖原转化葡萄糖,促进肌肉和脂肪组织对糖的利用,促进糖原合成酶活性,改善胰岛素的敏感性[15]。由于T2DM初发者具有第一时相胰岛素分泌的缺陷,本研究联合应用瑞格列奈后,增加葡萄糖依赖性胰岛素的分泌,增加胰岛素分泌的振幅,促进胰岛素第一时相分泌,从而缓解胰岛素的抵抗,对胰岛β细胞具有保护作用[16]。本研究结果显示二甲双胍联合瑞格列奈治疗T2DM后,对胰岛素的抵抗具有明显缓解作用;FT3和FT4水平与HOMA-IR呈负相关,TSH水平与HOMA-IR呈正相关,表明胰岛素抵抗与甲状腺激素具有内在的联系;同时药物治疗后对胰岛素抵抗和甲状腺激素紊乱均有缓解作用,说明联合用药对甲状腺激素微紊乱同样具有缓解作用。初发肥胖T2DM患者机体的甲状腺激素微紊乱是否需要运用甲状腺激素进行干预[17],或者目前二甲双胍联合瑞格列奈治疗已经足够,需要在以后的临床实践中进一步观察。
总之,T2DM合并肥胖患者存在甲状腺轴微紊乱和胰岛素抵抗,甲状腺轴微紊乱与胰岛素抵抗具有明显相关性,治疗T2DM有助于缓解甲状腺轴微紊乱与胰岛素抵抗。
[1] Yousefzadeh G,Gozashti M,Najafipour H,et al. Common autoimmune biomarkers,thyroid hormonal abnormalities,and beta cells dysfunction in patients with latent autoimmune diabetes in adults with type Ⅱ diabetes mellitus[J]. Diabetes Metab Syndr,2016,10(1 Suppl 1):S52-55.
[2] 李静波,林静娜,王化鹏.2型糖尿病患者甲状腺功能状态的分析[J].河北医药,2015,37(14):2121-2123.
[3] 朱蕴庆,胡蕴,毛晓明.2型糖尿病中免疫异常的研究进展[J].中国糖尿病杂志,2015,23(9):859-861.
[4] 吴红,梁尚栋.巨噬细胞对2型糖尿病免疫炎性反应作用的研究进展[J].重庆医学,2015,44(27):3861-3863.
[5] 王光亚,王霖霞,赵乃蕊,等.2型糖尿病患者脂联素水平的变化及意义[J].河北医科大学学报,2015,36(9):1055-1058.
[6] 吴乃君,魏剑芬,金秀平,等.2型糖尿病患者血清同型半胱氨酸、脂联素、瘦素水平的变化及意义[J].河北医科大学学报,2014,35(4):388-391.
[7] Araujo DB,Barone B,Melleti NF,et al. Thyroid disorders are common in first-degree relatives of individuals with type 1 diabetes mellitus[J]. Arch Endocrinol Metab,2015,59(2):112-115.
[8] Geng J,Hu T,Wang B,et al.Thyroid stimulating hormone levels and risk of coronary heart disease in patients with type 2 diabetes mellitus[J]. Int J Cardiol,2014,174(3):851-853.
[9] Yalakanti D,Dolia PB. Association of Type Ⅱ 5′ Monodeiodinase Thr92Ala Single Nucleotide Gene Polymorphism and Circulating Thyroid Hormones Among Type 2 Diabetes Mellitus Patients[J]. Indian J Clin Biochem,2016,31(2):152-161.
[10] Roos A,Links TP,de Jong-van den Berg LT,et al. Thyroid peroxidase antibodies,levels of thyroid stimulating hormone and development of hypothyroidism in euthyroid subjects[J]. Eur J Intern Med,2010,21(6):555-559.
[11] 孟祥凤.2型糖尿病甲状腺激素水平与胰岛素抵抗的相关性研究[J].中国实用医药,2015,10(10):3-5.
[12] 刘言训,刘佳,张涛,等.基于纵向监测队列的2型糖尿病与甲状腺结节的关联性[J].山东大学学报:医学版,2015,53(8):83-86.
[13] 朱胜金,杨丹,莫阳,等.甲状腺激素水平与2型糖尿病预后的关系[J].贵阳医学院学报,2015,40(11):1233-1235.
[14] 李洁.老年2型糖尿病甲状腺激素水平与代谢指标相关性分析[J].国际医药卫生导报,2013,19(11):1650-1651.
[15] 邵淑玲.瑞格列奈联合二甲双胍治疗2型糖尿病的临床疗效[J].中国老年学杂志,2015,35(12):3301-3302.
[16] 王昕,陈秋,吕肖锋,等.瑞格列奈盐酸二甲双胍复方片治疗2型糖尿病的有效性及安全性研究[J].中华内分泌代谢杂志,2014,30(11):954-959.
[17] Fournier JP,Yin H,Yu OH,et al. Metformin and low levels of thyroid-stimulating hormone in patients with type 2 diabetes mellitus[J]. CMAJ,2014,186(15):1138-1145.
(本文编辑:赵丽洁)
Micro-disorders of thyroid axis in patients with type 2 diabetes and obesity, and their impact on insulin resistance
GONG Min, WANG Ai-hua, LI Xiu-cai
(Department of Endocrinology, Shanghai Pudong Hospital, Fudan University Pudong Medical Center, Shanghai 201399, China)
Objective To observe the micro-disorders of thyroid axis in patients with type 2 diabetes mellitus(T2DM) and obesity, and their impact on insulin resistance. Methods Two hundred patients with T2DM and first discovery of obesity were selected as T2DM group. One hundred obesity persons were selected as normal glucose tolerance(NGT) group at the same period. The levels of free triiodothyronine(FT3), free thyroxine(FT4), thyroid stimulating hormone(TSH), homeostasis model of assessment for insulin resistance(HOMA-IR) and hemoglobin A1c(HbA1c) were observed in T2DM and NGT group before and after treatment. The levels of FT3, FT4,TSH,HOMA-IR and HbA1c were observed in T2DM group with different HbA1c levels, and the correlation between thyroid hormone and HOMA-IR were also observed. Results The levels of FT3and FT4in T2DM group were significantly lower than those in NGT group, and the levels of TSH, HOMA-IR and HbA1c were significantly higher than those in NGT group(P<0.05). The FT3and FT4levels decreased with the increase of HbA1c level. And the levels of TSH, HOMA-IR in T2DM group increased with the increase of HbA1c level(P<0.05). After treatment, the levels of FT3and FT4were significantly increased compared with before treatment, while, the levels of TSH, HOMA-IR and HbA1c were significantly lower compared with those before treatment(P<0.05). The levels of FT3and FT4were negatively correlated to the levels of HOMA-IR(r=-0.781, -0.564,P<0.05), and there were positively correlated between TSH and HOMA-IR levels(r=0.648,P<0.05). Conclusion There are thyroid axis micro disorder and insulin resistance in patients with T2DM and obesity, and thyroid axis micro disorder is correlated significantly to insulin resistance. Treatment of T2DM is helpful in alleviating the thyroid dysfunction and insulin resistance.
diabetes mellitus, type 2; obesity; thyroid hormones
2016-06-03;
2016-07-11
浦东新区科委资助项目(PKJ2013-Y42)
龚敏(1970-),女,上海人,上海市浦东医院副主任医师,医学学士,从事糖尿病诊治研究。
R587.1
A
1007-3205(2017)01-0006-05
10.3969/j.issn.1007-3205.2017.01.002

