血栓弹力图在重症肺炎患者病情评估中的应用价值
徐强,杨坚,董华,王晓芝
(1滨州医学院附属医院,山东滨州256603;2滨州医学院烟台附属医院)
血栓弹力图在重症肺炎患者病情评估中的应用价值
徐强1,杨坚2,董华1,王晓芝1
(1滨州医学院附属医院,山东滨州256603;2滨州医学院烟台附属医院)
目的 探讨血栓弹力图(TEG)在重症肺炎患者病情评估中的应用价值。方法 选取重症肺炎患者32例,按入院时APACHEⅡ评分分为A组(非危重患者,评分<12分)9例、B组(危重患者,评分12~25分)13例、C组(极危重患者,评分>25分)10例。随访2个月,根据随访期内患者是否存活分为存活21例、死亡11例。入院后抽取患者股静脉血,应用YZ5000血栓弹力仪检测TEG,描记TEG曲线,记录TEG各主要指标(R值、K值、α角度、MA值);行常规血凝检测,包括APTT(活化部分凝血活酶时间)、PT(凝血酶原时间)、血浆纤维蛋白原(FIB)、D-二聚体(D-D)、血小板计数(PLT)。结果 ①三组常规血凝指标比较:与A、B组比较,C组PLT降低,D-D上升,APTT及PT明显延长(P均<0.05);与A组比较,B组PLT降低,D-D上升,APTT及PT明显延长(P均<0.05)。②存活与死亡患者常规血凝指标比较:与存活患者比较,死亡患者的PLT下降、D-D上升、APTT及PT延长(P均<0.05)。③三组TEG指标比较:与A、B组比较,C组R值、K值均增大,MA值、α角度均减小(P均<0.05);与A组比较,B组R值、K值均增大,MA值、α角度均减小(P均<0.05)。④存活与死亡患者TEG指标比较:与存活患者比较,死亡患者的R值、K值均增大,MA值、α角度均减小(P均<0.05)。⑤TEG指标与常规血凝指标的相关性:32例患者的R值与PLT呈负相关(r=-0.491,P<0.05),与D-D呈正相关(r=0.600,P<0.05);MA值与PLT及FIB呈正相关(r分别为0.801、0.795,P均<0.05),与APTT、PT均呈负相关(r分别为-0.555、-0.688,P均<0.05);α角度与PLT呈正相关(r=0.737),与PT、APTT呈负相关(r分别为-0.705和-0.700,P均<0.05);K值与PLT呈负相关(r=-0.730,P<0.05),与DD及PT呈正相关(r分别为0.516和0.607,P均<0.05)。结论 重症肺炎患者的病情程度及预后与凝血系统功能紊乱程度有密切关系,TEG指标与常规血凝指标具有明显相关性,有助于对重症肺炎患者病情程度的评估。
重症肺炎;病情评估;血栓弹力图;凝血功能;血小板数量
重症肺炎是临床常见呼吸系统疾病,可合并多种并发症,最终可导致多器官功能衰竭,病死率高达20%~50%[1,2]。凝血功能的变化是评价重症肺炎患者病情严重程度的重要指标。常规血凝检测的常用指标主要为APTT、PT、血浆纤维蛋白原(FIB)、D-二聚体(D-D)、血小板计数(PLT)等。但以上常规血凝检测是基于凝血的经典内源性/外源性凝血瀑布理论,通过由体内外因素刺激引起体内炎性因子释放而间接反映凝血功能。血栓弹力图(TEG)是一种通过图像的方法,反映和观测血液凝固及纤维蛋白形成动态过程的检测手段[3]。TEG检测采用微量全血,可动态监测凝血全过程,其是基于细胞学说,强调组织因子在启动凝血过程中的重要作用,能更准确地反映体内血凝块形成、纤溶发生和发展的实际过程[4]。目前,TEG在外科术后如肝移植[5]、心外科手术[6]中得到了较多应用,用TEG指导临床输血治疗可有效减少新鲜冰冻血浆和血小板的用量[7]。但TEG在重症肺炎治疗方面的应用研究较少。2013年12月~2014年12月,我们回顾性分析了32例重症肺炎患者的TEG及凝血功能指标,分析TEG与常规血凝指标在重症肺炎患者中的变化及其与患者病情程度、预后的关系,探讨TEG在重症肺炎患者病情评估中的应用价值。
1 资料与方法
1.1 临床资料 选取在ICU住院的重症肺炎患者32例,其中男19例、女13例,年龄(67.43±7.38)岁。患者均为社区获得性肺炎,病原菌检测证实有细菌存在并且有肺部感染灶。重症肺炎的诊断标准参照2013年中华医学会呼吸病学分会制定的《社区获得性肺炎诊断和治疗指南》标准[8]:①意识障碍;②呼吸频率>30次/min,PaO2<60 mmHg,PaO2/FiO2<300,需行机械通气治疗;④动脉收缩压<90 mmHg;⑤并发脓毒性休克;⑥胸部X线检查显示双侧或多肺叶受累,或入院<48 h内病变扩大≥50%;⑦少尿,尿量<20 mL/h或<80 mL/4 h,或并发急性肾功能衰竭需要透析治疗。符合上述征象≥l项者,可诊断为重症肺炎。将患者按入院时APACHEⅡ评分分为A组(非危重患者,评分<12分)9例、B组(危重患者,评分12~25分)13例、C组(极危重患者,评分>25分)10例。随访2个月,根据随访期内患者是否存活分为存活21例、死亡11例两个水平。排除标准:先天性凝血功能紊乱;原发肝肾功能不全;慢性肾功能不全需要行透析治疗;心脑血管疾病急性期;严重免疫功能障碍;恶性肿瘤。三组年龄、性别构成差异无统计学意义。
1.2 TEG及血凝指标检测方法 入院后抽取患者股静脉血,应用YZ5000血栓弹力仪(国产)检测TEG,描记TEG曲线,记录TEG各主要指标(包括R值、K值、α角度、MA值)。行常规血凝检测,包括APTT、FIB、PT、D-D、PLT。
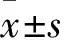
2 结果
2.1 三组常规血凝指标比较 与A、B组比较,C组PLT降低,D-D上升,APTT及PT明显延长(P均<0.05)。与A组比较,B组PLT降低,D-D上升,APTT及PT明显延长(P均<0.05)。三组FIB差异无统计学意义。
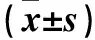
表1 三组常规血凝指标比较
注:与C组比较,*P<0.05;与A组比较,#P<0.05。
2.2 存活与死亡患者常规血凝指标比较 与存活患者比较,死亡患者的PLT下降、D-D上升、APTT及PT延长(P均<0.05)。存活与死亡患者的FIB差异无统计学意义。见表2。
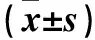
表2 存活与死亡患者常规血凝学指标比较
注:与存活者比较,*P<0.05。
2.3 三组TEG指标比较 与A、B组比较,C组R值、K值均增大,MA值、α角度均减小(P均<0.05)。与A组比较,B组R值、K值均增大,MA值、α角度均减小(P均<0.05)。见表3。
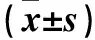
表3 三组TEG各指标比较
注:与C组比较,*P<0.05;与A组比较,#P<0.05。
2.4 存活与死亡患者TEG指标比较 与存活患者比较,死亡患者的R值、K值均增大,MA值、α角度均减小(P均<0.05)。见表4。
表4 存活与死亡患者TEG指标比较
注:死亡组与存活组比较,*P<0.05。
2.5 TEG指标与常规血凝指标的相关性 32例患者的R值与PLT呈负相关(r=-0.491,P<0.05),与D-D呈正相关(r=0.600,P<0.05);MA值与PLT及FIB呈正相关(r分别为0.801、0.795,P均<0.05),与APTT、PT均呈负相关(r分别为-0.555、-0.688,P均<0.05);α角度与PLT呈正相关(r=0.737,P均<0.05),与PT、APTT呈负相关(r分别为-0.705和-0.700,P均<0.05);K值与PLT呈负相关(r=-0.730,P<0.05),与DD及PT呈正相关(r分别为0.516和0.607,P均<0.05)。
3 讨论
重症肺炎是临床常见的呼吸系统危重疾病,病死率较高。临床对其严重程度及预后判定的指标很多,如是否需要机械通气、肺部影像学表现等。血凝指标是评价重症肺炎病情的重要指标。重症肺炎患者由于严重创伤、感染等因素,可刺激单核巨噬细胞释放大量促炎症细胞因子,这些促炎症细胞因子可以引起机体凝血功能紊乱,造成微循环内血栓形成,严重时可导致DIC甚至MODS、MOF,引起患者死亡。目前研究认为,重症肺炎患者凝血系统功能紊乱的机制包括:组织因子(TF)通过诱导产生凝血酶,进一步激活纤维蛋白原,形成纤维蛋白,而导致血小板活化聚集[9];自身抗凝系统受损,如活化的蛋白C(APC)、组织因子途径抑制物(TFPI)缺乏等,导致机体抗凝作用下调和减弱[10];纤溶系统功能减弱,血浆纤溶酶原激活物抑制物-1(PAI-Ⅰ)水平升高,使纤溶系统被关闭[11],导致纤维蛋白降解被抑制。
血小板在肺内可通过激活补体,释放相关递质,激活内外源凝血途径,活化相关凝血因子,使凝血系统功能增强;又由于形成血栓的消耗,凝血因子的数量减少,表现为PT、APTT随病情加重而显著延长[12]。本研究发现,C组PLT较A、B组降低,APTT及PT延长;B组PLT较A组降低,APTT及PT延长;表明病情较重的重症肺炎患者PLT较低,PT、APTT较长,PLT、PT、APTT变化与病情严重程度有关。考虑PLT随重症肺炎患者病情加重而下降的主要原因为,内毒素损伤血管内皮细胞导致血小板黏附、活化和聚集,在体内形成大量的微血栓,使血小板消耗增加,从而导致PLT下降,这与微循环的改变程度及患者病情的严重程度密切相关[13]。如果PLT水平较低,则可发生较严重的急性呼吸窘迫综合征[14]。
D-D是判断机体活动性纤溶存在的重要指标,其水平增高反映凝血和纤溶系统的激活,可作为反映体内血栓形成的指标之一。本研究发现,C组D-D明显高于A、B组,B组高于A组,且死亡患者明显高于存活患者,提示病情较重、预后较差的重症肺炎患者D-D水平较高,结合本研究所得病情较重的重症肺炎患者PLT较低,PT、APTT较长结果,考虑重症肺炎患者可能存在继发性纤维蛋白溶解增强、纤溶系统功能紊乱等凝血功能紊乱,并随病情加重而加重,凝血功能紊乱越严重,患者预后也越差。但D-D是只能检测纤维蛋白原降解中的二聚体,反映的是纤维蛋白溶解中的一个部分,不能反映血液凝固的整个过程。
TEG是能对全血标本的凝血功能进行全面监测的新方法,可在体外模拟血液凝固的整个过程,其监测包括凝血因子功能活性、血小板质量与数量以及纤溶中纤维蛋白的功能活性,可更准确地反映凝血功能。常规血凝检测(如PT、APTT)虽可以检测血浆中的凝血因子活性,但其是在排除了血小板参与的情况下,不能完整反映凝血过程,而PLT检测只能反映血小板的数量,不能反映血小板的质量,且只能反映整个过程的某个点或某一阶段。研究表明,TEG可用于监测手术患者的凝血功能[15]、创伤后输血管理[16]、评估创伤患者凝血功能异常的治疗效果[17]。动物实验发现,血栓弹力图可以帮助鉴别弥散血管内凝血(DIC)的高凝期和低凝期[18]。也有研究报道利用TEG对DIC患者进行分期,给予针对性治疗后成功的病例[19]。欧洲创伤指南(2013年版)指出,PT、APTT只能检测到凝血最初阶段,反映4%凝血酶的产生。因此,在部分患者中,其凝血功能已经紊乱,但用常规血凝检测其结果有可能正常,此时并不能够真实地反映体内的实际凝血状况,而且TEG的检测时间也较常规血凝检测短,因此推荐使用TEG来评估凝血功能和指导临床输血治疗。目前TEG的应用主要针对外科术后及输血,尚无针对重症肺炎的研究。本研究显示,与A、B组比较,C组R值、K值均增大,MA值、α角度均减小;与A组比较,B组R值、K值均增大,MA值、α角度均减小;与存活患者比较,死亡患者的R值、K值均增大,MA值、α角度均减小;提示重症肺炎患者TEG指标紊乱的程度与其病情严重程度及其预后明显相关。
TEG的R值主要反映凝血因子活性与数量。本研究显示,R值与APTT、PT显著相关,提示TEG可反映血凝异常时体内全部凝血因子的综合变化。K值反映血凝块从形成至到达振幅20 mm所需要的时间,显示和评估血凝块形成的动力学特性[20],它主要与FIB、PLT的数量及质量,以及凝血因子活性有关。α角度反映了凝血酶形成的速度,与FIB功能密切相关,α角度减小提示患者FIB的水平低下,体内牢固血凝块形成的速度减慢,标志着机体处于低凝状态。本研究显示,与存活患者比较,死亡患者的α角度显著减小,但常规血凝检测中FIB无统计学意义,提示TEG指标中的α角度对于重症肺炎患者的预后有较好的预测意义。MA值反映了血凝块最大强度及硬度,主要受FIB及血小板的影响,其中PLT的作用约占80%,比FIB的作用大,主要反映血小板的聚集功能变化。由于血小板对凝血酶和纤维蛋白的形成有着显著影响,因此血小板的数量及功能异常也会导致R值、 α角度和MA值的异常;与常规血凝检测比较能够更好的反映PLT的功能。本研究显示,MA与PLT、FIB和APTT均明显相关,α角度及K值与PLT、APTT显著相关,表明影响两者的因素也以血小板和凝血因子为主。
综上所述,重症肺炎患者的严重程度与凝血系统功能紊乱程度有密切关系,病情严重的患者常规血凝检测指标与TEG指标具有明显相关性,两者均有助于判断患者病情严重程度及预后,从而更好地指导对重症肺炎的诊断及治疗。
[1] Strieter RM, Lukacs NW,Standiford TJ,et al.Cytokines 2, Cytokines and lung inflammation:mechanisms of neutrophil recruitment to the lung[J]. Thorax, 1993,48(7):765-769.
[2] Kaufmann PA, Smolle KH, Krejs GJ. Short- and long-term survival of nonsurgical intensive care patients and its relation to diagnosis, severity of disease, age and comorbidities[J]. Curr Aging Sci, 2009,2(3):240-248.
[3] 周湘红,张海燕,张俊,等. TEG5000血栓弹力图仪性能评价[J].中国卫生检验杂志,2015(15):2573-2575.
[4] da Luz LT, Nascimento B, Rizoli S.Thrombelastography (TEG): practical considerations on its clinical use in trauma resuscitation[J].Scand J Thrauma Resusc Emerg Med, 2013,16(21):29.
[5] Blasi A, Beltran J, Pereira A, et al. An assessment of thromboelastometry to monitor blood coagulation and guide transfusion support in liver transplantation[J]. Transfusion, 2012,52(9):1989-1998..
[6] Wada H,Matsumoto T,Yamashita Y. Diagnosis and treatment of disseminated intravascular coagulation(DIC) according to four DIC guidelines[J]. J Intensive Care,2014,20,2(1):15.
[7] Haas T,Goobie S,Spielmann N, et al,.Improvements in patient blood management for pediatric craniosynostosis surgery using a ROTEM-assisted strategy-feasibility and costs[J]. Paediatr Anaesth, 2014,24(7):774-780.
[8] 中华医学会呼吸病学分会.社区获得性肺炎诊断和治疗指南[J].中国实用乡村医生杂志,2013,20(2):10-15.
[9] Bone RC, Balk RA, Cerra FB,et al.Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis.The ACCP/SCCM Consensus Conference Committee.American College of Chest Physicians/Society of Critical Care Medicine[J].Chest,1992,101(6):1644-1655.
[10] Levi M,Schultz M.The inflammation-coagulation axis as an important intermediate pathway in acute lung injury[J].Crit Care,2008,12(2):144-147.
[11] 王红,张淑文,任爱民,等.重度脓毒症凝血功能紊乱与病情严重度及预后的关系[J].中华急诊医学杂志,2005,14(10):804-806.
[12] Bischof D, Dalbert S, Zollinger A, et al. Thrombelastography in the surgical patient[J]. Minerva Anestesiol, 2010,76(2):131-137.
[13] 杨永艳.重症肺炎患儿血小板动态变化情况分析及意义[J].中国现代药物应用,2016,20(6):34-35.
[14] 林孟相,魏宏建,付春来,等.脓毒症患者血小板膜糖蛋白CD62p和CD63的表达及其临床意义[J].中国呼吸与危重监护杂志,2007,6(3):205-207.
[15] Doran CM, Woolley T, Midwinter MJ. Feasibility of using rotational thromboelastometry to assess coagulation status of combat casualties in a deployed setting[J]. J Trauma, 2010,69 (Suppl 1):40-48.
[16] Lier H, Bottiger BW, Hinkelbein J, et al. Coagulation management in multiple trauma:a systematic review[J]. Intensive Care Med, 2011,37(4):572-582.
[17] 刘宿,唐小嗪,吴朋,等.快速血栓弹性描记图在创伤性凝血病诊治中的研究进展[J].国际麻醉学与复苏杂志,2014,35(4):346-350.
[18] Olrik BL,Thuri KA,Wiinberg B, et al. Implementation of the ISTH classification of non-overt DIC in a thromboplastin induced rabbit model[J].Thromb Res, 2009,124(4):490-497.
[19] Ferasatkish R, Naddafnia H, Alavi SM, et al. Diagnosis and treatment of disseminated intravascular coagulation:a case report[J]. Arch Iran Med, 2007,10(3):404-408.
[20] Salooja N, Perry DJ. Throm belastography[J]. Blood Coag Fib, 2001,12(5):327-337.
山东省自然科学基金资助项目(ZR2016HB29)。
董华(E-mail: donghua197704@sina.com)
10.3969/j.issn.1002-266X.2016.46.024
R563.1
B
1002-266X(2016)46-0079-04
2016-05-27)

