早期腰大池持续外引流治疗创伤性脑损伤临床疗效分析
史立信,臧颖卓,张林燕,孙夏青,张文超,王传海
早期腰大池持续外引流治疗创伤性脑损伤临床疗效分析
史立信a,臧颖卓b,张林燕a,孙夏青a,张文超a,王传海a
目的:探讨早期腰大池持续外引流(CLCFD)治疗创伤性脑损伤(TBI)的疗效与安全性。方法:112例TBI患者随机分为治疗组(CLCFD组)56例和对照组(常规治疗组)56例,比较2组患者的并发症及住院天数、费用、病床周转率、术后6个月格拉斯哥预后量表(GOS)评分、不良反应。结果:治疗组患者治疗有效率、病床周转率明显高于对照组,肺部感染发生率、住院天数、住院费用、陪护人员费用、医药耗材费用明显低于对照组(均P<0.05)。2组均未出现椎管内感染、脑疝、再出血等不良反应。结论:CLCFD治疗TBI疗效优于常规治疗,且操作简便,可促进神经功能恢复,改善预后,减少肺部感染发生率,减少患者住院天数、住院费用,缩短病程,提高病床周转率,增加医院的经济效益和社会效益,不增加不良反应,值得临床推广使用。
腰大池持续外引流;创伤性脑损伤;治疗;疗效
创伤性脑损伤(traumatic brain injury,TBI)是神经外科的一种常见病、多发病,常可继发脑肿胀、缺血、水肿及血肿形成[1-3],具有病情进展快,致残率高,病死率高的特点。TBI患者在开颅减压术后,面临的重要难题是继发脑水肿,或脑脊液循环动力学改变、颅内高压,甚至脑肿胀引起脑膨出。早期采用腰大池持续外引流(continued lumbar cerebrospinal fluid drainage,CLCFD)治疗,可有效地降低颅内压,减轻脑水肿,使膨出的脑组织还纳,降低切口疝的发生率[4],还能减少脑血管痉挛、脑积水、脑梗死等并发症的发生,可缩短病程,改善预后。本文选取112例手术治疗的TBI患者,其中56例采用术后早期CLCFD治疗,临床效果满意,现将治疗体会报告如下。
1 资料与方法
1.1 一般资料
选择2011年3月至2015年3月河北省清河县人民医院神经外科收治的112例手术治疗的TBI患者,按入院时间、手术治疗顺序随机分为治疗组56例和对照组56例,2组在性别、年龄、致伤原因、受伤距入院时间、格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分、神经功能缺损评分等指标比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
1.2 TBI纳入标准及排除标准
纳入标准:①经头颅CT检查证实有脑挫裂伤或颅内血肿;②GCS评分3~12分;③符合《急性颅脑创伤手术指南》中TBI手术指征[5];④术后随访6个月以上。
排除标准:①年龄<16岁或>75岁;②既往有颅脑损伤、脑卒中、癫痫等神经疾病史,合并重要脏器严重基础疾病,或并发其它脏器严重创伤者;③入院时GCS评分<3分;④有凝血功能异常及腰椎畸形;⑤术后72 h内死亡。
1.3 治疗方法
全部患者入院后采取常规治疗,给予吸氧、心电监护、监测生命体征、保持呼吸道通畅、必要时予呼吸机辅助呼吸。TBI患者应用非手术治疗颅高压不能缓解并且有恶化倾向者应考虑及时行开颅血肿清除、失活脑组织清除术。依据术前是否合并脑疝形成、脑疝时间、脑肿胀情况、脑挫裂伤严重程度、术后脑搏动恢复程度等综合考虑是否行去骨瓣减压术。对于GCS评分<8分、脑颞叶钩回疝形成、CT显示严重脑挫裂伤、脑水肿及有较大颅内血肿、中线明显移位、脑池明显缩小者,施行美国标准去大骨瓣开颅减压术[6]。手术力求达到解除局部脑组织压迫,有效缓解颅高压,改善患者预后。术后常规颅内留置引流管外接多功能监护仪,进行颅内压监测,作为早期穿刺置管时机选择的依据。
术后,对照组采取常规脱水对症治疗及早期综合康复干预治疗[7],治疗组同时采取早期CLCFD。早期CLCFD的方法:入院后24 h内,平均(15.6± 4.2)h,给予CLCFD,采用威海世创医疗科技有限公司生产的一次性腰大池引流系统(批准文号:2883485464),首选L4~L5椎间隙穿刺头向置管,若颅内压力≥200 mmH2O,给予降颅压药物快速静点,并且缓慢放出脑脊液,直至颅内压力<200 mmH2O,置入腰大池引流管,深度5~7 cm,采取导管周围皮肤Halsted缝合法防止脑脊液漏发生,透明敷贴“工”字形叠加固定引流管路[8],组成封闭引流系统。腰大池引流管末端接三通阀门,外接调速开关、腰大池引流管连接吊桶和引流袋,吊桶最高液面提高至患者外耳道上方15~20 cm,注意控制流速≤10 mL/h、引流量≤300 mL/24 h。将三通口旋至关闭状态,每天接取新鲜脑脊液,备检测生化、常规及细菌培养,平均引流5~9 d。随着脑脊液颜色变澄清、各项指标恢复(红细胞<100×106/L,蛋白<0.8 g/L)、颅内压降低、患者临床症状明显减轻,若一般情况良好时,夹闭引流管24 h患者无颅内压增高症状,可考虑拔管。拔管后应密切观察患者的意识状态、瞳孔、生命体征。
1.4 观察指标
观察2组患者并发症发生情况,住院天数、费用及病床周转率情况,术后6个月格拉斯哥预后量表(Glasgow outcome scale,GOS)评分,在治疗过程中不良反应的发生情况。GOS评分标准:恢复良好,能正常工作、学习;中残,生活能自理;重残,清醒、残疾,日常生活需要照料;植物生存,仅有最小反应(如随着睡眠/清醒周期能睁开眼睛);死亡。将恢复良好、中残、重残合作为治疗有效,将植物生存、死亡合作为治疗无效。
1.5 统计学处理
采用SPSS 16.0进行数据分析。计量资料经检验且方差齐者用(±s)表示,采用独立样本t检验。计数资料用百分率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
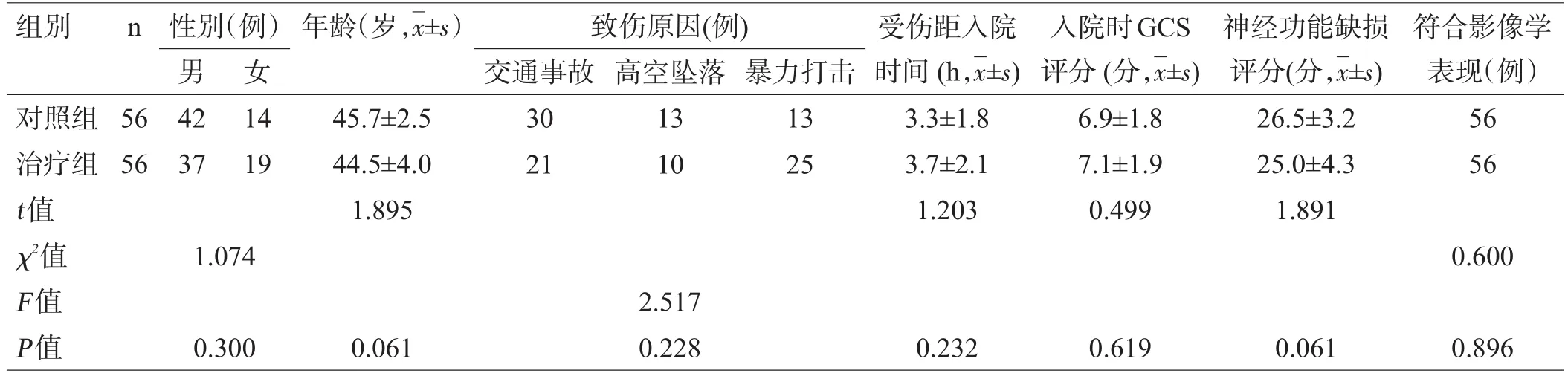
表1 2组患者临床资料比较
2 结果
2.1 2组患者并发症比较
与对照组比较,治疗组肺部感染发生明显减少(P<0.05),其余并发症发生区别不大(P>0.05),见表2。
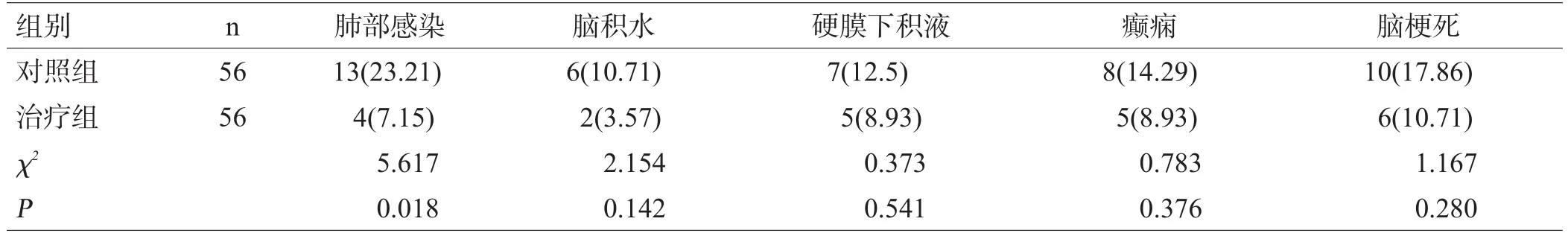
表2 2组患者并发症比较及病床周转率[例(%)]
2.2 2组患者住院天数、费用及病床周转率比较
与对照组比较,治疗组住院天数及费用、陪护人员费用、医药耗材费用均明显降低,病床周转率明显提高(均P<0.05),见表3。
表3 2组患者住院天数、费用比较(±s)
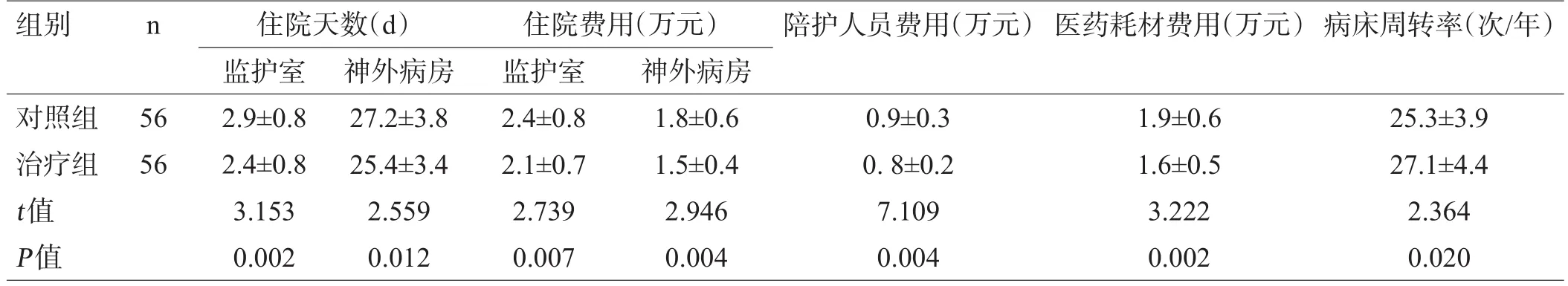
表3 2组患者住院天数、费用比较(±s)
组别n陪护人员费用(万元)医药耗材费用(万元)病床周转率(次/年)对照组治疗组t值P值56 56住院天数(d)监护室2.9±0.8 2.4±0.8 3.153 0.002神外病房27.2±3.8 25.4±3.4 2.559 0.012住院费用(万元)监护室2.4±0.8 2.1±0.7 2.739 0.007神外病房1.8±0.6 1.5±0.4 2.946 0.004 0.9±0.3 0.8±0.2 7.109 0.004 1.9±0.6 1.6±0.5 3.222 0.002 25.3±3.9 27.1±4.4 2.364 0.020
2.3 2组患者术后6个月GOS评分比较
本组患者治疗后,早期促醒及认知功能改善。治疗组术后6个月GOS评分治疗有效率明显高于对照组(χ2=4.264,P= 0.039),见表4。

表4 2组患者术后6个月GOS评分比较[例(%)]
2.4 2组患者不良反应比较
本组患者在治疗过程中,出现腰大池引流管非计划性脱出2例,予以重新置管;引流管阻塞1例,应用细针头注射器抽取生理盐水反复加压冲洗后恢复通畅;穿刺部位渗液1例,局部缝合1针后包扎。2组均未出现椎管内感染、脑疝、再出血等不良反应。
3 讨论
随着城市建设现代化进程的加快,交通事故、建筑工地创伤及其他意外伤害的逐渐增多,TBI的发病率也呈逐年上升趋势,因此探讨其有效的治疗方法显得尤为重要。TBI患者应动态复查CT,密切观察环池变化及患者意识、生命体征改变,正确及时把握手术时机,这是降低患者病死率的关键。对非手术治疗颅高压不能缓解,并且有恶化倾向者应考虑及时行开颅血肿清除、失活脑组织清除、去骨瓣减压术,以有效解除局部组织压迫,积极改善患者预后。
TBI患者往往合并不同程度脑实质内、脑表面和脑底部微小血管破裂后出血流入蛛网膜下腔,且在围手术期间,病灶、手术创面的渗血亦会流入蛛网膜下腔,产生的血性脑脊液因含有大量的血管活性物质(如5-羟色胺、儿茶酚胺、血管紧张素等)和各种蛋白(如淀粉样β蛋白、抗脑抗体等)引起脑血管痉 挛[9],导致继发性脑梗死和脑积水,临床特点为病情危重、昏迷时间长、伤残率及病死率高。同时,血液易堵塞脑池和脑室,对脑脊液回流至大脑镰的静脉窦产生影响,进而诱发急性脑水肿,可出现严重的颅内压增高[10],这类发生率和严重程度主要与出血量、血液在蛛网膜下腔存留的时间和出血部位等多种因素密切相关[11]。
TBI患者参与脑脊液循环的脑脊液中有血凝块、破坏的血细胞及坏死溶解的脑组织,会阻塞脑室循环系统中的狭窄部位,如中脑导水管、第四脑室Luschka孔和Magendie孔等,导致脑积水[12]。因而TBI患者发病后,在尽早给予基础性治疗的同时,应尽快清除脑脊液循环通路中的上述物质,最大程度地防止脑血管痉挛造成的继发性脑损伤。传统治疗由于脑脊液置换操作频繁,患者的耐受性较差及脑脊液放液的可控性较差,同时增加感染发生率,因此寻求更为有效的治疗方法迫在眉睫。CLCFD现已成为有专门的引流器械的一项成熟技术,具有安全、经济适用、创伤小、效果明显的特点[13]。CLCFD有如下优点:①促进脑脊液循环,减少无菌性炎症刺激蛛网膜下腔,防止蛛网膜下腔粘连,有效引流出蛛网膜颗粒内沉积的血红蛋白和含铁血黄素,有效降低脑血管痉挛、脑积水发生率;②均匀、缓慢释放脑脊液(≤10 mL/h)使颅内压缓慢均匀下降、颅内各个腔隙间压力重新平衡,减少脑组织受压,将脑水肿控制在适度范围,避免颅内压的剧烈变化而诱发脑疝;③微创、痛苦小、操作简单易行,患者及家属容易接受;④密闭式引流、带管时间可长达10~14d,不易造成颅内感染[14];⑤减少脑组织周围的炎性因子白细胞介素(IL)-1β和抗脑抗体(anti-brain antibody,ABAb),减轻颅脑创伤后的免疫损伤[15];⑥减少脑脊液中淀粉样β蛋白(主要是Aβ1-42亚型)的浓度,减轻对神经细胞的毒性作用[16]。
本组治疗结果表明:采用CLCFD治疗TBI,治疗有效率、病床周转率明显高于对照组(P<0.05);肺部感染发生率低于对照组(P<0.05);住院天数及费用低于对照组(P<0.05);而并发脑梗死、硬膜下积液、癫痫、脑积水2组比较无明显差别(P>0.05);2组均未出现椎管内感染、脑疝、再出血等不良反应。这样CLCFD在提高治疗效果的同时,减少了患者住院天数及费用,缩短病程、提高病床周转率,增加医院的经济效益和社会效益,不增加不良反应。这与宁亮等[17]报道的重型颅脑损伤行开颅血肿清除术及去骨瓣减压术后早期行腰大池引流可有效降低病死率和致残率、改善预后相一致。
在早期腰大池持续外引流置管应用过程中,可能会出现神经根刺激症状、逆行颅内感染、引流不通畅、张力性气颅、穿刺点脑脊液漏或渗液、诱发脑疝(特别是对于去骨瓣减压患者,若出现CLCFD过度引流时,易致骨窗皮肤塌陷,诱发“反常疝”)等并发症。操作中应注意:①根据颅内压监测情况,严格掌握穿刺置管时机,原则上应越早越好。加强医院感染管理,遵循无菌操作规程,床边配备快速手消剂,治疗护理前后执行手卫生,每天局部换药、更换引流袋,②控制引流速度、引流量(≤10 mL/h),避免造成张力性气颅或诱发脑疝;③定期送检脑脊液生化、常规、细菌培养,及时调整治疗方案;④防止腰大池引流管非计划性脱出,需要规范的技术操作、适当应用镇静剂、安全有效的肢体约束及与患者进行有效沟通等措施[18]。有些患者后期可有脑软化、硬膜下积液、颅内感染及癫痫等并发症,这主要与术后颅骨缺损、颅腔刚性容积改变所致脑组织、脑脊液动力学改变有关[19]。
总之,早期CLCFD治疗TBI操作简便,能促进神经功能恢复,改善患者预后,减少肺部感染发生率,同时减少患者住院天数及费用,缩短病程,提高病床周转率,增加医院的经济效益和社会效益,不增加不良反应,值得临床推广使用。
[1]冯斌,蔡明,朱红玉,等.颅内压ICP监测指导实施标准去大骨瓣减压术时机对颅内多发脑挫裂伤患者治疗效果观察[J].中国实用神经疾病杂志,2011,14:23-25.
[2]高明.双额叶脑挫裂伤40例手术治疗分析[J].河南职工医学院学报,2012,24:752-753.
[3]王伟金,冯清亮,江勇豪.脑挫裂伤伴弥漫性脑肿胀的治疗[J].实用临床医学,2014,15:38-40.
[4]苗雨露,赵万,余少雄,等.腰椎穿刺脑脊液置换术治疗重型颅脑损伤伴蛛网膜下腔出血的临床研究[J].重庆医学,2010,39:1679-1680.
[5]刘佰运,江基尧,张赛.急性颅脑创伤手术指南[M].北京:北京科学技术出版社,2007:71.
[6]王首杰,高国栋,秦怀洲.标准去大骨瓣开颅减压术治疗重型颅脑损伤临床疗效观察[J].神经损伤与功能重建,2014,9:498-500.
[7]李艳,隋晓亮,朱德莉,等.重型颅脑损伤早期综合康复干预临床研究[J].神经损伤与功能重建,2011,6:154-155.
[8]张琪英,费建妹,董利英,等.持续腰大池引流患者并发颅内感染的危险因素分析及预防[J].中国消毒学杂志,2015,32:176-177.
[9]吴德模,管义祥,居兴云.蛛网膜下腔出血患者脑脊液中内皮素、氧合血红蛋白表达与脑血管痉挛相关性[J].贵阳医学院学报,2012,37:629-631.
[10]Lauritzen M,Dreier JP,Fabricius M,et al.Clinical relevance of cortical spreading depression in neurological disorders:migraine,malignant stroke,subarachnoid and intracranial hemorrhage,and traumatic brain injury[J].J Cereb Blood Flow Metab,2011,31:17-35.
[11]冯伟,张新定.腰大池引流治疗外伤性蛛网膜下腔出血38例分析[J].中国临床神经外科杂志,2012,17:104-106.
[12]曹轲,段兴浩,刘玉飞,等.重型颅脑损伤去骨板减压术后早期腰椎穿刺术与继发性脑积水的关系[J].中国临床神经外科杂志,2015,20:535-537.
[13]方新运,徐善水.腰大池外引流在神经外科中的应用[J].国际神经病学神经外科学杂志,2014,41:577-579.
[14]史立信,张文超,王传海,等.早期腰大池持续引流联合硫酸镁治疗弥漫性轴索损伤42例[J].脑与神经疾病杂志,2015,23:434-440.
[15]张洪伟,闫华,武俏丽,等.脑脊液引流对颅脑创伤后免疫损伤的影响[J].天津医药,2012,40:57-59.
[16]张树葆,印素娜,张学广,等.持续腰大池引流对弥漫性轴索损伤患者预后的影响[J].中华创伤杂志,2013,29:446-450.
[17]宁亮,钱令涛,李严,等.早期持续腰大池引流在重型颅脑损伤中的应用[J].安徽医学,2015,36:1106-1108.
[18]史立信,张文超,王传海,等.非计划性腰大池引流管脱管14例原因分析及预防对策[J].中外医学研究,2015,13:125-127.
[19]Imam AM,Jin G,Duggan M,et al.Synergistic effects of fresh frozen plasma and valproic acid treatment in a combined model of traumatic brain injury and hemorrhagic shock[J].Surgery,2013,154:388-396.
(本文编辑:雷琪)
R741;R651.15
ADOI10.16780/j.cnki.sjssgncj.2016.05.025
河北省清河县人民医院a.神经外科b.神经内科河北清河 054800
邢台市科技支撑计划项目(No.2016ZC143)
2015-12-29
史立信wbslx8099@163. com

