青少年胫骨结节撕脱性骨折的治疗及危险因素分析
杨彦才 丁盛 徐光伟 叶秀益 未志强 朱诚 徐振华
青少年胫骨结节撕脱性骨折的治疗及危险因素分析
杨彦才 丁盛 徐光伟 叶秀益 未志强 朱诚 徐振华
胫骨结节撕脱性骨折是一种并不常见的骨折,仅占所有骨骺损伤的0.4%~2.7%[1],多发生于青少年男性。其发生机制为伸膝时股四头肌的突然强烈收缩及强力被动屈膝时对抗股四头肌的牵拉,多发生在参加体育运动时,特别是篮球、足球、田径及体操运动。现对本院收治的12例胫骨结节撕脱性骨折患儿资料分析报道如下。
1 对象和方法
1.1 对象 2008年3月至2015年8月在本院就诊的12例胫骨结节撕脱性骨折患儿,男11例,女1例;年龄12.2~17.1(14.1±1.6)岁;体重 58~88(70.6±10.4)kg;身高1.50~1.75(1.63±0.09)m;BMI 20.5~29.9(26.6±2.7)kg/m2;左侧6例,右侧5例,双侧1例;损伤方式:打篮球受伤5例,踢足球受伤3例,跑步摔伤1例,跳跃时受伤3例。骨折按照Ogden和Ryu&Debenham改良分型(12例患者,因其中1例为双膝损伤,所以实际受伤为13膝):Ⅰa型1膝,Ⅰb型1膝,Ⅱa型1膝,Ⅱb型2膝,Ⅲa型4膝,Ⅲb型2膝,Ⅳ型2膝。其中1例有胫骨结节骨骺炎病史半年余,合并髌韧带损伤1例,半月板损伤1例。
1.2 临床及影像学表现 患儿临床表现均为受伤后出现膝前髌下区的肿胀和疼痛,膝关节处于被动屈膝位,伴有伸膝受限,骨折移位明显,胫骨结节区空虚,皮下可触及三角形骨块,并可触及明显向近端移位的髌骨。X线片及CT检查均明确显示骨折块的大小、移位程度及关节面是否累及等情况,帮助骨折分型及手术固定方式的选择。其中6例行MRI检查,发现1例髌韧带部分撕裂,1例半月板前角损伤。
1.3 治疗方法
1.3.1 保守治疗 1例Ⅰa型及1例Ⅱa型患儿骨折移位不明显,采用伸膝位长腿前后托固定,待1周消肿后行长腿管型石膏固定并行X线片检查确定骨折位置情况,后每2周复查X线片以明确骨折有无移位及愈合情况。
1.3.2 手术治疗 其余10例患儿均行骨折切开复位内固定术。受伤至手术时间为1~6(3.5±1.2)d。全麻或腰硬麻醉后,采用邻近胫骨结节和髌旁外侧纵行切口,显露骨折端,见骨膜广泛撕裂并嵌入骨折端,清除断端血肿及嵌插软组织,常规切开小腿前骨筋膜室筋膜,其中Ⅲ型骨折打开关节囊,冲洗并清除关节内血肿,探查半月板情况;伸膝位复位骨折块,根据骨折块大小及类型,8例行1~4枚空心拉力螺钉固定、1例行克氏针钢丝固定、2例行钢板固定。空心钉打入骨骺及干骺端,由前向后水平置入,避开骺板。其中1例Ⅲb型严重粉碎性骨折患儿合并半月板前角损伤,行半月板修复,术中见骨折片较多且较小,不能空心钉固定,行克氏针钢丝固定。1例合并髌韧带部分撕裂,术中予以修补。2例Ⅳ型骨折患儿,因骺板几近闭合,行跨骺板的锁定钢板固定。骨折固定后缝合撕裂骨膜和组织瓣,修补撕裂髌韧带,放置引流管1根,闭合切口,采用伸膝位长腿石膏前后托固定。
1.4 术后处理 常规抗生素应用48h,预防感染。术后抬高患肢,观察足趾血运及活动情况,警惕胫前骨筋膜室综合征发生可能,术后48h拔除引流管。术后1周开始行股四头肌等长收缩锻炼,防止股四头肌废用性萎缩。伸膝位长腿石膏前后托固定4~6周,复查X线片观察骨折愈合情况,拆除石膏,卧床行膝关节主动屈伸功能锻炼,术后8周拄拐部分负重行走,术后10~12周均完全负重行走。
2 结果
本组患儿均获得随访,随访时间7~73(38.5±22.2)个月。所有患儿均获得骨性愈合,骨折愈合时间为8~16周,均伤后5个月恢复到正常的生活状态。1例膝关节屈曲约受限15°,但其正常体育活动无影响;其余屈伸活动无明显受限。根据Mosier标准[2]评定疗效,结果1例为良,其余11例均为优。术后8~12个月取出内固定物。所有患儿均未发生骨筋膜室综合征、切口感染、深静脉血栓形成、髌下感觉减退及膝反张。2例应用空心钉及克氏针钢丝固定患儿术后早期出现钉尾滑囊形成,1例患儿术后出现股四头肌萎缩,恢复正常活动锻炼1年后完全恢复;1例患儿出现胫骨结节处局部隆起,但无疼痛不适;2例应用钢板固定患儿未发生膝外翻。1例16岁男性Ⅲa型胫骨结节撕脱性骨折患儿手术前后影像学检查结果见图1;1例14岁男性双侧胫骨结节撕脱性骨折(右侧为Ⅳ型)患儿手术前后影像学检查结果见图2。
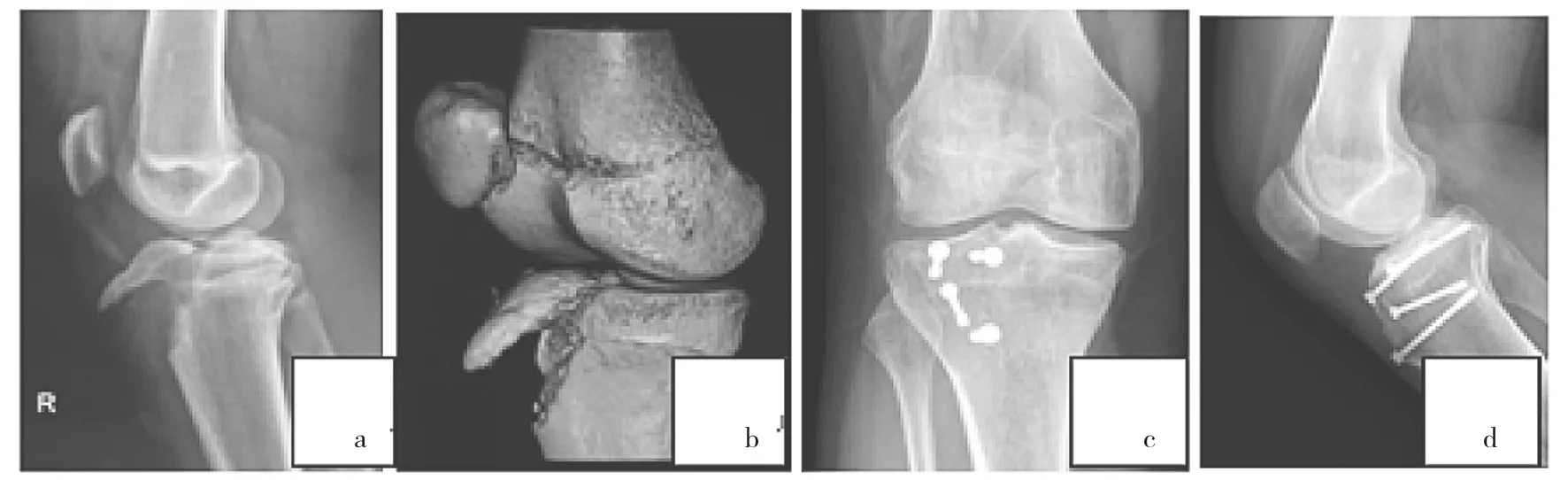
图1 1例16岁男性Ⅲa型胫骨结节撕脱性骨折患儿手术前后影像学检查结果(a和b:术前X线片及CT片;c和d:术后X线片及CT片)
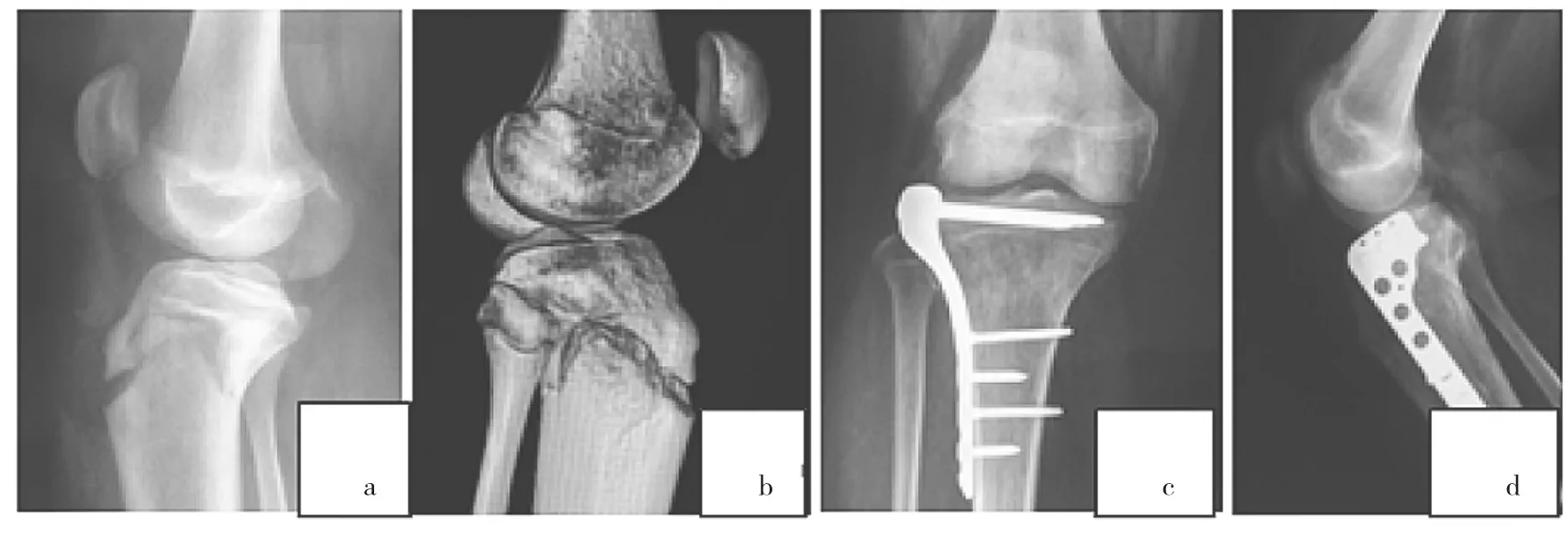
图2 1例14岁男性双侧胫骨结节撕脱性骨折(右侧为Ⅳ型)患儿手术前后影像学检查结果(a和b:术前X线片及CT片;c和d:术后X线片及CT片)
3 讨论
3.1 胫骨结节撕脱性骨折的解剖学基础与发病机制胫骨结节在成人表现为胫骨近端前侧的一个骨性突起,Ehrenborg[3]将胫骨结节的发育分为4个阶段:软骨阶段、骨突阶段、骨骺形成阶段和骨性阶段。Ogden等[4]描述了其组织学形态,随着二次骨化中心的成熟,胫骨结节骺板由近到远,纤维软骨逐渐被柱状软骨取代。而其受伤机制通常分为2种,一种是主动伸膝时股四头肌收缩的暴力牵拉,如跳跃或踢球瞬间;另外一种是快速被动屈膝时对抗股四头肌收缩的牵拉,例如跳跃或摔倒时触地的瞬间。因此在纤维软骨与柱状软骨的交界部受到暴力牵拉时,由于柱状软骨抗张强度弱于纤维软骨,易于分离而发生撕脱性骨折。
3.2 胫骨结节撕脱性骨折发病特点 胫骨结节撕脱性骨折解剖及形态学决定了其发病特点,多发于骨骺成熟阶段的青少年。男孩的损伤暴露时间(11~17岁)较女孩的损伤暴露时间(10~15岁)长,且男孩多参加剧烈体育活动,因此多发于青少年男孩。该骨折很少发生双侧同时骨折,但本组有1例,患儿为跑步时不慎摔倒致双膝着地而发生,该患儿无其他合并疾病。这与剧烈运动发生时(如跑跳时)均为单腿发力或着地时单膝受力有关。
3.3 胫骨结节撕脱性骨折分型 Watson-Jones分型根据胫骨结节移位和骨折线是否延伸至关节内将胫骨结节骨折分为3型。1976年Ogden等[4]在此基础上进行改良,将每型根据其移位和粉碎程度分成A和B两型。此种分型为临床最常用。其中A型为无移位骨折,B型为移位或粉碎性骨折。Ryu&Debenham将胫骨近端骨骺与胫骨结节同时向后方移位骨折作为胫骨结节撕脱性骨折的Ⅳ型。McKoy和Stanitsk在2003年将Ⅲ型合并Ⅳ型的胫骨结节撕脱性骨折定义为Ⅴ型。
3.4 胫骨结节撕脱性骨折的治疗 胫骨结节撕脱性骨折治疗目标是复位骨折块、恢复伸膝装置及胫骨近端关节面。
对于Ⅰa与Ⅱa型骨折,均为移位不明显或经闭合复位后骨折移位纠正且稳定性较好的骨折,采用保守治疗,伸膝位前后石膏托或管型石膏固定,定期复查X线片以确定骨折块无移位,6周后拆除石膏并逐渐功能锻炼。
对于其他类型的骨折,切开复位内固定术为最常用的治疗方法。对于Ⅰb型骨折,闭合复位后骨折块间隙较大,行切开复位空心钉固定,术中证实为软组织及骨膜嵌入,影响了骨折的复位。对于Ⅱ、Ⅲ型骨折建议切开复位内固定术。Ⅱa型大多可行闭合复位石膏固定,对于不能复位的Ⅱa及Ⅲa、Ⅲb型均行切开复位内固定术。Pesl等[5]报道了Ⅲ型骨折进行闭合复位内固定的治疗,其建议Ⅲa及Ⅲb型患者均应先行闭合复位内固定作为首选。对于Ⅳ型骨折,建议行闭合复位石膏固定,但本组2例均行骨折切开复位钢板固定术,术后未行石膏固定,利于早期功能锻炼。
对于内固定的选择,首选是空心拉力螺钉。术中应予膝关节过伸位牵拉复位骨折块,先予以克氏针固定,根据骨折块大小,再打入不同直径空心钉(3.5~6.5mm)。打入螺钉时应先平行关节面打入导针,C型臂X线机透视确定不会伤及胫骨近端骺板及关节面,然后再打入空心钉。本组10例患儿(11膝)8膝行空心钉固定,1膝行克氏针及钢丝固定,2膝行钢板螺钉固定。其中1例因胫骨结节骨折呈严重粉碎性且骨折块较小,无法空心钉固定,遂行多根克氏针并钢丝辅助固定。对于Ⅳ型骨折,本组2例均行胫骨近端外侧锁定钢板跨骺板固定,随访后无明显膝外翻发生。2例患儿均16岁,但对于<12岁患儿该固定方式不建议使用,因其骨骺阻滞作用易造成膝外翻畸形。Pace等[6]报道了Ⅳ型胫骨结节撕脱性骨折应用闭合复位空心钉或切开钢板螺钉固定,但其空心钉固定为从近远端交叉穿过胫骨近端骺板固定。王建兵等[7]报道了8例行骨折切开复位可吸收螺钉固定患者,避免了二次内固定取出手术。郑金文等[8]报道应用1/3管型钢板螺钉固定,术后不用石膏固定,对于其早期功能锻炼有积极作用。
对于累及关节面的Ⅲ型骨折应常规打开关节囊,清除关节内血肿,探查半月板情况,如有损伤予以修复。建议对Ⅲ型骨折患儿采用关节镜辅助下的切开复位内固定术,其可以探查关节内韧带及半月板损伤情况,并可以在骨折复位后观察关节面复位情况,另外它可以减小手术切口的长度。
3.5 发病危险因素分析 (1)胫骨结节骨骺的解剖及形态学特征决定了其好发生于13~16岁青少年,骨骺形成阶段柱状软骨抗牵拉力明显弱于纤维软骨,因此易发生撕脱性骨折。青少年为该病危险因素。(2)本组患儿BMI 20.5~29.9(26.6±2.7)kg/m2,高于正常儿,受伤时过大的体重及冲击力更容易造成该骨折。查阅大量文献无该因素的相关性报道,但根据本组报道,此危险因素不可忽视。(3)该骨折的发病机制说明其均发生在剧烈活动时,胫骨结节受到股四头肌过大的牵拉力,所以剧烈运动为该疾病危险因素之一。(4)回顾分析文献,该骨折均多发于男性,这与男性从事剧烈运动活动有关,也与骨骺形成阶段男女时间跨度有关,其中男孩为11~17岁,女孩为10~15岁。(5)胫骨结节骨骺炎是导致青少年膝关节疼痛的常见原因,但文献报道并没有证明两者具有直接因果关系。本组仅有1例有胫骨结节骨骺炎病史。但临床碰到胫骨结节骨骺炎患儿还是建议其减少剧烈活动,告知有好发胫骨结节撕脱性骨折可能。
3.6 并发症 早期最严重的并发症为骨筋膜室综合征,且为小腿前间室,与胫前动脉返支撕裂并回缩入胫前间室继续出血导致肿胀有关。Polakoff等[9]首次报道了该并发症,本组患者术中常规剪开小腿前方深筋膜减压以预防其发生。其他早期并发症主要为合并半月板及韧带损伤。本组患者1例Ⅲb型骨折合并半月板前角损伤,1例髌韧带部分撕裂,术中均予以修复。未见明显前后交叉韧带及股四头肌肌腱断裂。晚期并发症主要为局部突起、骨折不愈合、膝反张、膝关节功能障碍、肢体不等长等,但其发生率均不高。本组患者骨折均愈合,且无膝反张发生。本组1例Ⅲb型骨折应用克氏针及钢丝固定患儿出现胫骨结节局部突起,较对侧明显高出,但无疼痛。膝反张的发生是由于胫骨结节骨骺早闭原因引起,但发生该骨折患儿均为大龄青少年,如果骨折发生于小龄儿可能发生膝反张的概率就较大。
由于该骨折发生率较低,本组病例数较少,且为回顾性研究,只是总结了诊治经验后提出的一些治疗见解,还需要大样本多中心的分析。其发病的危险因素为超重甚至肥胖、青少年、男性、多参加剧烈体育运动者、有胫骨结节骨骺炎病史,保守或手术治疗及固定方式的选择取决于骨折的类型。虽然该骨折创伤较大,尤其是Ⅲ型,但经过正规的治疗,其预后较好,无膝关节明显畸形及功能障碍等并发症发生。
[1] Frey S,Hosalkar H,Cameron D B,et al.Tibial tuberosity fractures in adolescents[J].J Child Orthop,2008,2(6):469-474.
[2] Mosier S M,Stanitski C L.Acute tibial tukercle avulsion fractures [J].J Pediatr Orthop,2004,24(2):181-184.
[3] Ehrenborg G.The Osgood-Schlatter lesion.Aclinicaland experimentalstudy[J].Acta Chir Scand,1962(288):1-36.
[4] Ogden J A,Hempton R J,Southwick W O.Development of the tibialtuberosity[J].Anat Rec,1975,182(4):431-445.
[5] PeslT,Havranek P.Acutetibialtubercle avulsion fractures in children:selective use of the closed reduction and internal fixation method[J].J Child Orthop,2008,2(5):353-356.
[6] Pace J L,Mcculloch P C,Momoh E O,et al.Operatively Treated Type IVTibialTubercle ApophysealFractures[J].J Pediatr Orthop, 2013,33(8):791-796.
[7] 王建兵,孙振中,马运宏,等.可吸收螺钉治疗青少年胫骨结节Watson-Jone II、III型撕脱性骨折[J].中国骨与关节损伤杂志,2014,26(4): 367-368.
[8] 郑金文,池雷霆,李智,等.青少年胫骨结节撕脱骨折的治疗[J].中华创伤外科杂志,2011,13(9):896-898.
[9] Polakoff D R,Bucholz R W,Ogden J A.Tension band wiring of displaced tibialtuberosity fractures in adolescents[J].Clin Orthpop Relat Res,1986,209(209):161-165
2016-05-06)
(本文编辑:陈丽)
315010宁波市妇女儿童医院小儿骨科
杨彦才,E-mail:yangyancai2008@qq.com

