高危型HPVE6/E7 mRNA检测对高级别宫颈病变的诊断价值
郑智 曹晓恩 张红萍
高危型HPVE6/E7 mRNA检测对高级别宫颈病变的诊断价值
郑智 曹晓恩 张红萍
目的 探讨高危型人乳头瘤病毒(HPV)E6/E7 mRNA检测对高级别宫颈病变的临床诊断价值。方法 选取2014年8月至2015年3月在妇科门诊及住院的疑似宫颈病变患者311例,均行宫颈脱落细胞的薄层液基细胞学检查、HPVDNA分型检测和高危型HPVE6/E7 mRNA检测,对其中任意一项或多项结果阳性者行阴道镜下宫颈活组织检查和组织病理学检查。以病理报告为金标准,进行统计学分析。结果 慢性宫颈炎组中HPVDNA分型检测检出率(29.4%)高于高危型HPVE6/E7 mRNA(17.5%),差异有统计学意义(P<0.05)。高危型HPV E6/E7 mRNA检测预测高级别宫颈病变的特异度(73.4%)高于HPV DNA分型检测(59.8%),差异有统计学意义(P<0.05)。高危型HPV E6/E7 mRNA检测诊断高级别宫颈病变ROC曲线下面积(0.816)大于HPV DNA分型检测(0.710),差异有统计学意义(P<0.05)。结论 与HPVDNA分型检测相比,高危型HPVE6/E7 mRNA检测预测高级别宫颈病变具有更好的特异度,其诊断效能更佳。
人乳头瘤病毒 E6/E7 mRNA DNA 宫颈上皮内瘤样病变 宫颈肿瘤
宫颈癌是威胁女性健康的重大疾病,虽然宫颈癌的总发病率在下降,但是全世界每年仍有529 800例宫颈癌新发患者和275 100例宫颈癌死亡患者[1]。宫颈癌前病变及宫颈癌的发生、发展与高危型人乳头瘤病毒(human papillomavirus,HPV)的持续性感染密切相关[2-3]。HPV病毒早期编码区中的E6、E7基因是病毒癌基因,其编码的E6、E7癌蛋白可分别与肿瘤抑制基因p53蛋白、视网膜母细胞瘤蛋白(protein of retionblastoma,pRb)等抑癌蛋白结合并使之失活,从而干扰细胞周期,导致恶性肿瘤的发生[4]。高危型HPV E6/E7 mRNA反应了病毒癌基因的活性,通过检测高危型HPV E6/ E7 mRNA水平可以推断出HPV感染水平和致癌能力。本研究通过与HPV DNA分型检测相比较,探讨高危型HPV E6/E7 mRNA检测能否更好地对宫颈病变进行筛查以及预测宫颈病变进展,从而为该检测应用于临床筛查、进展预测及患者随访管理等方面提供参考依据。
1 对象和方法
1.1 对象 选取2014年8月至2015年3月在本院妇科门诊及住院的宫颈可疑病变患者(白带增多,性生活后出血,白带夹杂血丝,体检发现宫颈肥大、宫颈糜烂、宫颈赘生物等)311例作为研究对象。患者年龄19~77岁,中位年龄39岁。311例患者均在知情并自愿的前提下行宫颈脱落细胞的薄层液基细胞学检查(thinprep cytologic test,TCT)、HPV DNA分型检测和高危型HPV E6/E7 mRNA检测,对其中任意一项或多项结果阳性者行阴道镜下宫颈活组织检查,并送病理科行组织病理学检查,以病理报告为金标准。所有患者既往均无宫颈癌史、宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)史、宫颈锥切术史及盆腔放射治疗史。排除急性生殖道炎症者、妊娠者,取材3d内无阴道冲洗及用药史,检查前24h内避免性生活。
1.2 方法
1.2.1 TCT检测 由专业妇产科医师使用液基细胞学专用取材刷沿着颈管朝同一时钟方向旋转3~5周,采集宫颈外口及宫颈管的脱落上皮细胞,并将收集的细胞涮洗入盛有PreservCyt保存液的小瓶内送检。将保存液中的标本用Thinprep 2000系统程序化处理,自动制成2cm的薄层涂片,95%乙醇固定,然后进行巴氏染色、封片。由病理科细胞学专职人员阅片,按照2001年TBS分类系统对细胞学检测结果进行分级[5]。以细胞学结果≥ASC-US为阳性。
1.2.2 HPV DNA分型检测 采用专用HPV采样刷插入宫颈口,沿同一个时钟方向旋转5圈,然后将HPV采样刷置于含有专用细胞保存液的取样管中,作好标记送检。结果包括高危型HPV(16、18、31、33、35、39、45、51、52、56、58、59、68型),低危型HPV(6、11、42、43、44型)和3种中国人常见的亚型HPV(53、66、CP8304型)。
1.2.3 高危型HPV E6/E7 mRNA检测 采用TCT检测的剩余标本,试剂盒购自河南中美合资科蒂亚生物技术有限公司,主要步骤包括裂解细胞、杂交捕获mRNA、信号放大、底物发光反应,用QuantiVirusTM冷光仪检测获得光子数,最后用Diacarta公司的计算软件将光子数转化成拷贝数,拷贝数=0copy/ml为结果阴性,拷贝数>0copy/ml为结果阳性,针对14种高危型HPV(16、18、31、33、35、39、45、51、52、56、58、59、66、68型)E6/E7 mRNA水平进行定量检测。
1.2.4 阴道镜检查及组织病理学检查 由固定的妇科医师进行操作和检查。患者于月经干净3~7d进行阴道镜检查。取材后用10%甲醛固定,石蜡包埋,切片,脱蜡,入水,常规HE染色,封片。由病理科医师阅片。组织病理诊断分为正常或慢性宫颈炎、CINⅠ级、CINⅡ级、CINⅢ级或原位癌、宫颈浸润癌。
1.3 统计学处理 采用SPSS 17.0统计软件;两种检测方法在各级别宫颈病变中的阳性率比较以及两者诊断高级别宫颈病变的灵敏度、特异度、阳性预测值、阴性预测值比较采用χ2检验或Fish确切概率法。ROC曲线比较两种检测方法预测高级别宫颈病变的效能,两者曲线下面积比较采用Z检验。
2 结果
2.1 两种检测方法在各级别宫颈病变中的阳性率比较 HPV DNA分型检测的阳性率(59.8%)略高于高危型HPV E6/E7 mRNA检测(52.4%),但差异无统计学意义(P>0.05)。HPV DNA分型检测在慢性宫颈炎中的阳性率(29.4%)高于高危型HPV E6/E7 mRNA检测的阳性率(17.5%),差异有统计学意义(P<0.05);但两种检测方法在CINⅠ级、CINⅡ级、CINⅢ及宫颈癌中的阳性率比较,差异均无统计学意义(P>0.05),见表1。

表1 两种检测方法在各级别宫颈病变中的阳性率比较[例(%)]
2.2 两种检测方法诊断高级别宫颈病变的灵敏度、特异度、阳性预测值、阴性预测值比较 将311例患者以病理学检查结果为金标准分为两组:低级别宫颈病变组(包括慢性宫颈炎、CINⅠ级)和高级别宫颈病变组(包括CINⅡ级、CINⅢ级及宫颈癌),两组患者高危型HPV E6/E7 mRNA检测和HPV DNA分型检测结果见表2。高危型HPV E6/E7 mRNA检测与HPV DNA分型检测诊断高级别宫颈病变的灵敏度、阳性预测值、阴性预测值比较,差异均无统计学意义(均P>0.05);高危型HPV E6/E7 mRNA检测诊断高级别宫颈病变的特异度高于HPV DNA分型检测,差异有统计学意义(P<0.05),见表3。
2.3 两种检测方法诊断高级别宫颈病变的ROC曲线比较 以病理结果≥CINⅡ级(即高级别宫颈病变)为阳性,对两种检测方法绘制ROC曲线,见图1。高危型HPV E6/E7 mRNA检测的曲线下面积是0.816,标准误是0.025,可信区间是0.767~0.865;HPV DNA分型检测的曲线下面积是0.710,标准误是0.029,可信区间是0.653~0.767。高危型HPV E6/E7 mRNA检测的曲线下面积大于HPV DNA分型检测,差异有统计学意义(Z= 2.768,P<0.05)。
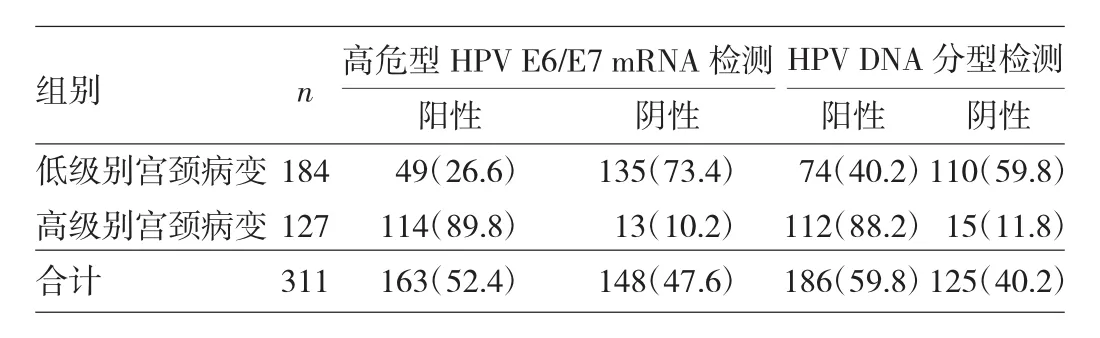
表2 两组不同宫颈病变级别患者高危型HPV E6/E7 mRNA检测和HPV DNA分型检测结果[例(%)]
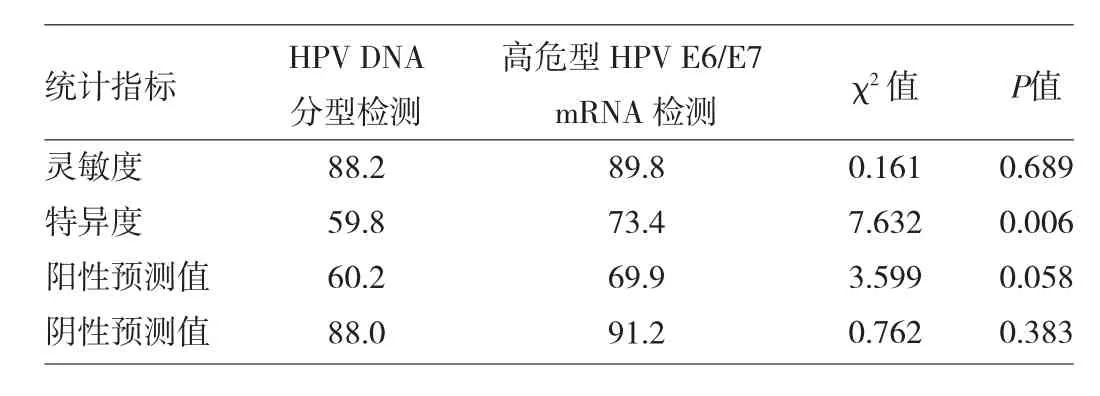
表3 两种检测方法诊断高级别宫颈病变的灵敏度、特异度、阳性预测值、阴性预测值比较(%)
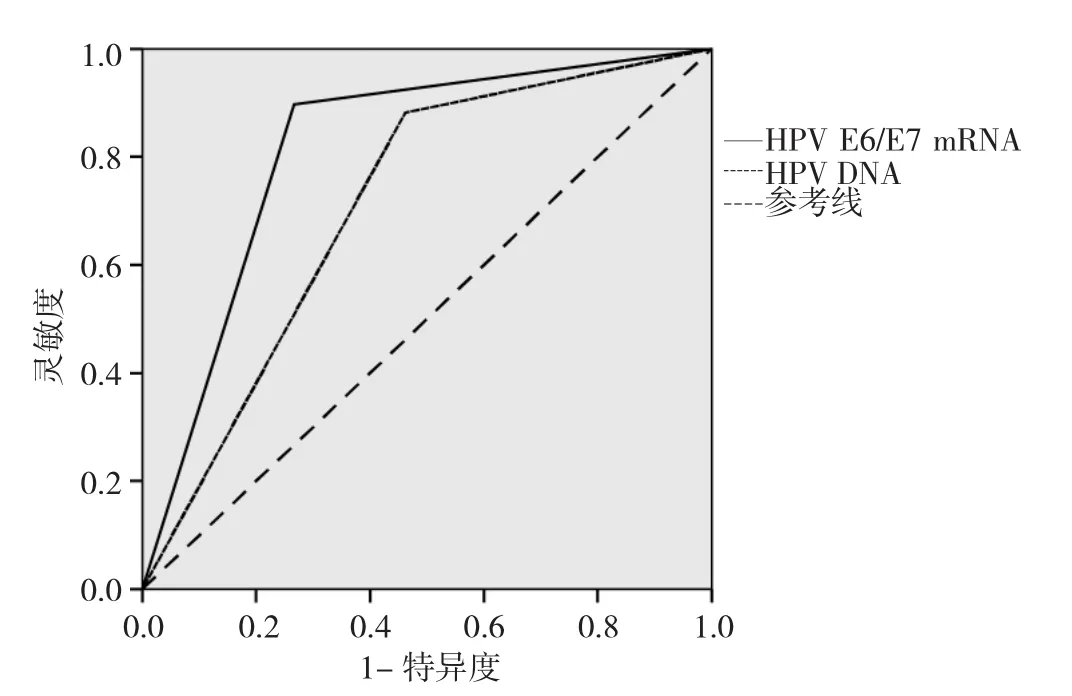
图1 两种检测方法诊断高级别宫颈病变的ROC曲线
3 讨论
宫颈癌是女性最常见的生殖道恶性肿瘤。高危型HPV感染后,其环形DNA游离于宿主细胞核内,病毒核酸常整合到宿主正常细胞的基因组中[6],导致E2基因片段的丢失或灭活,引起病毒E6、E7癌基因的mRNA转录,编码的2种癌蛋白E6、E7持续、过度合成和表达。HPV E6、E7蛋白可分别结合宫颈上皮细胞内关键的抑癌蛋白p53蛋白和pRb并使之失活,导致细胞周期调控失常,细胞恶性增殖发生癌变。研究证实人类原始角化细胞的转化和无限增殖是HPV E6、E7蛋白联合作用的结果[7]。通过高危型HPV E6/E7 mRNA检测能对病毒的活动程度及病变程度进行预测,从而更为直观的评估宫颈癌的发病风险和预后,因此,高危型HPV E6/ E7 mRNA是检测HPV感染致癌风险的合理靶位点。
HPV感染非常普遍,研究显示,99.7%的宫颈癌均具有HPV感染。女性一生中感染HPV的概率是80%,90%以上的患者感染HPV是无症状和暂时性的,可通过自身免疫系统的清除作用在1~2年内自愈,仅有极少数患者无法消灭体内的病毒,在HPV持续性感染下,经过漫长的时间发展为CINⅡ~Ⅲ级并最终至宫颈浸润癌。Plummer等[8]通过随访研究4 504例因HPV感染引起的CINⅠ级患者,发现99%的患者可在2年内自行清除HPV。本研究显示慢性宫颈炎组中HPV DNA分型检出率高于高危型HPV E6/E7 mRNA检测,可见在慢性宫颈炎组中,高危型HPV DNA的检出率明显高于高危型HPV E6/E7 mRNA,说明其更易筛查出过多的无意义HPV暂时性感染,从而将许多无转化风险或极低致癌风险的人群纳入到较高恶性转化风险的病变级别中去,不仅造成过度诊治,更给患者带来身体和心理上的伤害。而在慢性宫颈炎病变患者中更低的HPV E6/E7 mRNA检出率更好地反映了部分HPV感染者高危型HPV处于游离状态,或HPV DNA已整合到宿主基因中但病毒癌基因无转录活性或处于病变转化静止期,表明目前感染的HPV对机体无致癌风险或极低致癌风险,从而避免了不必要的检查与治疗。
高级别宫颈病变是指CINⅡ级及以上级别宫颈病变,包括CINⅡ级、CINⅢ级及宫颈浸润癌,是宫颈疾病筛查的目标人群[9]。目前临床上对于CINⅠ级的患者,如果阴道镜检查满意,多偏向于保守治疗,可物理治疗,或观察6~12个月后复查TCT和HPV;而对于CINⅡ、Ⅲ级的患者则认为多系高危型HPV持续感染所致,经过数年继续进展至宫颈浸润癌可能性较大,一般采取手术治疗,而且5%~20%的高级别宫颈病变女性治疗后会在3年内复发[10]。评价一种检测方法效能好坏,关键是能否更好地识别出具有高级别宫颈病变的高危人群。已经证实HPV DNA检测较细胞学涂片检测高级别宫颈病变具有更显著的敏感度,但其特异度较低导致一些假阳性结果和不必要的有创性操作,如阴道镜检查和宫颈活检。国外有学者研究发现HPV E6/E7 mRNA检测对诊断高级别宫颈病变较HPV DNA检测方法具有更高的特异度和阳性预测值[11],提示HPV E6/E7 mRNA比HPV DNA准确度更好。本研究结果也显示:高危型HPV E6/ E7 mRNA检测对于高级别宫颈病变诊断的特异度高于HPV DNA分型检测(P<0.05)。可见与HPV DNA分型检测相比,高危HPV E6/E7 mRNA检测在临床上有更高的诊断价值,尤其对于高级别宫颈病变,其检测水平更准确。通过两者诊断高级别宫颈病变ROC曲线比较,高危型HPV E6/E7 mRNA曲线下面积大于HPV DNA曲线下面积(P<0.05),也说明对于病变程度高的宫颈疾病,高危型HPV E6/E7 mRNA检测具有更好的诊断效能。高危型HPV E6/E7 mRNA可直接检测E6、E7基因的表达量,较仅仅检测病毒感染有无的HPV DNA检测更为精准、直接,能更好地识别高危人群,预测宫颈病变进展风险。因此,高危型HPV E6/E7 mRNA检测可以用作鉴别短暂的宫颈不典型增生和具有潜在的恶性转化风险的病变的更具体的方法,较HPV DNA检测减少了相应的心理负担。
综上所述,高危型HPV E6/E7 mRNA检测在临床诊断过程中可以结合HPV E6、E7癌基因的转录活性进行诊断。与HPV DNA分型检测相比,高危型HPV E6/ E7 mRNA检测对高级别宫颈病变预测有更好的特异度,其诊断效能更佳。可见高危HPV E6/E7 mRNA检测在临床上具有更广泛的应用价值和前景,今后有望成为诊断宫颈病变的更好指标。
[1] JemalA,Bray F,Center M M,et al.Globalcancer statistics[J].CA Cancer J Clin,2011,61(2):69-90.
[2] Kjaer S K,van den Brule A J,Bock J E,et al.Human papillomavirus--the most significant risk determinant of cervical intraepithelialneoplasia[J].Cancer,1996,65(5):601-606.
[3] Hosaka M,Fujita H,Hanley S J,et al.Incidence risk of cervicalintraepithelialneoplasia 3 or more severe lesions is a function ofhuman papillomavirus genotypes and severity of cytological and histological abnormalities in adult Japanese women[J].Cancer, 2013,132(2):327-334.
[4] Martin A G.Molecular biology of cervical cancer[J].Clinical& TranslationalOncology,2007,9(6):347-354.
[5] Solomon D,Davey D,Kurman R,et al.The 2001 Bethesda System: terminology for reporting results of cervical cytology[J].JAMA, 2002,287(16):2114-2119.
[6] DanielB,Rangarajan A,Mukherjee G,et al.The link between integration and expression ofhuman papillomavirus type 16 genomes and cellular changes in the evolution of cervical intraepithelial neoplastic lesions[J].Gen Virol,1997,78(Pt 5):1095-1101.
[7] Hawley-Nelson P,Vousden KH,Hubbert N L,et al.HPV16 E6 and E7 proteins cooperate to immortalize human foreskin keratinocytes[J].EMBO,1989,8(12):3905-3910.
[8] Plummer M,Schiffman M,Castle P E,et al.A 2-year prospective study of human papillomavirus persistence among women with a cytological diagnosis of atypical squamous cells of undetermined significance or low-grade squamous intraepithelial lesion[J].Infect Dis,2007,195(11):1582-1589.
[9] Belinson J L,Hu S,Niyazi M,et al.Prevalence of type-specific human papillomavirus in endocervical,upper and lower vaginal, perineal and vaginal self-collected specimens:Implications for vaginalself-collection[J].Cancer,2010,127(5):1151-1157.
[10] Bollen LJ,Tjong-A-Hung S P,van der Velden J,et al.Prediction of recurrent and residual cervical dysplasia by human papillomavirus detection among patients with abnormal cytology[J]. GynecolOncol,1999,72(2):199-201.
[11] Argyri E,Tsimplaki E,Daskalopoulou D,et al.E6/E7 mRNA expression of high-risk HPV types in 849 Greek women[J].Anticancer Res,2013,33(9):4007-4011.
Clinical value of high-risk HPV E6/E7 mRNA in detection of high-grade cervical lesions
ZHENG Zhi,CAO Xiaoen,ZHANG Hongping.Department of Obstetrics and Gynecology,Wenzhou People's Hospital,Wenzhou 325000,China
Objective To assess the clinical value of high-risk human papilloma virus (HPV)E6/E7 mRNA in detection of high-grade cervical lesions (cervical intraepithelial neoplasm II,III and cervical cancer). Methods A total of 311 patients with suspected cervical lesions were visiting our hospital between August 2014 and March 2015 were included.Thinprep cytology test (TCT)of exfoliated cervical cells,HPVDNA classification detection and high-risk HPVE6/E7 mRNA detection were performed for all patients;patients with positive results of one or multiple tests underwent colposcopic cervical biopsy and histopathological examination.With pathological result as the gold standard,the clinical value of two tests was analyzed and compared. Results The positive rate of chronic cervicitis with HPVDNA classification was higher than that with high-risk HPVE6/E7 mRNA detection (29.4%vs.17.5%,P<0.05).The specificity of high-risk HPV E6/E7 mRNA test in detecting high-grade cervical lesions was higher than that of HPVDNA classification test(73.4%vs 59.8%,P<0.05).The area under the ROC curve of high-risk HPVE6/E7 mRNA detection in diagnosing high-grade cervical lesions was larger than that of HPV DNA classification test(0.816 vs.0.710, P<0.05). Conclusion Compared to HPV DNA classification test,high-risk HPV E6/E7 mRNA detection has better clinical value in prediction of high-grade cervical lesions.
Human papillomavirus E6/E7 mRNA DNA Cervical intraepithelial neoplasia Cervical carcinoma
2016-02-26)
(本文编辑:陈丽)
温州市公益性科技计划项目(Y20150200)
325000 温州市人民医院妇产科(郑智、张红萍);中国人民解放军第118医院普外科(曹晓恩)
张红萍,E-mail:zjzhp@126.com

