卵巢硬化性间质瘤的CT、MR表现及其病理基础
王志涛 邹煜 李奎
卵巢硬化性间质瘤的CT、MR表现及其病理基础
王志涛 邹煜 李奎
目的 探讨卵巢硬化性间质瘤的CT、MRI表现及其病理组织特征,以期提高对本病的认识。方法 回顾性分析30例经手术病理证实的卵巢硬化性间质瘤临床资料、CT(22例)和MR(8例)图像及病理资料,分析卵巢硬化性间质瘤的CT和MR表现及病理学特征。结果 30例卵巢硬化性间质瘤均为单发,右侧18例,左侧12例。肿瘤长径1.5~12.3cm。肿瘤呈均匀实性12例(12/30),呈囊实混杂性18例(18/30),囊实性肿块在T2WI上表现为“湖岛征”。CT和MR增强扫描肿瘤实质呈现3种类型强化方式:(1)早期周边显著强化,后期向心性渐进,类似“肝脏海绵状血管瘤”强化方式(16例);(2)早期明显均匀强化,后期持续强化(10例);(3)早期轻度强化,后期持续强化,但强化程度不如(1)和(2)类型(4例)。病理检查30例均可见假小叶结构、印戒细胞、致密胶原纤维、疏松水肿结缔组织及丰富血管。免疫组化Vimentin、SMA及PR均(+);CK、EMA和S-100均(-)。结论 卵巢硬化性间质瘤大多有较典型的影像学及病理组织学表现,CT和MR检查对术前准确诊断有较高价值。
卵巢肿瘤 硬化性间质瘤 病理学 CT 磁共振成像
卵巢硬化性间质瘤(Ovarian Sclerosing Stromal Tumor,OSST)是一种极为少见的良性肿瘤,来源于卵巢性索-间质细胞,由Chalvardjian及Scully于1973年首次报道并命名[1]。本病具体病因尚不清楚,临床表现无特异性,误诊率较高。近10年来国外内文献仅以散发个例报道为主。笔者收集了30例经手术及病理证实的OSST患者完整病例资料,对照分析其影像学表现和病理特征,旨在进一步提高对本病的认识。
1 资料和方法
1.1 一般资料 回顾性分析2007年1月至2015年6月浙江大学医学院附属妇产科医院(18例)和杭州市第三人民医院(12例)经手术病理证实为OSST且影像学资料符合诊断标准的30例患者,年龄17~62岁,中位年龄24岁。30例患者主要临床表现为:无明显临床症状(8例,其中4例以原发不孕就诊);月经紊乱(14例,其中6例伴有不规则阴道出血);下腹部疼痛(8例)。体格检查:7例未扪及明显肿块,23例可扪及肿块,质硬,活动度可。实验室检查:甲胎蛋白(AFP)、人绒毛膜促性腺激素(HCG)、雌二醇(E2)、黄体生成激素(LH)、促卵泡成熟激素(FSH)和睾酮均在正常范围内,泌乳素(PRL)升高3例,糖类抗原125(CA125)升高4例(39~87U/ ml)。所有患者血液常规检查均无明显异常;常规胸部X线检查阴性;B超检查均显示一侧附件区低回声肿块。
1.2 方法
1.2.1 影像学检查 术前行CT检查22例,行MR检查8例。CT检查均采用GE Light Speed Pro 16层螺旋CT仪,扫描范围自脐平面至盆底会阴部,管电压120 kV,管电流130 mAs。层厚及间距5mm,螺距1.0。CT双期增强采用高压注射器于肘静脉注射非离子型对比剂欧乃派克80~100ml,注射速率2.5~3.0ml/s,延迟时间以30~35s作为动脉期,80~90s作为静脉期。采集原始数据行冠状面及矢状面MPR重建。观察窗宽为250~ 300HU,窗位为40~50HU。MR检查采用GE1.5T Signa Excite和GE 1.5T Signal HDxt超导型MR仪,体部相控阵线圈。扫描序列包括:T2WI抑脂快速恢复快速自旋回波(FSPGR)序列(TR 6 667ms,TE 100ms),T1WI双回波扰相梯度回波序列(同相位:TR 180ms,TE 4.5ms;反相位:TR 180ms,TE 2.2ms)。多时相动态增强扫描采用肝脏容积加速快速成像(LAVA)序列横断面、冠状面及矢状面扫描,矩阵 320×224,TR 4.7ms,TE 2.3ms,反转角12°,屏气时间17~22s,层厚4~5mm。采用高压注射器以2.0~2.5ml/s的速率,按0.1mmol/kg体重的剂量注射钆喷酸葡甲胺(Gd-DTPA),随后注入10~15m 10.9%氯化钠溶液以保证对比剂全部进入体内。注射后30、60、90s及2min行多期多平面扫描。
1.2.2 图像分析 全部病例资料输入Visual FoxPro 6.0软件系统建立数据库,由2位副主任医师共同对肿块的部位、大小、形态、密度及强化方式等进行分析,有不同意见时通过协商达成一致共识。
1.2.3 病理检查 所有标本经10%中性甲醛溶液固定,石蜡包埋,5μm厚度连续切片,HE染色,光镜下按WHO分类中SST诊断标准诊断。免疫组织化学采用SP法标记。检测第一抗体肌酸激酶(CK)、抗波形丝蛋白(Vimentin)、α-抑制素(α-inhibin)、肌动蛋白(SMA)、雌激素受体(ER)、磷酸化酶(PR)、人上皮膜抗原(EMA)、S-100蛋白(S-100)、癌胚抗原(CEA)及SP试剂盒均购自上海拜力生物科技有限公司。
2 结果
2.1 肿瘤部位、形态与大小 30例患者肿瘤均发生于单侧,与同侧卵巢及附件关系密切,其中右侧18例,左侧12例。所有肿瘤显示边缘清楚光滑,与邻近脏器或组织分界清楚。肿瘤长径1.5~12.3cm,平均6.5cm。肿瘤呈卵圆形21例,圆形4例,分叶状3例,不规则形2例。
2.2 CT、MR表现 本组30例OSST患者(CT检查22例,MR检查8例),肿块均质无囊变12例(12/30,40.0%),其中CT发现10例(10/22,45.5%),呈均匀实性密度,其中3例可见明确点状钙化(13.6%,3/22);MR发现2例(25.0%,2/8),T2WI表现为均匀稍高信号。肿块伴有不均质囊变18例(18/30,60.0%),其中CT平扫12例(12/ 22,54.5%)为囊实性混杂密度;MR T2WI表现为高低混杂信号6例(6/8,75.0%),高信号代表囊变坏死区,低信号代表实性区。囊变区与实质区关系可表现为2种类型:(1)肿瘤内部散在斑片状囊变区与肿瘤未囊变实质区交错,呈现“湖岛样”征象,“湖”代表囊变区,“岛”代表未囊变的肿瘤实质(13例),该征象在T2WI表现最具特征;(2)肿瘤内部均一囊状囊变区,或实质部分表现为囊的壁结节(5例),囊壁光滑。8例MR检查T1WI均为低信号。CT与MR强化方式一致,增强后肿瘤实质部分强化方式分3种类型:(1)动脉期病灶边缘呈明显结节样或花边样显著强化,静脉期继续向心性填充,类似“肝脏海绵状血管瘤”样强化(16例)(图1);(2)动脉期实质部分均匀快速强化,静脉期进一步持续强化(10例)(图2);(3)动脉期轻-中度强化,静脉期持续强化,但强化程度不如(1)和(2)类型(4例)(图3)。本组30例患者中有19例伴少许盆腔积液,其余11例无腹盆腔积液。30例患者均未见肿块侵犯周围组织器官及淋巴结肿大、远处转移征象。
2.3 手术及病理结果 30例患者术后病理均诊断为SST。大体标本所见肿瘤为圆形、类圆形或不规则形,均有包膜,表面光整,切面黄白相间,实性或囊实混合,囊性成分内含清液或血液,部分液体浑浊,实性部分质韧,个别患者伴有斑点钙化。镜下瘤细胞呈圆形或梭形,均见假小叶形成。假小叶间为致密胶原纤维和疏松水肿结缔组织。血管丰富、壁薄,广泛分布于瘤细胞间及间质内。间质区可见玻璃变性及疏松水肿改变(图4)。免疫组化表现为Vimentin、SMA及PR均(+)30例,CK、CEA、EMA和S-100均(-)30例,ER(+)6例。

图1 OSST的CT影像学表现(女,31岁,婚后不孕5年。B超发现左侧附近区实质性肿块。术后病理报告为左侧OSST。a:CT平扫,膀胱左侧显示类圆形软组织肿块影,呈稍低密度,边界清晰,盆腔少量积液;b:增强扫描动脉期,病灶边缘呈花环样强化及结节样强化;c:增强扫描静脉期,肿瘤呈向心性渐进性强化)

图2 OSST的CT影像学表现(女,37岁,下腹部疼痛半年余。B超显示盆腔巨大囊实性肿块,临床拟诊卵巢癌。术后病理证实为左侧OSST。a:CT平扫,子宫左侧显示巨大不规则肿块影,偏囊性密度,密度较均匀;b:增强扫描动脉期,病灶内出现中度强化的壁结节,其余囊性成分无明显强化;c:增强扫描静脉期,病灶内壁结节呈延迟显著强化,强化较均匀,病灶内囊性成分始终无强化)
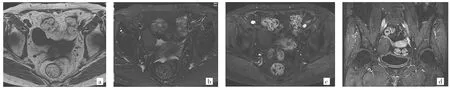
图3 OSST的MR影像学表现(女,43岁,因月经周期紊乱1年。B超提示右侧附件包块。术后病理证实为右侧OSST。a:TIWI水平位,右侧附件区低信号椭圆形肿块,边缘光整,边界清晰;b:T2WI水平位,病灶呈等信号及稍高信号,低信号包膜显示;c:增强扫描动脉期水平位,病灶边缘见轻度点状强化;d:增强扫描延迟期冠状位,病灶呈轻-中度强化,强化范围由周边向中心延伸)
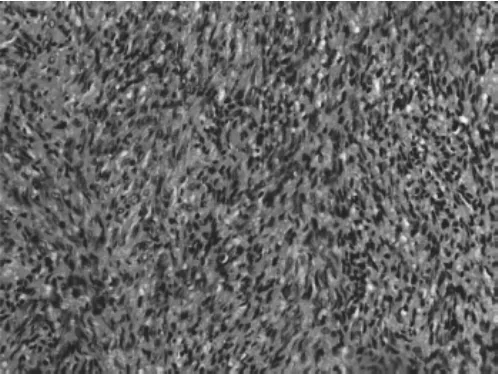
图4 OSST病理切片(镜下肿瘤细胞主要由梭形成纤维细胞及少量大小形态不一的间质细胞构成,编织状或车辐状排列,局部形成假小叶样结构,局灶见硬化区域,间质区可见玻璃变性及疏松水肿改变;HE染色,×100)
3 讨论
3.1 卵巢硬化性间质瘤的临床特征 卵巢性索-间质肿瘤起源于卵巢原始性腺中的性索及间质组织,约占卵巢肿瘤的8%[2],OSST是一种少见的良性卵巢性索-间质肿瘤,其发病率占卵巢性索-间质肿瘤的1.5~7.0%[3],好发于年轻女性,约90%患者年龄<30岁,文献也有婴儿及绝经后妇女OSST的报道[4-5]。通常单侧卵巢发病,双侧发病也有报道[6]。因肿瘤具有内分泌功能,临床上常表现为月经过多,经期延长,多伴有不孕等症状。部分患者可出现如多毛症等男性化表现,幼儿可伴有性早熟[7]。实验室检查可出现雌激素、黄体酮及睾酮水平增高。OSST为良性肿瘤,预后良好,术后无复发或远处转移,术后卵巢功能可恢复正常[8]。OSST临床上较少见,极易误诊为恶性肿瘤而扩大手术范围,给年轻女性造成无法挽救的损伤,因此,提高对OSST的认识和术前诊断水平,意义重大。
3.2 CT及MR表现 OSST的CT和MRI较为特征性的表现为肿瘤的囊变和强化方式。该肿瘤钙化少见,CT检查对钙化的显示较MRI优势,本组3例出现肿瘤内钙化(10%)均由CT检查显示。平扫主要表现为实性或囊实性肿块,呈类圆形或分叶状,边界清晰,密度多不均匀,内部可出现不规则低密度灶或囊变区,少数可伴有斑点状钙化。CT动脉增强多数表现为边缘部分早期明显强化,后期呈向心性延迟强化。Torricelli等[9]认为OSST的这种强化方式与肝脏海绵状血管瘤相似,较有特异性。当病灶较小且呈实质性密度时,增强表现可为动脉期明显均匀强化,后期持续显著强化。少数患者亦可出现轻中度强化或无明显强化。OSST MR平扫T1WI上呈低信号或等信号,信号较均匀,T2WI以高或稍高信号为主,信号混杂不均,可表现为典型的“湖岛征”。多数患者可显示完整的包膜,表现为肿块周围T1WI及T2WI低信号环。MR动态增强扫描表现与CT增强扫描强化方式类似,在此不再赘述。
3.3 影像学表现与病理相关性 OSST为一种少见的卵巢良性肿瘤,有特异性的病理学表现,影像所见与病理紧密相关[10]。OSST大体标本呈实质性或囊实性肿块,镜下肿块实质为多个大小不等的假小叶夹杂疏松水肿结缔组织和致密纤维组织,可伴出血或囊变坏死,因此在CT及MR平扫上病灶呈实性或囊实性肿块。CT平扫可显示实性成分及低密度囊变区,MR可显示病灶包膜,包膜在T1WI及T2WI均呈低信号,提示包膜成份为成熟纤维组织。由于肿块内部纤维组织、水肿成分及囊变区在T1WI呈低信号或等信号,故病灶T1WI图像信号较均匀,而这几种成分在T2WI图像上信号强度相差较大,因而在T2WI图像上信号混杂不均,病灶周缘纤维组织以等信号为主,中心高信号区域并不完全代表囊变区,部分T2WI高信号区域为疏松水肿的结缔组织。CT及MR增强扫描,病变强化方式取决于不同成分所占比例。肿瘤组织假小叶内细胞有丰富的血管,因而在增强动脉期即可出现明显强化;肿块内疏松水肿区域瘤细胞呈散在分布,增强后这部分区域可表现为轻中度强化或延迟不均匀强化[11];肿瘤囊变区或黏液区则始终无强化。肿块所含这几种成分比例不同,则强化方式也不尽相同。由于大多数肿瘤以富有假小叶结构为病变特征,因而增强出现类似“肝脏海绵状血管瘤”样特征性强化。
3.4 鉴别诊断 笔者总结本研究的30例OSST患者的临床资料和影像学表现,归纳其诊断要点为:(1)20岁左右女性,月经紊乱或不孕就诊,B超检查能发现明确盆腔包块。(2)实性或囊实性包块,有完整包膜。(3)增强扫描实性部分呈渐进性和向心性强化,典型者类似肝脏血管瘤样强化。不典型OSST在影像学上有时需与以下几种病变相鉴别[12]:(1)卵巢浆液性囊腺癌:影像学上囊实性的OSST有时表现与卵巢浆液性囊腺癌类似,但浆液性囊腺癌为来源于卵巢上皮的恶性肿瘤,好发于中老年女性,常伴较多的腹盆腔积液,肿块通常边界欠清,易累及盆腔内结构,可以沿腹腔、肠系膜、大网膜种植转移,虽然也表现为囊实性肿块,但动态增强特征为“快进快出”,无延迟强化的特点。(2)卵巢纤维瘤:卵巢纤维瘤同属于性索-间质细胞来源的良性肿瘤,发病高峰年龄为50~60岁,肿块CT平扫密度较均匀,MR上T1WI呈低信号,T2WI呈超低信号,增强扫描强化不明显。纤维瘤伴发大量腹水、同侧胸水时,又称“梅格氏综合征”。(3)卵泡膜细胞瘤:卵泡膜细胞瘤亦为性索间质组织来源的卵巢良性肿瘤,发病年龄多>40岁,肿瘤常分泌雌激素,较大肿瘤易发生坏死、囊变和出血,影像学上肿块密度或信号混杂不均,增强扫描强化不明显[13],无向心性强化及延迟强化的特征。(4)库肯勃(Krukenberg)瘤:为卵巢转移瘤,常伴有胃肠道原发恶性肿瘤或其他原发恶性肿瘤病史,肿瘤多为双侧性,常伴有大量腹水。
综上所述,SST为卵巢性索间质来源的良性肿瘤,大多有较特征性的影像学及病理组织学表现,对术前正确诊断有较高的价值。
[1] Chalvardjian A,Sully R E.Sclerosing stromal tumors of the ovary [J].Cancer,1973,31(3):664-670.
[2] Horta M,Cunha T M.Sex cord-stromal tumors of the ovary:a comprehensive review and update for radiologists[J].Diagn Interv Radiol,2015,21(4):277-286.
[3] Atram M,Anshu,Sharma S,et al.Sclerosing stromal tumor of the ovary[J].Obstet GynecolSci,2014,57(5):405-408.
[4] Lee C M,Lim S,Cho H Y,et al.Sclerosing Sromal Tumor of the Ovary in Postmenopausal Women:A Report of Two Cases[J]. J MenopausalMed,2015,21(2):115-119.
[5] Kim T H,Lee H H,Hong J A,et al.Sclerosing stromal tumor in an elderly postmenopausal woman[J].J Menopausal Med,2014,20 (2):80-83.
[6] Naidu A,Chung B,Simon M,et al.Bilateral Sclerosing Stromal Ovarian Tumorin an Adolescent[J].Case Rep Radiol,2015:271394.
[7] Grechi G,Clemente N,Tozzi A,et al.Laparoscopic Treatment of Sclerosing Stromal Tumor of the Ovary in a Woman With Gorlin-Goltz Syndrome:A Case Report and Review of the Literature [J].J Minim Invasive Gynecol,2015,22(5):892-895.
[8] Yen E,Deen M,Marshall I.Youngest reported patient presenting with an androgen producing sclerosing stromalovarian tumor[J].J Pediatr Adolesc Gynecol,2014,27(5):e121-124.
[9] Torricelli M,Garusolomdardi A,Boselli F,et al.Sclerosing stromal tumors ofthe ovary:US,CTand MRIFindings[J].AbdominalImag-ing,2002,27(5):58-59
[10] Devouassoux-Shisheboran M,Genestie C.Pathobiology of ovarian carcinomas[J].Chin J Cancer,2015,34(1):50-55.
[11] Ray-Coquard I,Brown J,Harter P,et al.Gynecologic Cancer InterGroup(GCIG)consensus review for ovarian sex cord stromal tumors[J].Int J GynecolCancer,2014,24(9 Suppl3):S42-47.
[12] 刘炳光,曹满瑞,朱志军,等.卵巢硬化性间质瘤MRI及病理表现[J].罕少疾病杂志,2013,20(4):40-43.
[13] 孙厚长,郑祥武,李喜梅,等.卵巢卵泡膜细胞瘤的CT诊断与鉴别诊断[J].浙江医学,2011,33(2):269-270.
CT and MR features and histopathological characteristics of ovarian sclerosing stromal tumor
WANG Zhitao,ZOU Yu,LI Kui. Department of Radiology,Hangzhou Third People's Hospital,Hangzhou 310009,China
Objective To investigate CT and MR manifestations and histopathological characteristics of ovarian sclerosing stromal tumor(OSST). Methods CT and MR images and histopathological results of 30 cases of OSST were analyzed retrospectively.Results Unilateralovarian involvement was seen in all30 cases,including 18 cases located in the right ovary and 12 located in the left.The tumors size varied from 1.5~12.3 cm in the longest diameter.Twelve cases presented homogeneous solid masses and 18 cases presented cystic-solid mixed masses,and the latter showed"lake-island sign"on T2WI.Three types of enhancement pattern were presented on contrast-enhanced CT or MR scan:①rapid strong enhancement in the peripheral area in the arterial phase followed by centripetal enhancement in the venous phase,similar to"hepatic cavernous hemangioma"(16 cases).② strong homogeneous enhancement in the whole mass followed by progressive enhancement(10 cases).③ mild enhancement followed by progressive enhancement,which were lower than① and ② (4 cases).Pathologic examination demonstrated pseudolobule patterns,signet-ring cells,collagenous areas,edematous hypocellular areas and prominent vasculatures.Immunohistochemical analysis revealed that all 30 cases presented positive expression of vimentin,SMA and PR, and negative expression of CK,EMA,and s-100. Conclusion Most of CT or MRI manifestations and pathologic findings of OSST are characteristic,indicating that preoperative CT or MRI examination can make appropriate diagnosis when combined with clinicalinformation.
Ovarian neoplasm Sclerosing stromaltumorPathology CT Magnetic resonance imaging
2015-11-13)
(本文编辑:马雯娜)
浙江省教育厅科研基金项目(Y201534762)
310009 杭州市第三人民医院放射科(王志涛);浙江大学医学院附属妇产科医院放射科(邹煜、李奎)
邹煜,E-mail:jerryzou521@126.com

