四川大学华西医院脑卒中伴感染患者临床数据分析
巫丽娟, 赵 丹, 刘敏雪, 陈知行, 肖玉玲, 李冬冬, 康 梅, 谢 轶
四川大学华西医院脑卒中伴感染患者临床数据分析
巫丽娟, 赵 丹, 刘敏雪, 陈知行, 肖玉玲, 李冬冬, 康 梅, 谢 轶
目的 对脑卒中伴感染患者的临床数据进行分析,了解脑卒中发生后感染性疾病的发展规律。方法 收集四川大学华西医院脑卒中伴感染患者临床资料,根据脑卒中临床分类,将患者分为缺血性脑卒中组和出血性脑卒中组,出血性脑卒中组又分为颅内出血组和蛛网膜下腔出血组。统计资料包括人口学信息,感染类型,病原菌特点和耐药特点等。结果 572例脑卒中患者,男性55.94%,女性44.06%。缺血性脑卒中组(288例)发病年龄以61~90岁为主(77.08%);出血性脑卒中组(284例)发病年龄以31~60岁为主(52.11%)。两组患者尿路感染率分别为61%、28.19%,血流感染率分别为18.6%、29.38%。蛛网膜下腔出血组(147例)尿路感染率(33.5%)显著高于颅内出血组(137例,22.6%,P<0.05)。从655份标本中分离到病原菌809株,其中大肠埃希菌20.89%,鲍曼不动杆菌9.27%,肺炎克雷伯菌9.15%。标本分布为尿液44.12%,血液24.12%,分泌物12.52%等。出血性脑卒中组中肠杆菌科细菌对亚胺培南耐药率显著高于缺血性脑卒中组(P<0.05),而缺血性脑卒中组对氨基糖苷类抗生素和喹喏酮类抗生素的耐药率较出血性脑卒中组高(P<0.05)。出血性脑卒中组非发酵菌对头孢菌素类抗生素的耐药率显著高于缺血性脑卒中组(P<0.05),但葡萄球菌属细菌耐药率显著低于缺血性脑卒中组(P<0.05)。结论 缺血性脑卒中患者伴发的感染类型主要以尿路感染和血流感染为主,出血性脑卒中患者血流感染风险显著增加。脑卒中不同临床类型患者病原菌以常见革兰阴性杆菌为主,院内感染发生的风险因素有增加倾向。各组患者病原菌耐药率不同,为合理使用抗生素提供了临床流行病学资料。
脑卒中; 缺血性脑卒中; 出血性脑卒中; 病原菌; 耐药率
脑卒中是全世界导致人类疾病死亡的第2位原因,我国疾病死亡的首位原因[1]。我国每年脑卒中新发病例超过200万例,死亡病例150万例,全国脑卒中存活患者约600~700 万人[2]。研究显示,脑卒中多见于老年患者,起病急,病情严重,一旦得病就很难逆转,其发病率、致残率、病死率和复发率均高[3]。临床脑卒中分为缺血性脑卒中和出血性脑卒中,脑梗死是缺血性脑卒中主要疾病类型,约占全部脑卒中的70%。出血性脑卒中是非外伤性脑实质内的自发性出血,病因多样,主要分为颅内出血和蛛网膜下腔出血。脑卒中患者由于长期服药、免疫力低下、长期卧床等原因,容易引起身体各部位感染,如肺部感染、尿路感染、血流感染等。临床护理的脑卒中患者因抵抗力低,住院时间长,常合并医院感染[4]。然而,目前缺乏脑卒中患者发生感染的临床数据,对缺血性脑卒中和出血性脑卒中患者在伴发感染时临床资料的对比研究更少,本文通过对脑卒中患者的临床感染数据进行调查,纳入患者人口学资料,感染类型,病原菌特点和耐药特点等临床信息,统计分析脑卒中各类型患者在伴发感染时的特点和规律,为临床医生诊断和用药提供参考。
1 材料与方法
1.1 患者资料 收集华西医院脑卒中伴感染患者的临床资料,对脑卒中不同类型进行分组和数据分析。组别包括:缺血性脑卒中组和出血性脑卒中组,其中出血性脑卒中组又分为颅内出血组和蛛网膜下腔出血组。分别分析缺血性脑卒中组和出血性脑卒中组及颅内出血组和蛛网膜下腔出血组患者在发生感染性疾病时,其人口学资料,感染类型,感染细菌特点以及耐药情况。纳入患者资料包括:患者性别、年龄、感染部位、病原菌种类、多重耐药菌分离情况和病原菌药敏。
1.2 菌株鉴定、药敏实验 用常规方法进行细菌接种、培养、分离鉴定和药敏试验,常见多重耐药菌包括MRSA(Methicillin-resistant Staphylococcus aureus)、VRE(vancomycin-resistant enterococci)、ESBL-ECO(extended-spectrum beta-lactamase-Escherichia coli)和ESBL-KPN(extended-spectrum beta-lactamase-Klebsiella pneumoniae),结果解释参照CLSI M100-S23药敏标准[5]。
1.3 统计学方法 分别分析各组临床感染源,感染类型,以及药敏情况,分析方法采用SPSS和WHONET 5.5软件进行。各组差异比较采用卡方检验,P<0.05为具有统计学差异,P<0.001为具有显著统计学差异。
2 结 果
2.1 脑卒中伴感染患者临床特点 纳入华西医院脑卒中伴感染患者572例,其中男性320例(55.94%),女性252例(44.06%)。缺血性脑卒中组288例,平均年龄70.28±15.153岁,>60岁年龄分布占78.5%。出血性脑卒中组284例,平均年龄50.32±17.25岁,>60岁年龄分布占32.74%。两组平均年龄和>60岁年龄分布率比较均有显著统计学差异(P<0.001)(见表1)。缺血性脑卒中组发病年龄以61~90岁为主(77.08%);出血性脑卒中组发病年龄以31~60岁为主(52.11%)(见图1)。
缺血性脑卒中伴感染患者以尿路感染为主(194例,61.00%),出血性脑卒中伴感染患者血流感染占第一位(99例,29.38%),尿路感染占第二位(95例,28.19%)。缺血性脑卒中组和出血性脑卒中组血流感染率比较,具有显著统计学差异(P<0.001)(见表1)。
2.2 脑卒中伴感染患者送检标本及病原菌分布 572例脑卒中伴感染患者共收集655份标本,其中尿液标本44.12%(289份)、血液标本24.12%(158份)、分泌物12.52%(82份)、脑脊液8.85%(58份)、痰液4.58%(30份)、其它标本5.8%(38份)。分离到非重复病原菌809株,其中大肠埃希菌20.89%(169株)、凝固酶阴性葡萄球菌16.56%(134株)、肠球菌属10.26%(83株)、念珠菌8.65%(70株)。缺血性脑卒中患者组共分离出362株病原菌,前3位为:大肠埃希菌29.56%(107株)、凝固酶阴性葡萄球菌13.54%(49株)、肠球菌属12.98%(47株)(见表2);出血性脑卒中患者组共分离出377株病原菌,前3位为:凝固酶阴性葡萄球菌22.55%(85株)、大肠埃希菌16.45%(62株)、肠球菌属9.28%。缺血性脑卒中组中大肠埃希菌分离率显著高于出血性脑卒中组(29.6% vs 17.8%,P<0.001)。金黄色葡萄球菌在出血性脑卒中组中分离率较高,且具有统计学意义(P<0.05)。缺血性脑卒中组念珠菌分离率为10.22%,出血性脑卒中组念珠菌分离率为8.75%,无统计学差异(P>0.05),然而在念珠菌构成上,缺血性脑卒中组的白色念珠菌分离率高于出血性脑卒中组,具有统计学意义(P<0.05)。颅内出血组和蛛网膜下腔出血组病原菌分布无统计学差异(P>0.05)(见表2)。
2.3 脑卒中伴感染患者多重耐药菌分离率 脑卒中伴感染患者中多重耐药菌分离率分别为:耐甲氧西林金黄色葡萄球菌(MRSA):51.28%,耐万古霉素肠球菌(VRE):8.33%,超广谱β-内酰胺酶大肠埃希菌(ESBL-Eco):49.58%,超广谱β-内酰胺酶肺炎克雷伯菌(ESBL-Kpn):40.43%。脑卒中各组间多重耐药菌分离率比较均无统计学意义(P>0.05)(见表3)。

表1 脑卒中伴感染患者临床资料分析
*P缺血性脑卒中组vs出血性脑卒中组,**P颅内出血组vs蛛网膜下腔出血组
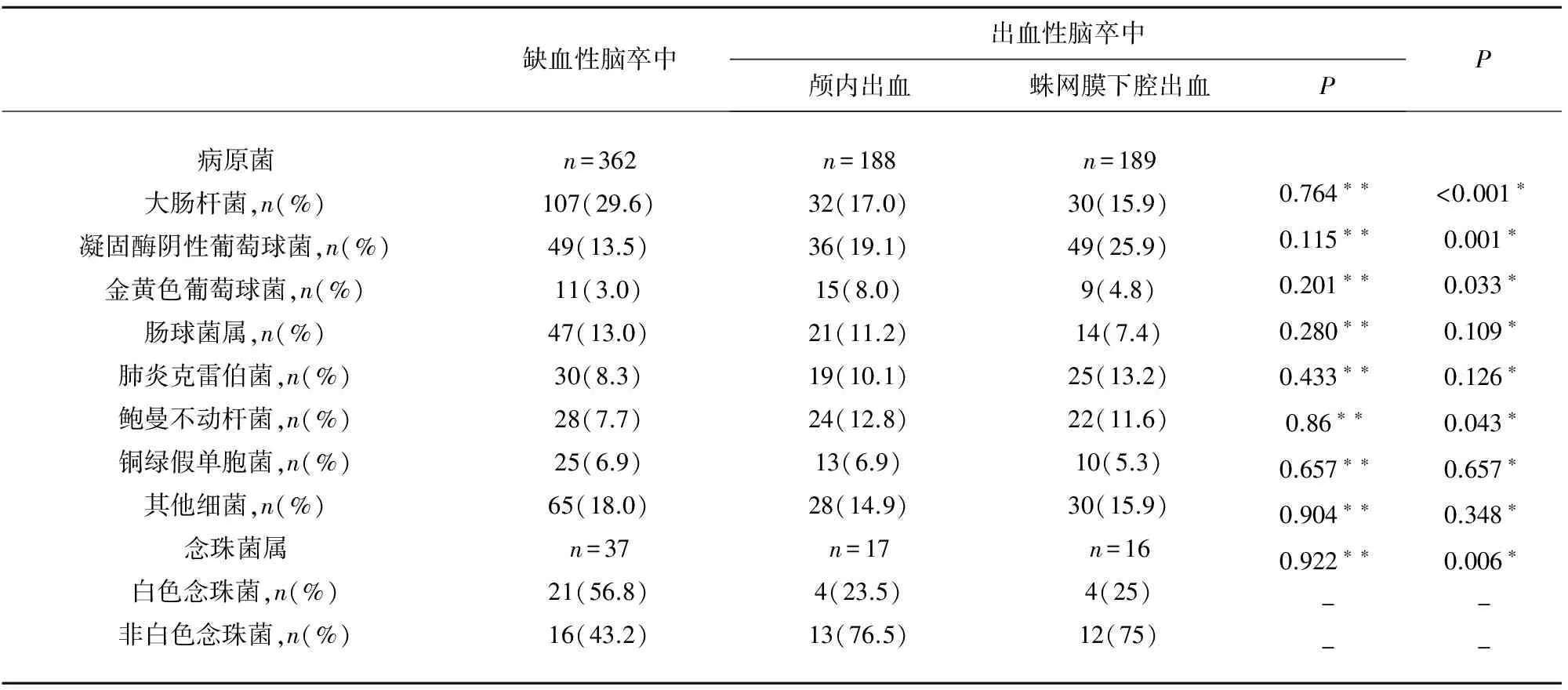
表2 脑卒中伴感染患者病原菌分布
*P缺血性脑卒中组vs出血性脑卒中组,**P颅内出血组vs蛛网膜下腔出血组

表3 脑卒中伴感染患者多重耐药菌分离率比较
*P缺血性脑卒中组vs出血性脑卒中组,**P颅内出血组vs蛛网膜下腔出血组
MRSA:耐甲氧西林金黄色葡萄球菌,VRE:耐万古霉素肠球菌ESBL-Eco:超广谱β-内酰胺酶大肠埃希菌,ESBL-Kpn:超广谱β-内酰胺酶肺炎克雷伯菌

图1 缺血性脑卒中组和出血性脑卒中组患者年龄分布

缺血性脑卒中组vs出血性脑卒中组*P<0.05;颅内出血组vs蛛网膜下腔出血组**P<0.05
图2 缺血性脑卒中和出血性脑卒中组分离的肠杆菌科细菌耐药情况

缺血性脑卒中组vs出血性脑卒中组*P<0.05;颅内出血组vs蛛网膜下腔出血组**P<0.05
图3 缺血性脑卒中和出血性脑卒中组分离的非发酵菌耐药情况

缺血性脑卒中组vs出血性脑卒中组*P<0.05;颅内出血组vs蛛网膜下腔出血组**P<0.05
图4 缺血性脑卒中和出血性脑卒中组分离的葡萄球菌属耐药情况
2.4 脑卒中伴感染患者分离菌株药敏数据 除亚胺培南外,缺血性脑卒中与出血性脑卒中组肠杆菌科细菌对β-内酰胺类抗生素耐药率无统计学差异(P>0.05)。出血性脑卒中组中肠杆菌科细菌对亚胺培南耐药率显著高于缺血性脑卒中组(P<0.05),而缺血性脑卒中组对氨基糖苷类抗生素和喹喏酮类抗生素的耐药率较出血性脑卒中组高(P<0.05),见图2。出血性脑卒中组中,蛛网膜下腔出血组分离的肠杆菌对头孢吡肟和呋喃妥因的耐药率显著高于颅内出血组(P<0.05)(见图2)。出血性脑卒中组中分离的非发酵菌对头孢菌素类抗生素的耐药率显著高于缺血性脑卒中组(P<0.05)(见图3)。出血性脑卒中组中,蛛网膜下腔出血组和颅内出血组分离的非发酵菌对常用抗生素的耐药率无统计学差异(P>0.05)(见图3)。出血性脑卒中组分离的葡萄球菌属细菌对氨基糖苷类抗生素、喹诺酮类抗生素和利福平的耐药率显著低于缺血性脑卒中组(P<0.05),见图4。蛛网膜下腔出血组和颅内出血组分离的葡萄球菌对常用抗生素耐药率统计结果显示,仅利福平耐药率具有统计学意义(P<0.05),蛛网膜下腔出血组高于颅内出血组,见图4。
3 讨 论
脑卒中是严重危害人类健康和生命安全的常见的难治性疾病,存在着明显的发病率高、致残率高和死亡率高的现象,且随年龄而增长[6]。充分认识脑卒中的严重性,提高脑卒中的治疗与预防水平、降低脑卒中的发病率,致残率和死亡率是临床医疗工作的重点。脑卒中患者由于长期服药、免疫力低下、长期卧床等原因,常伴发感染,诊断和控制伴发感染是提高脑卒中患者救治质量的重要手段。本文对脑卒中伴感染患者的基本临床资料进行分析,了解脑卒中伴感染患者感染类型、病原菌的分布以及主要致病菌的耐药性,为临床诊断脑卒中伴感染和合理使用抗生素提供参考。
本文纳入脑卒中患者共572例,男性高于女性,但无统计学意义。有报道显示,脑卒中发病年龄以60~80岁最高[7]。本研究中,缺血性脑卒中发病年龄阶段主要是61~90岁,与报道相似,出血性脑卒中发病年龄阶段主要是31~60岁,与报道不同。毛金兰等人报道,脑卒中感染类型以呼吸道感染为最高,其次是口腔真菌感染、胃肠道和泌尿道感染[8]。本研究各组脑卒中感染类型为:缺血性脑卒中伴感染患者以尿路感染为主(194例,61.00%),其次为血流感染(59例,18.6%)和肺部感染(22例,6.9%)。出血性脑卒中伴感染患者血流感染占第一位(99例,29.38%),尿路感染占第二位(95例,28.19%),软组织感染占第三位(66例,23.24%),本研究与报道不同。有报道显示[9]脑卒中病原菌分布以肺炎克雷伯菌为主,其次是白色念珠菌和大肠埃希,本研究显示,病原菌分布前几位为大肠埃希菌20.89%(169株),凝固酶阴性葡萄球菌16.56%(134株),肠球菌属10.26%(83株),念珠菌属8.65%(70株),且念珠菌构成上,缺血性脑卒中组的白色念珠菌分离率高于出血性脑卒中组,具有统计学意义(P<0.05),与报道不同。
缺血性脑卒中以尿路感染为主,出血性脑卒中血流感染为主,提示,缺血性脑卒中患者由于长期卧床憋尿多伴发尿路感染,出血性脑卒中患者由于血脑屏障被打破,发生血流感染的风险显著增加。感染标本以尿液和血液为主,其中尿液标本44.12%(289份),血液标本24.12%(158份),有研究表明尿路感染是脑卒中患者的主要感染部位[10]。脑卒中伴感染患者主要病原菌感染以大肠埃希菌、鲍曼不动杆菌、肺炎克雷伯菌为主,大肠埃希菌为主要优势菌,占20.89%。鲍曼不动杆菌更易在出血性脑卒中患者标本中检出,可能与出血性脑卒中患者长期卧床有关。缺血性脑卒中患者真菌感染主要以白色念珠菌为主,出血性脑卒中患者真菌感染主要以非白色念珠菌为主。缺血性脑卒中患者感染主要以尿路感染及血流感染为主,出血性脑卒中患者血流感染风险显著增加。多重耐药菌在脑卒中患者中分离率较高,缺血性脑卒中与出血性脑卒中组总体上耐药有统计学差异的药物较多,颅内出血与蛛网膜下腔出血组耐药情况大致相似,具有统计学差异的药物较少,说明脑卒中是院内感染发生的风险因素。
脑卒中已被公认是可以预防的疾病[11],降低其风险因素,加强临床护理是重要的手段,康复治疗在减少脑卒中的致残方面也效果好[12],已有研究[13]证实,康复治疗在脑卒中偏瘫患者后遗症期对肢体运动功能恢复仍有一定作用。关注及关爱脑卒中患者不仅仅是医务工作者应该注意的,还需要社会的支持,自身的重视,降低脑卒中事件的发生率。
[1]陈 竺. 全国第三次死因回顾抽样调查报告[M]. 北京:中国协和医科大学出版社,2008.
[2]饶明俐,林世和. 脑血管疾病[M]. 北京:人民卫生出版社,2002.
[3]赵春燕,岳秀红. 脑卒中患者及高危人群的健康教育[J]. 现代医药卫生,2011,27( 19):2995-2997.
[4]岳 伟,张雅静,李效兰. 脑卒中患者医院感染的病原学分析[J]. 中华医院感染学杂志,2011,21(14):3059-3060.
[5] Wikler MA. Performance standards for antimicrobial susceptibility testing:eighteenth informational supplement[M]. Clinical and Laboratory Standards Institute,2008.
[6]葛红岩. 压疮的防治及护理体会[J]. 医学理论与实践,2007,20(4):472.
[7]周家仪. 脑卒中初发年龄的威布尔分布[J]. 南京医学院学报,1988,8(2):134-136.
[8]毛金兰,黄龙珠,曹秋红. 脑卒中患者医院感染的临床分析及预防对策[J]. 实用临床医药杂志,2008,4(1):58-60.
[9]章泽豹. 脑卒中住院患者医院感染部位分布与病原菌监测[J]. 中华医院感染学杂志,2010,20(7):945.
[10]曹锡标. 脑卒中患者尿路感染病原菌的分布及主要致病菌的耐药性分析[J]. 中国自然医学杂志,2004,6(3):149-151.
[11]张世洪,刘 鸣. 缺血性中二级预防的研究进展[J]. 国外医学脑血管病册,2000,8(4):23.
[12]黄如训. 脑卒中康复治疗的基本观点和实施[J]. 中国康复医学杂志,2007,22(6):543-544.
[13]白国芳,刘 婷,何凤英. 石家庄市纳入社区慢性病管理的脑卒中患者康复需求调查[J]. 中国康复医学杂志,2010,25(7):836-837.
The clinical data analysis of stroke patients with infection in the West China Hospital of Sichuan University
WU Lijuan,ZHAO Dan,LIU Minxue,et al.
(Department of Laboratory Medicine,West China Hospital,Sichuan University,Chengdu 610041,China)
Objective To assess clinical data of stroke patients accompanied with infection and to understand the development regulation of infectious complications following cerebral apoplexy. Methods The clinical data of stroke patients accompanied with infection from West China Hospital of Sichuan University were collected. Based on the clinical classification of cerebral apoplexy,patients were divided into the ischemic cerebral apoplexy and the hemorrhagic cerebral apoplexy group,and the latter were also divided into intracranial hemorrhage and subarachnoid hemorrhage group. Statistical data included demographic information,infection types,pathogen and drug-resistance characteristics. Results There were572 cases of cerebral apoplexy patients were in the present study,male accounting for 55.94% and female occupying 44.06%. The onset of ischemic cerebral apoplexy group (288 cases) was primarily from 61to 90 years old (77.08%);Hemorrhagic cerebral apoplexy group (284 cases) age was mainly from 31~60 years old (52.11%). Two groups of patients with urinary tract infection rates were 61%,28.19%,bloodstream infection rates were 18.6%,29.38%. Urinary tract infection in subarachnoid hemorrhage group (147 cases,33.5%)) was significantly higher than that in intracranial hemorrhage group (137 cases,22.6%)(P<0.05). The pathogenic bacteria isolated from 655 specimens of 809 strains,eE. coli 20.89%,9.27% acinetobacter baumannii,klebsiellapneumoniae was 9.15%. The specimen were urine (44.12%),blood (24.12%),secretions (12.52%). Imipenem-resistance of Enterobacteriaceae bacteria and Cephalosporin-resistance of the fermentation bacteria in hemorrhagic stroke group had a significantly higher percentages than those in ischemic cerebral apoplexy group (Pboth<0.05),however,drug-resistant rates of the Aminoglycoside antibiotics and quinolones were relatively higher in ischemic stroke group (P<0.05),and the staphylococcus bacteria resistant rate was also significantly lower than that of ischemic cerebral apoplexy group (P<0.05). Conclusion The infection types of ischemic stroke patients were mainly composed of urinary tract infection and blood infection,and the risk of bloodstream infection dramatically increased in hemorrhagic stroke patients. The pathogens of stroke patients with different clinical status commonly were gram-negative bacilli. The patients had an increased tendency to the nosocomial infection. Pathogen resistant rates in each group were different,providing the clinical epidemiological data for the reasonable use of antibiotics.
Stroke; Ischemic stroke; Hemorrhagic stroke; Pathogen; Resistance
1003-2754(2016)03-0262-05
2015-11-11;
2015-12-13
国家自然科学基金资助项目(No. 81000712)
(四川大学华西医院实验医学科,四川 成都 610041)
谢 轶,E-mail:xie_yi_77@163.com
R743.3
A

