左侧斜卧位剖宫产妇应用腰硬联合麻醉对产妇血液动力学的影响
河南省南阳市第二人民医院麻醉科(南阳 473000) 何志刚 姜 娟
左侧斜卧位剖宫产妇应用腰硬联合麻醉对产妇血液动力学的影响
河南省南阳市第二人民医院麻醉科(南阳 473000) 何志刚 姜 娟△
目的:探讨腰硬联合麻醉对左侧斜卧位剖宫产妇血液动力学的影响。方法:选取ASA麻醉评分Ⅰ~Ⅱ级的拟剖宫产妇160例,随机分成观察组和对照组各80例,观察组剖宫产时行左侧斜卧15o位,对照组行平卧位,观察比较两组产妇入手术室后5min(T1)、行侧卧位后3min(T2)、麻醉后3min(T3)、切皮即刻(T4)、婴儿娩出后3min(T5)、手术结束时(T6)各时间点的心输出量(CO)、每搏量(SV)、心率(HR)、平均动脉压(MAP)、总外周阻力(TPR)、胸腔体液含量(TFC)等血液动力学指标变化。结果:两组CO、SV、HR、TFC比较,差异无统计学意义(P>0.05);组内不同时间点比较,CO、SV差异有统计学意义(P<0.05);麻醉后对照组MAP、TRB下降较观察组明显,比较差异有统计学意义(P<0.05)。结论:剖宫产手术腰硬联合麻醉后,产妇围手术期血流动力学波动较大,发生时点主要是麻醉后和胎儿娩出前后,采用左侧斜卧位,可减少发生术中低血压。
腰硬联合麻醉具有实施方便、起效迅速、术后镇痛效果好等优点,在剖宫产手术中广泛使用[1],但麻醉后血管扩张和产妇妊娠期生理变化,有产生胎盘血供减少,导致婴儿窘迫的可能,严重影响产妇和婴儿的健康安全[2]。医学研究表明,产妇心输出量(CO)与胎盘血流具有相关性,在剖宫产围手术期,监测CO变化能够准确评估产妇的胎盘血流量,判断是否发生低血压等严重并发症[3-4]。目前,关于剖宫产手术时,麻醉后采取什么样的体位更有利于保证母婴安全,有学者认为,仰卧会使子宫压迫下腔静脉,导致回心血量减少,手术时将产妇行左侧斜卧15o位,使子宫左倾,有助于减轻对下腔静脉压迫,增加心输出量,减少低血压发生率[5]。本研究对剖宫产手术麻醉后行平卧位和左侧斜卧位的产妇血流动力学指标进行实时监测,观察腰硬联合麻醉下剖宫产时两种体位对血液动力学的影响,现报道如下。
资料与方法
1 一般资料 选取2015年1~6月在我院拟行剖宫产手术的足月单胎产妇160例,按照随机数字表法分成两个组,其中,观察组80例,年龄21~35岁,平均29.13±4.75岁,身高153~174cm,平均159.04±6.58cm,体重49~97kg,平均67.06±8.94kg,体表面积平均1.70±0.13m2;对照组80例,年龄20~36岁,平均28.69±5.24岁,身高155~172cm,平均158.57±6.18cm,体重51~95kg,平均66.82±9.17kg,体表面积平均1.69±0.13m2。两组产妇在年龄、胎次、身高、体重等一般资料上比较,差异无统计学意义(P<0.05),具有可比性。
2 麻醉方法 产妇入手术室后建立静脉通路,面罩吸氧,快速输注60%羟乙期淀粉(国药准字:J20090065)5~8ml/kg,术中根据出血量调整输注速度。行常规心电图、血氧饱和度监测,连接无创心输出量监测仪(NICOM),输入产妇一般资料,实时监测产妇心输出量(CO)、每搏量(SV)、心率(HR)、平均动脉压(MAP)、总外周阻力(TPR)、胸腔体液含量(TFC)等血液动力学指标变化。观察组产妇行左侧斜卧15o位,用25/16G腰硬联合穿刺针于L3-4椎间隙行硬膜外穿刺,成功后置入腰穿针,以10~15s/ml注入速度,注入0.5%盐酸罗哌卡因3ml,置入硬膜外导管,并控制麻醉表面于手术结束。手术时如产妇收缩压下降至基础值20%,则给予去肾上素1~2μg/kg静脉滴注。胎儿娩出后,给予缩宫素20U静脉滴注。对照组产妇行平卧位,麻醉方法同上。
3 观察指标 于入手术室后5min(T1)、行侧卧位后3mi(T2)、麻醉后3min(T3)、切皮即刻(T4)、婴儿娩出后3min(T5)、手术结束时(T6)各时间点的心输出量(CO)、每搏量(SV)、心率(HR)、平均动脉压(MAP)、总外周阻力(TPR)、胸腔体液含量(TFC)等血液动力学指标变化和两组产妇术中输液量、去氧肾上腺素用量以及其他不良反应。

结 果
1 两组手术期间用药量和不良情况比较 观察组去肾上腺用量明显低于对照组,差异有统计学意义(P<0.05);两组术中输液量和不良反应比较,差异无统计学意义(P>0.05),见表1。
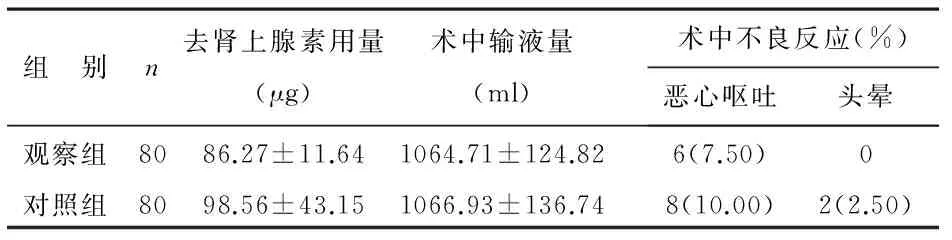
表1 两组产妇手术期间用药量和不良反应比较
2 两组产妇各时间点血流动力学比较 两组心输出量(CO)和每搏量(SV)在T2点时均有所升高,但与T1时比较,差异无统计学意义(P>0.05);T5点时再次升高,与T1时比较,差异有统计学意义(P<0.05)。对照组平均动脉压(MAP)在麻醉后明显下降,各时间点与T1时比较,差异均有统计学意义(P<0.05);观察组MAP麻醉后也呈下降趋势,但与T1时比较,仅T5时比较有统计学意义(P<0.05),其他各时点比较均无统计学意义(P>0.05)。两组CO、SV、HR(心率)、TFC(胸腔体液含量)比较,差异无统计学意义(P>0.05)。两组产妇麻醉后MAP、TPR(总外周阻力)均有所下降,观察组下降幅度远低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组产妇血流动力学比较
注:组内与T1比较,*P<0.05;组间比较,#P<0.05
讨 论
剖宫产手术中,产妇低血压是导致胎盘血供减少和胎儿窘迫等严重并发症的主要原因,所以血流动力学变化是麻醉医师在剖宫产手术中的关注重点[6]。随着医疗水平的发展,无创心输出量监测仪(NICOM)通过生物电阻抗技术,填补了以往靠血压、心率(HR)评估血流动力学的不足,为临床诊断和治疗提供准确的信息支持。医学研究表明,手术操作中心输出量(CO)和血压的变化并不一致,产妇CO与胎盘血流更具有相关性[7-8]。手术中产妇体位变化和麻醉后交感神经阻滞、禁食等因素均是引起低血压的原因。产妇妊娠后期,在平卧时,下腔静脉和腹主动脉由于受到巨大的子宫压迫,回心血量相对减少,特别是在腰硬外膜麻醉后,交感神经阻滞,外周血管阻力下降,腹肌松弛使这一现象进一步加重,导致血压下降,心输出量(CO)降低。鉴于这个原因,有学者认为,改变剖宫产中产妇的体位变化,由平卧变为侧卧,减少子宫对下腔静脉的压迫,可降低手术中低血压的发生率。结合本研究,血压作为手术中重要的监测指标,在其下降至基础值的20%时,就要应用去肾上腺素进行药物支持,本研究腰硬联合麻醉后,两组产妇血压均有所下降,下降幅度在产妇平卧的对照组中更为明显,研究结果中对照组去肾上腺素的用量明显高出观察组,比较差异有统计学意义也充分说明了这一点,提示左侧斜卧位可有效减少低血压的发生。但也有学者认为,产妇侧卧较小的角度并不能够对CO和SV产生足够的差异,本研究结果显示,左侧斜卧15o位和平卧位产妇比较,CO和SV增加量并十分明显,差异无统计学意义,说明左侧卧位虽然产生了增加CO的作用,但效果并不显著。另外,胎儿娩出后,两组产妇均出现了CO增加,总外周阻力(TPR)下降,可能与胎儿娩出后,子宫对下腔静脉和腹主动脉的压迫解除,缩宫素致使潴留在子宫内的血液回流,参与血液循环有关。
综上所述,腰硬联合麻醉对左侧斜卧位剖宫产妇围手术期血流动力学影响很大,主要发生在麻醉至胎儿娩出前后,通过准确的监测和及时指导治疗,腰硬联合麻醉下产妇行左侧斜卧位,可降低手术期间的低血压发生率。
[1] 谭选军,申黎光,张 川,等.腰硬联合麻醉与持续硬膜外麻醉用于剖宫产术的效果对比分析[J].陕西医学杂志,2015,44(2):180-182.
[2] 夏书江,郭春年,夏晓琼.不同体位腰硬联合麻醉对剖宫产产妇麻醉平面及血流动力学的影响[J].安徽医学,2014,18 (10):1974-1976.
[3] 刘亚南.坐位腰硬联合麻醉对剖宫产产妇血流动力学的影响观察[J].中国当代医药,2012,19(36):77-78.
[4] 张玉荣,赵二林,赵艳荣,等.不同比重罗哌卡因在剖宫产术腰麻中对产妇血流动力学的影响[J].贵州医药,2015,39(2):128-130.
[5] 陈志强,雷洪伊,叶小平,等.腰硬联合麻醉下剖宫产术中左侧斜卧位对产妇血流动力学的影响[J].广东医学,2016,37(1):34-36.
[6] 李铁军,蔡淑女,印春铭,等.不同麻醉和镇痛方法对开胸手术患者外周血免疫细胞表面抗原及受体表达的影响[J].陕西医学杂志,2015,44(4):394-396.
[7] 罗建伟.硬-腰联合麻醉在剖宫产中的应用效果分析[J].四川医学,2014,35(2):242-244
[8] 张宁平,潘志强.腰硬联合麻醉在剖宫产中的应用[J].临床合理用药杂志,2011,4(13):37-38.
(收稿:2016-04-08)
剖宫产术 血流动力学 镇痛,硬膜外 麻醉药,联用 体位
R
Adoi:10.3969/j.issn.1000-7377.2016.12.037
△河南省南阳市第二人民医院产科

