高血压性脑出血合并慢性活动性肝炎患者的临床特征和预后
杨晓丽 秦延昆
·经验交流·
高血压性脑出血合并慢性活动性肝炎患者的临床特征和预后
杨晓丽 秦延昆
高血压性脑出血是长期高血压状态导致脑底的小动脉发生病理性改变,外在因素引起血压剧烈上升导致已发生病变的脑血管破裂出血而表现出的一种临床综合征,是高血压病最严重的并发症,也是神经内科的急危重症之一。慢性病毒性乙型肝炎(CHB)是临床常见的一种常见病和多发病,在我国广泛流行,近10年来一直位居各种肝病住院患者的首位,已经成为我国突出的社会公共卫生问题[1]。大多CHB患者出现程度不同的肝功能损害,机体凝血功能障碍,对脑出血的病变程度、范围、神经功能缺损和预后等带来相应的负面影响。临床上合并慢性活动性肝炎失代偿期的脑出血患者并不少见,脑出血是重型肝炎严重并发症之一,也是导致重型肝炎死亡的主要病因之一[2]。近年来我们对高血压性脑出血合并慢性活动性乙型肝炎患者的疾病特征和预后情况进行探讨,报道如下。
资料和方法
一、一般资料
选择海安县人民医院神经内科2013年1月—2015年6月共收治的高血压性脑出血合并慢性活动性乙型肝炎患者78例。经医院伦理委员会批准,分为代偿期组和失代偿期组,每组分别42例和36例。代偿期组患者男性26例,女性16例;年龄46~75岁,平均(67.2±6.4)岁;高血压病史5~13年,平均(7.8±2.4)年;乙型肝炎病史7~28年,平均(12.6±3.7)年。代偿期组患者男性22例,女性14例;年龄45~76岁,平均(66.5±6.2)岁;高血压病史6~12年,平均7.4±2.6年;乙型肝炎病史8~31年,平均13.4±3.9年。
二、病例选择
纳入标准:所有病例均经头颅CT或MRI证实,符合高血压性脑出血的诊断标准,首次发病就诊时间<12 h;慢性乙型肝炎均经临床和实验室诊断,均符合中华医学会肝病学分会颁布的2010年版《慢性乙型肝炎防治指南》中的诊断标准[3]。排除标准:非首次脑出血发病,发病时间>12 h,脑肿瘤、蛛网膜下腔出血,道格拉斯昏迷评分(GCS)<5.0分;原发性或继发性肝脏良恶性肿瘤,终末期肝病,严重心肺肾等重要脏器功能衰竭等。
三、研究方法
患者入院后,尽快行头颅CT或MIR检查,明确脑出血的部位、血肿体积、周围脑组织受压程度和范围、脑室出血、是否存在脑疝等情况;行GCS评分、神经功能缺损评分表(MIHSS)和日常生活能力评定指数(Barthel)等测评;合并其他疾病的数值。所有患者均予保持呼吸道通畅、吸氧、控制血压、降低颅内压、改善脑神经组织微循环、营养脑神经组织、保肝药、防治感染、高压氧、对症和治疗治疗。急性期治疗结束后,统计患者并发症比率、住院时间,治疗总有效率和近期死亡率等数据。随访6个月,对患者进行格拉斯哥预后评分表(GOS)、MIHSS和Barthel等指标的测评,观察患者肝功能恶化率、再入院率和死亡率。
四、观察指标
①GCS:主要包括最佳运动反应、发声反应和睁眼反应三个方面,检查患者的昏迷程度;得分值越高,提示意识状态越好。②GOS:从恢复正常生活、轻度残疾、重度残疾、植物存在最小反应、死亡等内容进行测评,分值依次为5~1分。③神经功能缺损评分表(MIHSS):主要内容有意识水平、凝视、视野、面瘫、四肢运动、共济失调、躯体感觉、语言等。④日常生活能力评定指数(barthel指数)主要内容为进食、洗澡、穿衣、修饰、大小便控制、入厕、床椅转移、平地行走、上下楼梯等,分值越高表示生活自理能力越强。⑤按照脑血管病评分标准进行疗效判定[4]:神经功能缺损程度评分减少≥90%为基本治愈,减少46%~90%为显效,减少18%~45%为有效,减少<17%为无效。
五、统计学方法
计量资料以均数±标准差表示,组间用t检验比较;计数资料以(n,%)表示,组间用χ2检验比较。代入SPSS 20.0软件统计中处理。P<0.05为差异具有统计学意义。
结 果
一、两组患者治疗前的比较
失代偿期组治疗前的颅内血肿体积和合并症明显高于代偿期组,而GCS、MIHSS和Barthel等神经功能评分均明显差于代偿期组,两组指标相比较差异有统计学意义(P<0.05)。见表1。
二、两组患者治疗情况的比较
失代偿期组住院时间、并发症率和近期死亡率等数据明显高于代偿期组,而治疗总有效率明显降低,两组指标相比较,差异有统计学意义(P<0.05)。见表2。
三、两组患者远期预后的比较
6个月随访时,失代偿期组的GOS、MIHSS和Barthel评分等指标明显低于代偿组,而肝功能恶化率、再入院率和死亡率明显高于代偿组,差异有显著统计学意义(P<0.05),见表3。
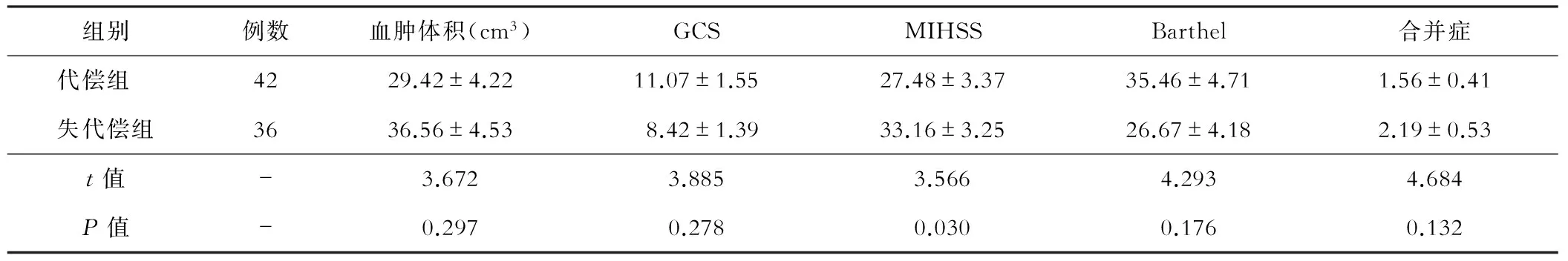
表1 两组患者治疗前的比较
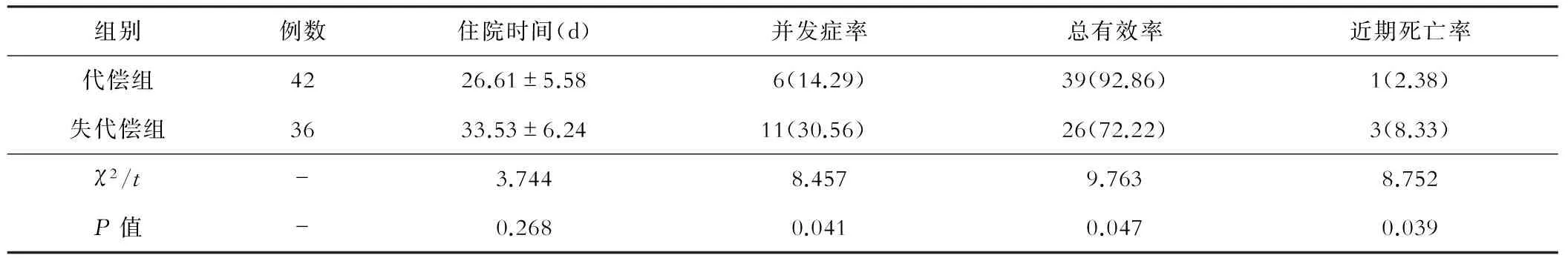
表2 两组患者治疗情况的比较
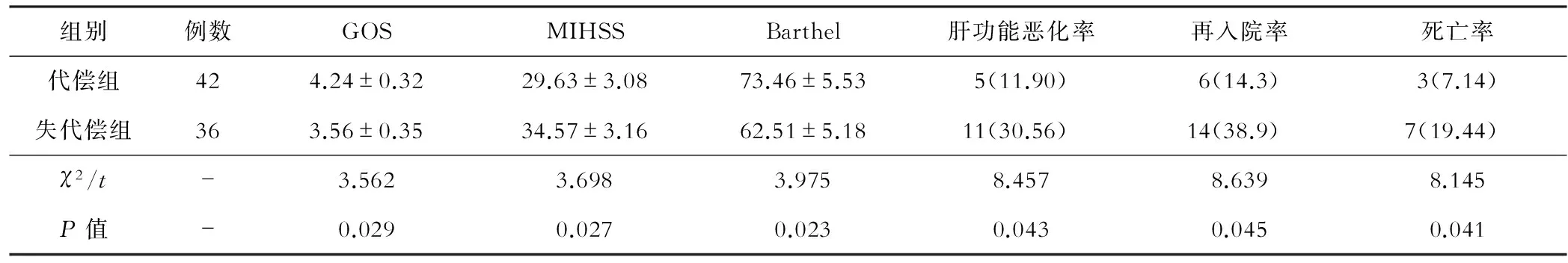
表3 两组患者远期预后的比较
讨 论
高血压性脑出血是神经内科常见病和多发病之一,因长期高血压导致脑动脉特别是大脑中动脉的豆纹动脉,易发生玻璃样或纤维样变性和局灶性出血、缺血和坏死,动脉内壁发生粥样硬化,血管壁弹性减弱,形成微小动脉瘤[5]。当患者体力或脑力过度劳动和情绪激动等因素时,引起血压骤然剧升,使已病变的脑血管破裂出血,引起急性脑组织损伤的一组疾病。随着我国人口的老龄化发展、人们生活饮食习惯的改变、工作生活压力的加大等因素,高血压病的患病率逐年上升,且有年轻化发展趋势。高血压性脑出血是高血压病最严重的并发症之一,患病年龄多在50岁以上,起病急骤,进展迅速,病情严重,死亡率和致残率很高,大多幸存者遗留有不同程度的运动、语言、吞咽和认知障碍等后遗症,严重威胁着人们的生命和健康。
慢性乙型肝炎(CHB)是一种由乙型肝炎病毒引起,以肝脏炎症和坏死性病变为主的一种的全身性传染病,是最常见的传染性疾病之一,传染性强,传播途径也很复杂,在我国流行广泛,发病率高[6]。CHB患者的病程较长,肝功能持续异常,病情反复发作,且渐进性加重,劳动力和生活能力进行性下降,肝功能逐渐衰竭,甚至恶变。患者常出现食管胃底静脉曲张破裂出血,合并感染、腹水、电解质酸碱平衡紊乱、肝肾综合征等并发症,较多患者兼有肾炎、糖尿病、干燥综合征等肝外损害的表现,严重影响患者的生活质量和生存时间。
当CHB患者肝功能处于失代偿期后,肝细胞广泛碎屑状变性坏死,肝小叶及汇管区胶原及纤维组织增生,肝脏逐渐纤维化,最终演变成肝硬化。患者血清转氨酶持续反复升高,血清白蛋白降低,球蛋白升高,白球比例倒置;血清ALP和γ-GT也有不同程度的升高,肝内胆汁瘀积导致胆红素明显升高,患者的红细胞和血小板相应减少。CHB患者肝脏储备能量较差,易致凝血因子和凝血酶原合成障碍,Ⅱ、Ⅴ、Ⅶ、Ⅸ、Ⅹ等凝血因子生成减少和消耗过多,凝血功能障碍,且与肝功能损害程度呈正比[7]。患者出现出血倾向,表现出齿龈、鼻腔出血和皮肤黏膜紫癜等。肝功能失代偿期时,肝脏对胰岛素灭活减少易致血糖升高,长期存在的高血糖状态导致机体代谢紊乱,使中小动脉粥样硬化和微血管病变,微小动脉微循环障碍和微血管基底膜增厚,弹性减弱、脆性增加,易发生血栓形成和破裂出血。
本研究中,肝功能失代偿组患者发生高血压性脑出血后,血肿体积显著较肝功能代偿组患者大。主要原因是肝功能显著下降时,各种凝血因子数量显著减少、活性下降,凝血酶原时间延长,凝血酶原活动力降低,血小板数量显著减少、功能显著下降,抗凝系统功能异常,患者的凝血功能发生障碍[8]。加上长期高血压和高血糖状态导致中小动脉粥样硬化和微血管病变,血管弹性降低,血管破裂出血后不易自凝,病灶的出血量相对增加。大多患者出血部位位于壳核、丘脑、小脑和脑干等处,压迫具有重要生命功能区的脑神经组织,患者的脑神经功能缺损显著增加,临床上出现明显的临床症状和合并症。因患者的凝血功能较差,发生脑出血后血肿继发性扩大,易形成脑水肿、脑疝等情况,严重影响预后[9]。临床治疗效果较差,神经功能缺损症状恢复较慢,近期和远期死亡率较高,预后不佳。发生脑出血后,因为用药和病情恶化等原因,会加快患者的肝功能的恶化,较多患者常需要多次入院治疗。
综上所述,高血压性脑出血合并肝功能障碍患者的脑出血量因为肝功能障碍程度而不同,神经病学症状也相应加重,治疗后功能恢复较差,病死率较肝功能正常的患者显著升高,这与柳宪华等[10]研究的结果基本一致。对于高血压病合并慢性活动性肝炎,特别是肝功能失代偿期的患者,应合理使用降压药控制好血压,延缓中小动脉的粥样硬化进程,同时使用抗病毒药物和保肝药,努力改善肝功能和减轻凝血功能障碍,降低发生脑出血的风险和脑神经功能缺损程度,最大限度地改善疾病预后,延长患者生命,提高生活质量。
[ 1 ] 俞海英,郭银燕,潘剑,等.10年肝病住院患者疾病变化趋势分析.肝脏,2014,19:200-203.
[ 2 ] 吕日英,吴继周,李仕雄,等.重型肝炎并发症与预后关系的分析.广西医学,2012,34:1196-1197.
[ 3 ] 中华医学会肝病学分会,感染病学分会.慢性乙型肝炎防治指南(2010年版).肝脏,2011,16:2-16.
[ 4 ] 中华医学会神经科学会.脑血管基本分类及脑卒中患者临床神经功能缺损程度评分标准(1995). 中华神经科杂志,1996,29:381-383.
[ 5 ] 陈再英,钟南山.内科学(第7版).北京;人民卫生出版社,2011:251-266.
[ 6 ] 朱洪怡,楚毅,霍继荣.46例急性病毒性肝炎患者病因学及其临床特点分析.中国医药导报, 2011,8:130-131.
[ 7 ] 解林花.人工肝支持系统治疗重型肝炎并发肝性脑病11例护理.现代医药卫生,2013,29:429-430.
[ 8 ] 唐莉,杨新文,张跃新,等.重型肝炎预后影响因素分析.新疆医学,2011,41:5- 7.
[ 9 ] 张津华,付志新,靳宏建,等.肝硬化合并脑出血的临床研究.中国实用神经疾病杂志,2009,12:61-62.
[10] 柳宪华,于效良,张晓建,等.高血压脑出血合并肝功能障碍的临床研究.中国危重病急救医学,1999,11:620-622.
(本文编辑:茹素娟)
226600 江苏 海安县人民医院神经内科
2016-03-05)

