结核菌和乙型肝炎病毒合并感染带来的四个临床矛盾
申恩瑞 张慧 马世武
结核菌和乙型肝炎病毒合并感染带来的四个临床矛盾
申恩瑞 张慧 马世武
2006年,我国一般人群乙型肝炎病毒(HBV)表面抗原(HBsAg)携带率已经从1992年的9.75%下降到7.18%,推测我国仍有9 300万左右的慢性HBV感染者[1]。同时作为全球三大重要传染病之一的结核菌(TB)感染,在我国也有广泛的流行。根据WHO结核病年度报告显示2014年全球新发结核病患者960万例,而我国2014年新发肺结核人数达93万[2]。虽然,目前没有大样本的数据统计,但仍可推测在我国应该存在相当多的患者同时发生TB和HBV合并感染(TB-HBV)。有关人类免疫缺陷病毒(HIV)-TB合并感染[3-6]和HIV -HBV合并感染[7-10]诊治对策已有较多的报道,但关于TB-HBV合并感染相关的研究还较少。本文将围绕TB-HBV合并感染给临床带来的矛盾问题进行阐述,其中包括倍受关注的TB-HBV合并感染时抗TB药物诱发药物性肝损伤(DILI)的问题,TB-HBV感染者需要使用糖皮质激素时乙型肝炎再活动(HBVr)和使用干扰素可能出现结核再活动(TBr)的问题,以及TB-HBV感染者发生变态反应时的鉴别问题。
一、TB-HBV合并感染的定义
目前,对于TB感染者合并HBV感染尚无统一的定义,国内外临床研究通常将TB感染者检测出HBV DNA或HBV血清标记物(主要指HBsAg或HBeAg),即提示TB-HBV合并感染[11,12]。值得注意的是TB合并隐匿性慢性HBV感染(OBI),其HBsAg阴性、HBV DNA水平低,而乙肝核心抗体(抗HBc)可呈阴性或阳性,如果这部分患者在制定抗结核治疗过程中需要联合应用糖皮质激素,特别需要考虑HBVr的问题[1],所以定义它们为TB-HBV合并感染也会有重要的临床意义。
二、TB-HBV合并感染的流行率
不同国家TB-HBV合并感染的流行率数据有较大的差别,其中来自巴西、格鲁吉亚和英国的数据显示:肺结核患者中HBsAg流行率在2.6%~4.3%,而加上抗HBc阳性患者的比例则会达到9.0%~25.6%[13-15]。而Sirinak等[16]研究发现,泰国HIV-TB合并感染患者HBsAg阳性率为9%,明显高于当地单纯活动性肺结核中HBsAg的阳性率。来自我国不同地区肺结核感染者中的调查显示HBsAg流行率在7.30%~13.70%之间(表1),其中也有论文展示了结核患者中其它乙肝血清标记物的阳性率[17-24],这些均提示了我国TB-HBV合并感染有很高的流行背景。
三、TB-HBV合并感染时带来的临床矛盾
(一)矛盾1:抗TB药物容易诱发DILI,而TB-HBV合并感染可能增加抗TB药诱发DILI的风险
抗TB药物是诱发DILI的重要原因之一,特别是联合使用多种潜在致DILI的药物,如异烟肼、利福平、吡嗪酰胺等,发生DILI的风险会显著增加[25,26]。标准化抗TB治疗过程中,DILI的发生率为2%~8%[27]。因为多数抗TB药物经过肝脏代谢,如果肝脏存在HBV引起的炎症,可能增加DILI发生的风险,所以多个指南和专家建议将存在基础肝病作为抗TB药物诱发DILI的易感因素[25,26]。国内研究发现TB-HBV合并感染者发生DILI的风险达33%~55%[22,28]。近来,国外的一项研究显示TB-HBV合并感染者抗结核治疗过程中发生短暂肝功能损害的比例达21.7%(18/83)显著高于对照组单纯TB感染者,而发生DILI的比例是13.3%(11/83)与对照组10.0%无统计学差异;如果TB-HBV合并感染者再同时合并丙型肝炎病毒(HCV)感染,那么发生DILI的风险会显著增加[27]。国内外TB-HBV合并感染者DILI发生率的差异可能与诊断标准差异有关,但TB-HBV合并感染者进行抗结核治疗容易导致肝功能异常应该是非常明确的。值得注意的是,目前针对肝功能异常的TB感染者,尚无参考标准来说明该如何依据肝功能调整抗TB药物剂量。所以,在TB-HBV合并感染者进行抗TB治疗过程中,无论患者是活动性HBV感染,还是HBV携带者,都需要密切监测肝功能的变化,适时进行治疗方案调整。
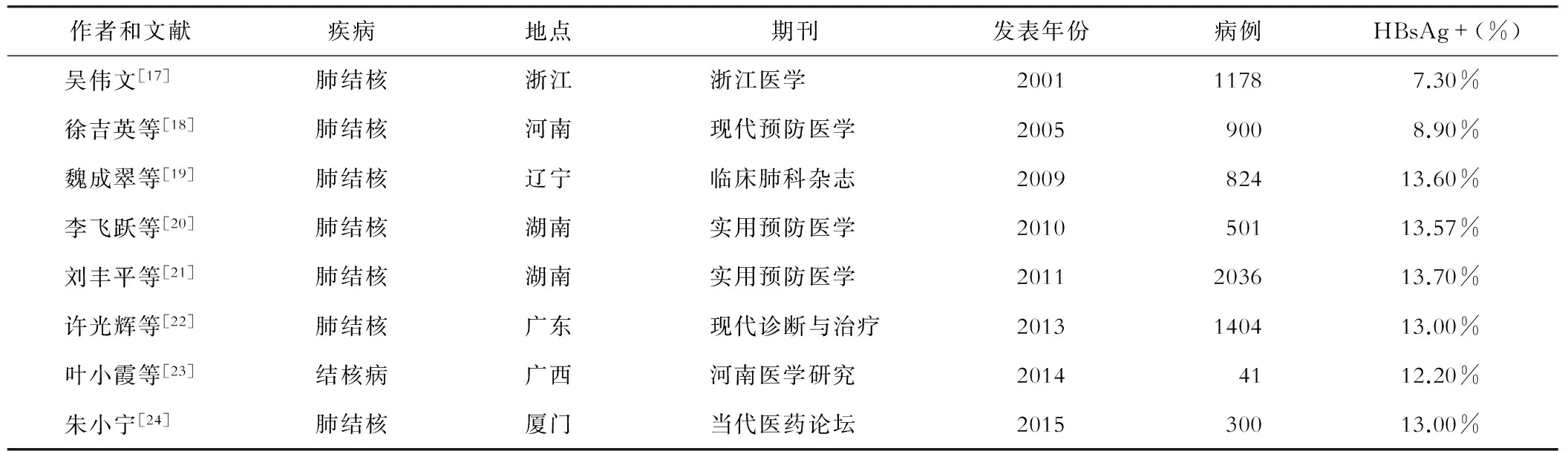
表1 我国结核病患者中HBsAg流行率情况
(二)矛盾2:TB-HBV患者结核风湿症与HBV肝外感染的鉴别
TB感染是多器官嗜性的,可导致全身多器官感染;而一般认为HBV感染主要是肝嗜性。而随着分子生物学的发展,在肝外器官可以检测出HBV DNA,以及HBV病毒颗粒和HBV相关抗原,并且还逐渐证明其与肝外器官损害有相关性,如关节炎、肾炎、结节性红斑等(表2),这就是所谓的HBV肝外感染。特别在急性HBV感染前期,血清病样综合征的发生率在10%~20%之间,乙肝相关性肾炎发病率在0.1%~25%之间,结节性多动脉炎的发病率在30%~70%[29]。
TB感染和HBV感染的控制都是依赖于宿主对病原微生物的免疫反应,而由病原微生物诱发的机体免疫反应常伴发一些对宿主组织或器官的免疫损害,称之为变态反应。如TB感染者的结核风湿症(Poncet病,Poncet’s disease)是十五种结核变态反应性疾病之一,其临床表现类似风湿热,可出现多发性关节痛或关节炎,以四肢大关节较常受累;也常合并皮肤损害,表现为结节性红斑及环形红斑,好发于四肢伸侧面及踝关节附近,间歇性地出现[30],这些与HBV肝外感染存在较多的相似性。当遇到TB-HBV合并感染者时,如果出现关节炎、皮肤结节、血管炎等,既要考虑TB感染引起的原发损害,又需要考虑由TB和HBV诱发的免疫变态反应。因此,我们归纳了结核风湿症与HBV感染的肝外表现的鉴别点[29-35](表2)。
(三)矛盾3:TB-HBV合并感染者应用糖皮质激素的矛盾
严重TB感染除了需要及时、标准地应用抗TB治疗药物,通常还会联合使用糖皮质激素,以减轻炎症渗出、粘连和中毒症状,其疗程和剂量有时可以达到强免疫制剂的应用强度[36,37](表3)。在一些特殊情况下,结核感染者考虑使用糖皮质激素是针对应用抗TB药物所诱发的类赫氏反应,或抗TB药物诱发的DILI。前者是指在肺结核患者在抗TB治疗4~8周时出现肺部原病灶扩展或新增病灶(以渗出性改变为主),伴胸水量多以及全身中毒症状重的情况,这时可以通过短期使用糖皮质激素进行治疗[38,39]。对于后者抗TB药物诱发的DILI,糖皮质激素主要用于超敏或自身免疫征象明显而且是停用诱发肝损伤药物之后生化指标改善不明显或者继续恶化的患者,在充分权衡治疗收益和可能的不良反应后,可考虑使用糖皮质激素[25]。矛盾的是,当使用大剂量糖皮质激素时有时还会诱发静止期结核出现TBr,也称之为类固醇性结核病。因此,糖皮质激素的使用对于结核病有两面性,可使结核病灶扩散和加重病情,而合理应用可降低结核病患者的死亡率[40]。
而当TB-HBV合并感染时,糖皮质激素还能引发HBVr,通常症状较TBr的表现更加剧烈。1975年,Wands等首次报道了骨髓增生和淋巴结增殖性疾病患者化疗后发生HBsAg增加,并伴有转氨酶升高,这是最早关于HBVr的报道。之后,HBVr在许多处于免疫抑制环境下被广泛的认识,令人担忧的是HBVr相关性重症肝炎、肝衰竭的发生率已呈现全球性的增加[41]。2015年中国《慢性乙型肝炎防治指南》指出[1]:在HBV DNA持续稳定的患者,HBV DNA升高≥2 log10IU/mL;或基线 HBV DNA 阴性者由阴性转为阳性,且≥100 IU/mL;及缺乏基线HBV DNA者HBV DNA≥20 000 IU/mL,都定义为HBVr;通常会导致ALT升高和肝脏炎症坏死。特别指出HBVr常发生于非活动性HBsAg携带者或乙型肝炎康复者在接受免疫抑制治疗或化疗时。因此,TB-HBV合并感染时,使用糖皮质激素时要相当慎重,要做好治疗前的评估和治疗中的监测(图1)。
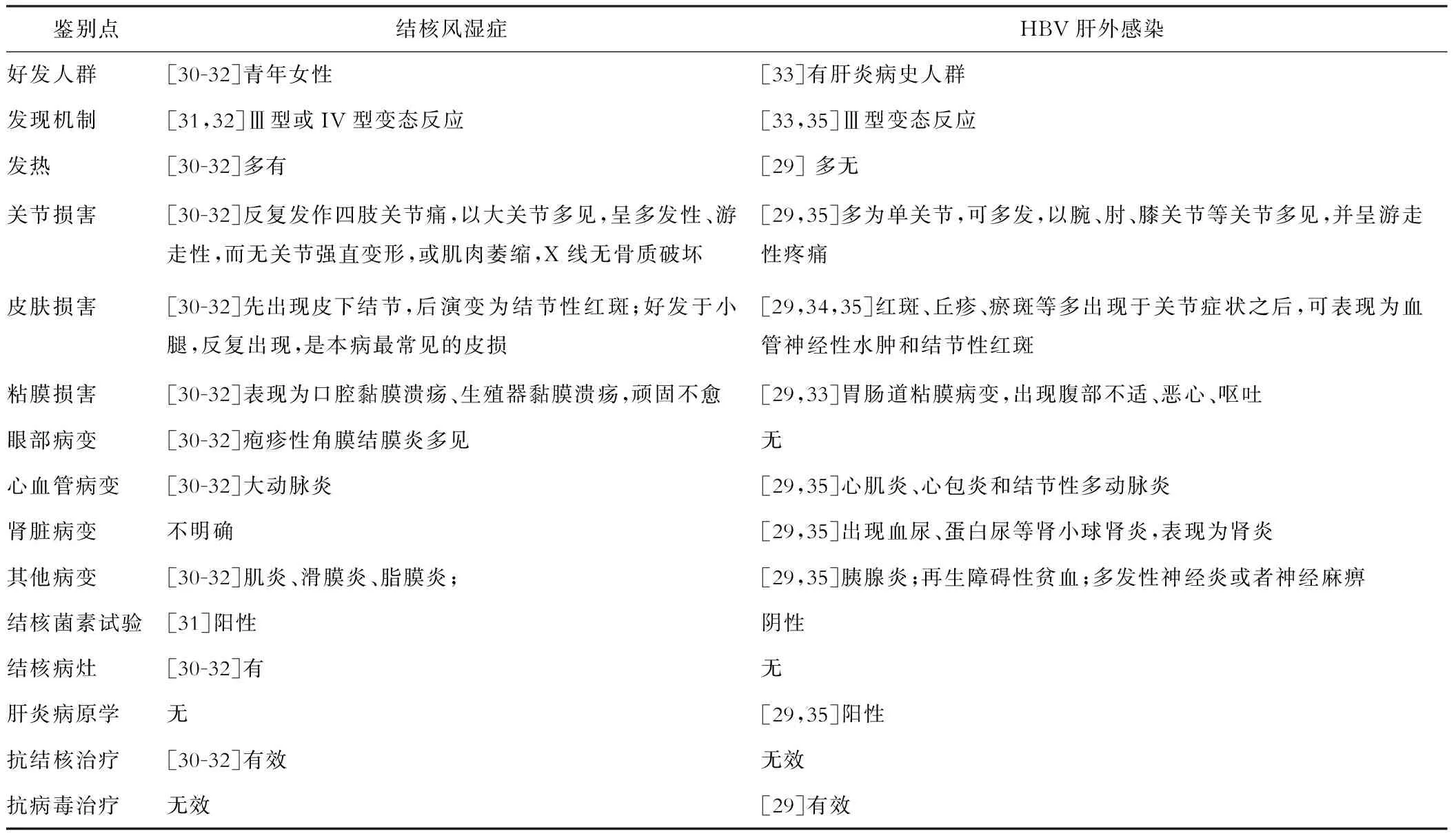
表2 结核风湿症与HBV肝外感染的鉴别

表3 糖皮质激素在结核治疗中的应用
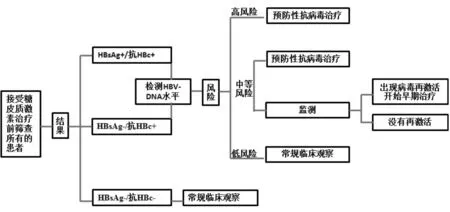
注:预防性抗病毒治疗:是指抗病毒治疗在免疫抑制治疗之前和同时开始,和在丙氨酸谷丙转氨酶或HBV DNA水平开始升高前;早期治疗法:检测发现血清HBV DNA和丙氨酸谷丙转氨酶升高时开始抗病毒治疗
图1 TB-HBV合并感染者使用糖皮质激素时的评估与管理
(四) 矛盾4:TB-HBV合并感染者抗HBV时使用干扰素治疗的矛盾
活动性的慢性HBV感染通常需要使用抗HBV药物,以最大限度地长期抑制 HBV 复制,减轻肝细胞炎性坏死及肝纤维化,延缓和减少肝功能衰竭、肝硬化失代偿、肝细胞癌及其他并发症的发生,从而改善生活质量和延长生存期[1]。目前,临床常用的抗HBV药物主要有两大类,即核苷(酸)类似物和干扰素。核苷(酸)类似物的副作用相对少,适用范围较广;而干扰素在所有应用指南中都特别指出了绝对禁忌证和相对禁忌证加以警示。
对于TB-HBV合并感染者,如果选择核苷(酸)类似物抗病毒治疗,则依据每一种药物常见的副作用可以重点监测肾功能、血磷、肌酸肌酶等[1];而如果选择干扰素治疗,则还存在一些争论,因为“严重感染”被认为是干扰素使用的忌禁证[1],而结核感染是否属于这一情况,或者哪一种结核属于严重感染,还没有明确界定。虽然,有关TB-HBV合并感染者使用干扰素治疗还缺少经验报道,但其它一些慢性病毒性肝炎患者在使用干扰素为基础的抗病毒治疗时发生了TBr,这可能对TB-HBV合并感染者使用干扰素治疗提出重要警示。如Sabbatani S[42]和Farah R[43]等分别报道使用聚乙二醇化干扰素联合利巴韦林治疗慢性丙型肝炎后出现TBr的个案;而Rodríguez-Medina B等个案报道了在肝移植术后使用聚乙二醇干扰素、利巴韦林和特拉匹韦抗HCV治疗的患者,发生了播散型结核感染相关的噬血细胞综合征[44]。Babudieri S等[45]分析在抗HCV治疗过程中发生TBr的原因可能与应用聚乙二醇干扰素联合利巴韦林时会导致血白细胞和淋巴细胞降低和细胞因子网络的改变,从而产生了继发细胞免疫缺陷;而Telesca C等在分析一位慢性丁型肝炎患者在接受干扰素治疗过程中发生了严重的肺结核,认为发生TBr的原因可能与患者体重减轻和厌食症有关[46]。然而,近来在台湾的一项大型回顾性研究中,Lin SY等[47]也发现慢性HCV感染者在使用干扰素治疗的一年内了发生TBr的风险提升,但这一趋势无明显统计学意义。所以,从慢性丙型和丁型肝炎患者使用干扰素治疗的经验可以看出干扰素诱发TBr的风险是存在的,这提示TB-HBV合并感染者在选择干扰素为基础的治疗时要慎重评估和密切监测。
综上所述,TB-HBV合并感染者是一组特殊的患者群,在临床上有一定的流行率;TB-HBV合并感染会产生一系列临床矛盾问题,如DILI风险、TBr风险、HBVr风险和有关免疫变态反应的鉴别诊断等,需要引起临床医生的特别关注。
[ 1 ] 中华医学会肝病学分会,中华医学会感染病学分会.慢性乙型肝炎防治指南(2015年更新版).肝脏, 2015,20: 915-932.
[ 2 ] World Health Organization. Global tuberculosis report 2015. http: //www.who.int/tb/publications/global_report/en/
[ 3 ] Wasserman S,Meintjes G.The diagnosis, management and prevention of HIV-associated tuberculosis. S Afr Med J,2014,104: 886-893.
[ 4 ] Sumantri S, Djoerban Z. Clinical Manifestations and Antiretroviral Management of HIV/AIDS Patients with Tuberculosis Co-infection in Kramat 128 Hospital. Acta Med Indones-Indones J Intern Med,2008,40: 117-123.
[ 5 ] Onyebujoh PC,Ribeiro I,Whalen CC. Treatment Options for HIV-Associated Tuberculosis. J Infect Dis, 2007, 196(Suppl 1): S35-45.
[ 6 ] Cohen K,Meintjes G. Management of individuals requiring ART and TB treatment. Curr Opin HIV AIDS, 2010,5: 61-69.
[ 7 ] See comment in PubMed Commons beloMatthews PC,Geretti AM,Goulder PJ,et al. Epidemiology and impact of HIV coinfection with hepatitis B and hepatitis C viruses in Sub-Saharan Africa. J Clin Virol, 2014, 61: 20-33.
[ 8 ] Huang SM, Cai WP, Hu FY, et al. Epidemiological and clinical characteristics of hepatitis B virus in HIV-infected patients in Guangdong, China. Int J STD AIDS, 2015,18. pii: 0956462415600570.
[ 9 ] Soriano V1, Labarga P, de Mendoza C, et al. Emerging challenges in managing hepatitis B in HIV patients. Curr HIV/AIDS Rep, 2015,12: 344-352.
[10] Xie J, Han Y, Qiu ZF,et al. Prevalence of hepatitis B and C viruses in HIV-positive patients in China: a cross-sectional study. J International AIDS Society, 2016,19: 20659.
[11] 李慕才,胡伟朋,鸟耶春平.肺结核合并乙型肝炎患者肝损害的合理治疗探讨.中国医药指南, 2012,10: 66-67.
[12] Bushnell G, Stennis NL, Drobnik AM,et al. Characteristics and TB treatment outcomes in TB patients with viral hepatitis, New York City, 2000-2010. Epidemiol Infect, 2015,143: 1972-1981.
[13] Blal CA, Passos SR, Horn C,et al. High prevalence of hepatitis B virus infection among tuberculosis patients with and without HIV in Rio de Janeiro, Brazil. Eur J Clin Microbiol Infect Dis,2005,24: 41-43.
[14] Kuniholm MH, Mark J, Aladashvili M, et al. Risk factors and algorithms to identify hepatitis C, hepatitis B, and HIV among Georgian tuberculosis patients. Int J Infect Dis, 2008,12: 51-56.
[15] Nooredinvand HA,Connell DW,Asgheddi M, et al. Viral hepatitis prevalence in patients with active and latent tuberculosis. World J Gastroenterol, 2015,21: 8920-8926.
[16] Sirinak C, Kittikraisak W, Pinjeesekikul D, et al. Viral hepatitis and HIV-associated tuberculosis: risk factors and TB treatment outcomes in Thailand. BMC Public Health, 2008,8: 245.
[17] 吴伟文.肺结核合并乙肝病毒感染的治疗. 浙江医学,2001,23: 429-430.
[18] 徐吉英, 王国斌, 王国杰,等. 涂阳肺结核病人乙型肝炎病毒感染流行病学研究. 现代预防医学,2005,32: 918-919.
[19] 魏成翠,刘阿玲,贾琳,等.沈阳地区肺结核病患者乙肝病毒感染情况调查.临床肺科杂志, 2009,14: 691-692.
[20] 李飞跃,申辉,杨华林,等.涂阳肺结核合并乙型肝炎流行病学分析.实用预防医学,2010,17: 280-281.
[21] 刘丰平.结核患者乙肝病毒感染分析. 实用预防医学, 2011, 18: 1663-1664.
[22] 许光辉, 蒙是升, 陈华,等.合并乙肝病毒感染的肺结核患者发生药物性肝炎的临床分析. 现代诊断与治疗,2013,24: 2888-2890.
[23] 叶小霞. 82例初治与复治肺结核患者HBsAg携带率调查. 河南医学研究,2014,23: 147-149.
[24] 朱小宁.浅析合并乙肝病毒感染的肺结核患者的流行病学特征. 当代医学论丛,2015,13: 259-260.
[25] 中华医学会肝病学分会药物性肝病学组.药物性肝损伤诊治指南. 肝脏,2015,20: 750-762
[26] 中华医学会结核病学分会.抗结核药物所致药物性肝损伤诊断与处理专家建议.中华结核与呼吸杂志,2013,36: 732-736.
[27] Kin WS, Lee SS, Lee CM,et al. Hepatitis C and not Hepatitis B virus is a risk factor for anti-tuberculosis drug induced liver injury. BMC Infect Dis, 2016,16: 50.
[28] 郭虹,李环,李淑芬,等.抗结核药物所致肝损害的发生机制及影响因素. 北京大学学报:自然科学版,2006,7: 159-161.
[29] Kappus MR,Sterling RK. Extrahepatic manifestations of acute hepatitis B virus infection. Gastroenterol Hepatol (NY), 2013,9: 123-126.
[30] Arora S1, Prakash TV2, Carey RA2, Hansdak SG2. Poncet's disease: unusual presentation of a common disease. Lancet, 2016,387(10018): 617-618.
[31] 郑积才. 16例结核风湿症临床分析. 临床肺科杂志,2006, 12: 337.
[32] 宗成光. 结核风湿症25例临床分析. 中国实用医药,2013,8: 52-53.
[33] 于淑霞,高合斌. 慢性乙型病毒性肝炎的肝外表现.临床消化病杂志,1998,10: 125-126.
[34] Rostey RR,Souto FJ.Observational descriptive study of cutaneous manifestations in patients from Mato Grosso with viral chronic hepatitis. An Bras Dermatol, 2015,90: 828-835.
[35] Ba kova TA, Lopatkina TN.A variety of extrahepatic manifestations of chronic viral hepatitis B and C: basic treatment principles. Ter Arkh, 2013,85: 106-110.
[36] Hwang JP,Lok AS. Management of patients with hepatitis B who require immunosuppressive therapy. Nat Rev Gastroenterol Hepatol, 2014,11: 209-19.
[37] 中华医学会结核病学分会. 临床诊疗指南:结核病学分册. 2015修订电子版. 北京:人民卫生出版社,2016.
[38] 胡良安, 傅玉, 罗永艾,等. 结核性胸膜炎抗结核中发生类赫氏反应的危险因素. 第三军医大学学报, 2013, 35: 57-60.
[39] 张琳,任俊杰,黄戈,等. 免疫抑制剂相关肺结核的临床特点及X线表现. 临床放射学杂志, 2007,26: 679-682.
[40] Critchley JA,young F,OrtonL,et al. Corticosteroids for prevention of mortality in people with tuberculosis :a systematic review and meta-analysis. lancet Infect Dis, 2013, 13: 223-237.
[41] Perrillo RP. Hepatitis B reactivation from immunosuppressive drug therapy: A global menace: Editor’s comment for February issue of clinical liver disease. Clinical Liver Disease,2015, 5: 39-42.
[42] Sabbatani S, Manfredi R, Marinacci G, et al. Reactivation of severe, acute pulmonary tuberculosis during treatment with pegylated interferon-alpha and ribavirin for chronic HCV hepatitis. Scand J Infect Dis,2006, 38: 205-208.
[43] Farah R, Awad J. The association of interferon with the development of pulmonary tuberculosis. Int J Clin Pharmacol Ther,2007,45: 598-600.
[44] Rodríguez-Medina B, Blanes M, Vinaixa C, et al. Haemophagocytic syndrome in a liver transplant patient during treatment with Telaprevir. Ann Hepatol,2013,12: 974-978.
[45] Babudieri S, Soddu A, Murino M,et al. Tuberculosis screening before anti-hepatitis C virus therapy in prisons. Emerg Infect Dis,2012,18: 689-691.
[46] Telesca C, Angelico M, Piccolo P, et al. Interferon-alpha treatment of hepatitis D induces tuberculosis exacerbation in an immigrant. J Infect,2007,54: 223-226.
[47] Lin SY, Chen TC, Lu PL,et al. Incidence rates of tuberculosis in chronic hepatitis C infected patients with or without interferon based therapy: a population-based cohort study in Taiwan. BMC Infectious Diseases, 2014, 14: 1-8.
(本文编辑:张苗)
国家自然科学基金资助项目(81270025);云南省应用基础研究项目(2013FB099)
510515 广东广州 南方医科大学研究生学院(申恩瑞,张慧,马世武);昆明总医院感染科(马世武)
马世武,Email:mashiwu@hotmail.com
2016-08-29)

