剖宫产后阴道分娩的影响因素分析
王 芳,王银瓶,唐秋芬,陈 庆
(南京医科大学附属常州妇幼保健院,江苏 常州,213003)
剖宫产后阴道分娩的影响因素分析
王 芳,王银瓶,唐秋芬,陈 庆
(南京医科大学附属常州妇幼保健院,江苏 常州,213003)
剖宫产; 阴道分娩; 影响因素; 回归分析
剖宫产后阴道分娩(VBAC)是指既往有剖宫产史的孕妇,再次妊娠时采用阴道分娩的方式[1]。本研究探讨剖宫产后阴道分娩的影响因素,现报告如下。
1 资料与方法
1.1 一般资料
选取本院2013年1月—2015年12月剖宫产后阴道试产的孕妇363例。纳入标准: ① 单次剖宫产史,无阴道分娩的绝对禁忌证: ② 足月妊娠、单胎头位、自然临产; ③ 不合并内、外科疾病。本研究经医院伦理委员会批准,所有孕妇均签署知情同意书。
1.2 研究方法
回顾性收集每例产妇的一般信息资料和分娩信息资料。一般信息资料包括年龄、身高、孕前的体质量指数和分娩时的体质量指数等。分娩信息资料包括阴道分娩次数、前次剖宫产时间及指征、入院时宫口开大及宫颈管消失情况、新生儿出生体质量等。
1.3 统计学分析
所有数据均应用SPSS 17.0统计软件处理。单因素分析计数资料,采用检验,多因素分析采用 Binary Logistic 回归分析。相对危险度以OR值及其95%CI表示。P<0.05为差异有统计学意义。
2 结 果
363例孕妇中,试产成功256例(70.52%),其中阴道分娩232例,产钳助产24例。256例中发生新生儿轻度窒息4例,产后出血28例,尿潴留5例,无子宫破裂、会阴Ⅲ度及新生儿重度窒息发生。试产失败后中转剖宫产107例(29.48%),均无子宫破裂及新生儿重度窒息发生。
与试产失败产妇相比,入院时体质量指数<28、入院时宫口开大≥4 cm、入院时宫颈管消失>50%、有阴道分娩史、前次剖宫产指征为非复发型、本次分娩距前次剖宫产时间>2年、新生儿体质量<3 500 g 的产妇VBAC成功率相对较高(P<0.05)。见表1。对单因素分析有统计学意义的影响因素重新进行赋值并筛选,结果显示有无阴道分娩史、入院时宫颈管消失情况是剖宫产后阴道分娩成功的重要影响因素。见表2。

表1 影响阴道分娩成功的单因素分析
3 讨 论
近30年国内外大型病例对照研究[2-3]证实,剖宫产后阴道分娩(VBAC)是相对安全的,成功率在60~80%。剖宫产史不应该是再次剖宫产的手术指征,已有越来越多的孕妇再次分娩时愿意尝试阴道试产。刘铭等[4]报道,在对VBAC严格规范管理的情况下,VBAC所带来的母儿并发症发生率明显降低。本研究中VBAC成功率为70.52%,低于刘铭等报道的97.9%,这主要与本院VBAC的开展尚处于起步阶段,纳入研究对象较谨慎有关。本研究中母儿预后好,均未发生大量输血、子宫破裂及子宫切除等严重并发症。
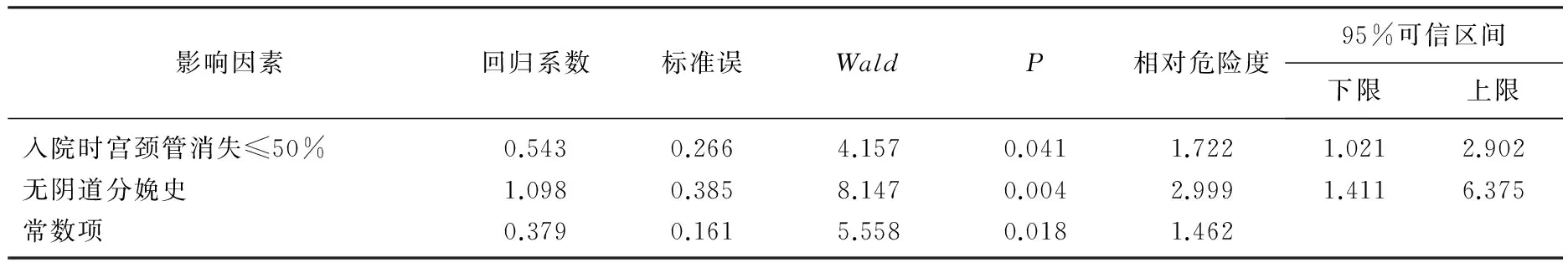
表2 影响阴道分娩成功的多因素Logistic回归分析
Landod等[5]研究认为,既往剖宫产指征为难产、诱导分娩、体质量指数≥30者,VBAC成功率明显降低。Tessmer-Tuck等[6]报道年龄<30岁、体质量指数<30、既往有阴道分娩史、前次剖宫产指征为非复发型,VBAC成功率高。本研究单因素分析发现,入院时体质量指数≥28者,VBAC成功率明显降低,提示肥胖孕妇在决定是否VBAC时应更慎重。妊娠期肥胖会导致宫口扩张缓慢、产程延长和增加手术分娩率。前次剖宫产指征为复发型的孕妇,VBAC过程中由于精神心理因素极易再次出现产程异常。对于分娩间隔时间(本次分娩距前次剖宫产),目前国内外指南尚未统一。罗漫灵等[7]报道,2次分娩间隔>2年有利于提高阴道分娩的成功率。最近的研究[8]认为分娩间隔>18个月是安全的。有关孕周、年龄及新生儿体质量3项是否为VBAC成功的影响因素,不同研究存在争议。Matias等[9]对1 746例孕妇的研究发现,高龄及巨大儿均为VBAC的不利因素。刘秋兰等[10]研究也显示,孕周和新生儿体质量是VBAC的不利因素,建议对孕周≥40周者需慎行VBAC试产。本研究中新生儿体质量<3 500 g的孕妇,VBAC成功率相对较高(P<0.05),而年龄<35岁、孕周<40周的孕妇,VBAC成功率高于对照组,但差异无统计学意义(P>0.05)。本研究多因素分析提示,有无阴道分娩史、入院时宫颈管消失情况是剖宫产后阴道分娩成功的重要影响因素。阴道分娩史是最有利于预测VBAC成功的因素,尤其是成功的VBAC史[2],与文献报道一致。
综上分析,临床医生需熟悉剖宫产后阴道分娩的影响因素,特别要注意阴道分娩史、入院时宫颈管消失情况等因素,加强剖宫产后阴道分娩的临床管理,对VBAC者进行个体化评估,以提高剖宫产后阴道分娩的安全性和成功率。
[1] 陈敦金,何玉甜.剖宫产后再次阴道分娩[J]. 中国实用妇科与产科杂志,2012,28(2): 103-105.
[2] ACOG Practice bulletin Number 115. Vaginal birth after previous cesarean delivery [J]. Obstet Gynecol,2010,116(2): 450-463.
[3] Harper L M,Macones G A. Predicting success and reducing the risks when attempting vaginal birth after cesarean[J]. Obster Cynecol Surv,2008,63(8): 538-545.
[4] 刘铭,刘丹,李婷,等. 剖宫产术后阴道分娩管理规范对剖宫产术后阴道分娩的指导价值[J]. 中华围产医学杂志,2014,17(3): 164-168.
[5] Landon M B,Leindecker S,Spongy C Y,et al. The MFMU Cesarean Registry: Factors affecting the success of trail of labor after previous cesarean delivery[J]. Am J Obstet Gynecol,2005,193(2): 1016-102.
[6] Tessmer-Tuck J A,EI-Nashar S A,Racek A R,et al. Predicting vaginal birth ater cesarean section: a cohort study[J]. Gynecol Obstet Invest,2014,77(2): 121-126.
[7] 罗漫灵,陈旭菲,于燕,等. 剖宫产术后阴道分娩成功的影响因素[J]. 中华围产医学杂志,2016,19(2): 99-103.
[8] Garcia-Benitez C Q,Lopez-Rioja Mde J,Monzalbo-Nunez DE,et al. Vaginal birth after cesarean. A safe option?[J]Ginecol Obstet Mex,2015,83(2): 69-87.
[9] Matias J P,Parpinelli M A,Cecatti J G. Factors associated with mode of delivery among primipara women with one previous cesarean section and undergoing a trail of labor[J]. Rev Assoc Med Bras,2007,53(2): 109-115.
[10] 刘秋兰,马建亭,邵华江,等. 剖宫产后阴道分娩的影响因素[J]. 现代妇产科进展,2015,24(9): 691-692,696.
2016-03-20
R 719.8
A
1672-2353(2016)21-208-02
10.7619/jcmp.201621084

