后腹腔镜技术在肾上腺肿瘤手术治疗的临床应用
薛书成 武艺 屈健 李克 王玉林
【摘要】 目的 探讨后腹腔镜技术在治疗肾上腺肿瘤中的临床疗效。方法 32例接受后腹腔镜下肾上腺肿瘤切除术患者作为后腹腔镜组, 36例接受传统开放手术行肾上腺肿瘤切除术患者作为开放手术组, 分别对两组患者的手术及术后情况进行比较分析。结果 后腹腔镜组患者手术时间为(80.8±14.7)min、
术中出血量为(76.4±22.7)ml、术后住院时间为(5.03±1.42)d, 均少于开放手术组的(122.3±19.2)min、(138.9±18.5)ml、(8.69±2.01)d(P<0.05)。后腹腔镜组平均疼痛评分(50.9±10.3)分低于开放手术组的(89.7±9.2)分, 生活质量评分(88.6±21.3)分高于开放手术组的(54.7±19.6)分, 差异均具有统计学意义(P<0.05)。结论 后腹腔镜手术治疗肾上腺肿瘤具有创伤小、术后恢复快、住院时间短等优点, 安全有效, 可作为治疗肾上腺肿瘤的首选手术方式, 值得在临床上推广。
【关键词】 后腹腔镜;肾上腺肿瘤;临床疗效
DOI:10.14163/j.cnki.11-5547/r.2016.28.006
【Abstract】 Objective To investigate clinical effect by retroperitoneal laparoscopy in the treatment of adrenal tumor. Methods There were 32 patients receiving retroperitoneal laparoscopic adrenal tumor resection as retroperitoneal laparoscopy group and 36 patients receiving conventional open operation for adrenal tumor resection as open operation group. Comparison and analysis were made on operation situation and postoperative condition between the two groups. Results The retroperitoneal laparoscopy group had all less operation time as (80.8±14.7) min, intraoperative bleeding volume as (76.4±22.7) ml and postoperative hospital stay time as (5.03±1.42) d than (122.3±19.2) min, (138.9±18.5) ml, and (8.69±2.01) d of the open operation group (P<0.05). Mean pain score was lower as (50.9±10.3) points in the retroperitoneal laparoscopy group than (89.7±9.2) points in the open operation group. The retroperitoneal laparoscopy group also had higher quality of life score as (88.6±21.3) points than (54.7±19.6) points in the open operation group, and their differences all had statistical significance (P<0.05). Conclusion Retroperitoneal laparoscopy contains advantages of small trauma, quick postoperative recovery and short hospital stay time. Due to its safety and effectiveness, this method can be taken as the preferred operation method in treating adrenal tumor, and it is worth clinical promotion.
【Key words】 Retroperitoneal laparoscopy; Adrenal tumor; Clinical effect
手术作为治疗肾上腺肿瘤最有效的方法, 现阶段主要以传统开放手术和腹腔镜手术为主。相关学者报道[1]经腹腔途径腹腔镜肾上腺切除术以来, 随着医疗技术发展及医疗设备的革新, 腔镜技术也随之发展迅速, 腹腔镜技术以其微创、并发症少、手术效果好的特点, 在肾上腺外科疾病的治疗中得到越来越广泛地应用, 并逐渐取代了传统开放手术。本研究对本院2009年1月~2014年12月收治的68例肾上腺肿瘤患者采取后腹腔镜手术及开放手术治疗的临床资料进行回顾性分析, 其中32例患者施行后腹腔镜手术, 36例患者施行开放性手术, 总结评价经后腹腔镜下行肾上腺肿瘤切除术的临床疗效, 现将结果报告如下。
1 资料与方法
1. 1 一般资料 选取2009年1月~2014年12月在本院接受后腹腔镜手术和传统开放手术切除肾上腺肿瘤的68例肾上腺肿瘤患者作为观察对象, 其中男46例, 女22例, 年龄30~65岁, 平均年龄(42.2±5.3)岁。32例接受后腹腔镜下肾上腺肿瘤切除术患者作为后腹腔镜组, 36例接受传统开放手术行肾上腺肿瘤切除术患者作为开放手术组。后腹腔镜组男18例, 女14例, 年龄30~64岁, 平均年龄(42.2±5.8)岁;肾上腺肿瘤位于右侧19例, 左侧11例, 双侧2例;21例为肾上腺皮质腺瘤, 4例为原发性醛固酮皮质醇增多症, 6例为肾上腺髓样脂肪瘤, 1例嗜铬细胞瘤;肾上腺病灶直径1~12 cm, 平均直径3.8 cm, 其中直径>6 cm 9例。开放手术组男20例, 女16例, 年龄32~65岁, 平均年龄(42.6±5.3)岁;肾上腺肿瘤位于右侧21例, 左侧14例, 双侧1例;20例为肾上腺皮质腺瘤, 5例为原发性醛固酮皮质醇增多症, 7例为肾上腺髓样脂肪瘤, 4例嗜铬细胞瘤;肾上腺病灶直径1~12 cm, 平均直径4.4 cm, 其中直径>6 cm 13例。所有患者均经术前行泌尿系超声、静脉尿路造影(IVU)、CT 或磁共振成像(MRI)明确诊断为肾上腺肿瘤, 排除合并有严重心脑肺疾病不能耐受手术、围手术期进行其他手术治疗的患者。两组患者一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 手术方法 后腹腔镜组患者均行气管插管全身麻醉, 健侧90°侧卧位, 抬高腰桥, 患侧腹膜后入路。在腋后线与第12肋下缘约0.5 cm交汇处切开长约2 cm 的切口, 将皮肤与筋膜逐层切开, 用大弯血管钳戳破腰背筋膜, 进入后腹膜间隙, 手指分离腹膜外间隙, 用手套自制水囊扩张建立后腹腔间隙。再分别取腋中线髂嵴上2 cm、腋前线分别作1 cm、0.5~1.0 cm 切口, 置入5~10 mm Trocar及腹腔镜, 气腹压力控制在12~15 mm Hg(1 mm Hg=0.133 kPa)。将腹腔镜操作器械及监视器置入后进行手术, 清除腹膜外脂肪组织, 将肿瘤与肾上腺充分暴露, 将肾上腺动脉和中央静脉用钛夹封闭, 在两处血管被切断后, 用超声刀慢档离断切除肿瘤, 肾上腺肿瘤切除的具体切除范围应视具体情况决定。嗜铬细胞瘤, 在切除肿瘤时尽量避免刺激肿瘤, 术中适当降低气腹压力。肾上腺全切是将肾上腺完全游离后, 连同周围脂肪一并全部切除。肾脏上极置引流管或不置引流管, 将切口闭合。开放手术组患者常规开腹切除肿瘤。
1. 3 观察指标 比较两组患者手术情况及术后并发症发生情况, 并在术后参照疼痛评分标准、生活质量评分标准对两组患者术后情况进行评分比较。
1. 4 统计学方法 采用SPSS19.0统计学软件对数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
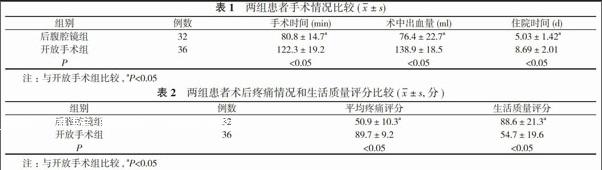
2. 1 手术情况 两组患者均顺利完成手术, 后腹腔镜组中1例患者腹膜破裂致后腹腔显露困难中途改为开放手术。开放手术组术中大出血7例, 切口感染2例, 切口疝10例, 高、低血压危象4例;后腹腔镜组高碳酸血症2例, 皮下气肿3例, 切口感染1例;后腹腔镜组并发症发生情况优于开放手术组(P<0.05)。后腹腔镜组患者手术时间为(80.8±14.7)min、术中出血量为(76.4±22.7)ml、术后住院时间为(5.03±1.42)d, 均少于开放手术组的(122.3±19.2)min、(138.9±18.5)ml、(8.69±2.01)d, 比较差异有统计学意义(P<0.05)。见表1。
2. 2 疼痛评分和生活质量评分 后腹腔镜组平均疼痛评分为(50.9±10.3)分, 开放手术组为(89.7±9.2)分;后腹腔镜组生活质量评分为(88.6±21.3)分, 开放手术组为(54.7±19.6)分, 比较差异均具有统计学意义(P<0.05)。见表2。
3 讨论
肾上腺肿瘤是泌尿外科较为常见的肿瘤, 多为良性肿瘤, 外科手术治疗后, 大多预后较好, 随着外科腹腔镜的发展, 腹腔镜肾上腺手术已成为治疗肾上腺肿瘤的标准手术方式, 目前最常用的为经腹腔和腹膜后手术, 均能安全完成肾上腺切除手术, 但认为经腹腔入路较腹膜后入路更具侵袭性, 分离组织较多, 容易扰动腹腔, 术后肠粘连、肠麻痹﹑腹膜炎、肠梗阻发生率高;而经腹膜后入路可直达手术术野, 分离组织少, 损伤轻微, 对腹腔干扰较少, 可有效避免肠粘连及肿瘤腹腔种植, 且保证术后引流物局限于后腹腔不污染腹腔[2]。由于肾上腺肿瘤位置一般较高、较深, 进行开放手术时往往需要通过较深的切口来暴露肿瘤, 将会对患者组织造成较重的损伤, 虽然手术视野大, 暴露好, 但是创伤大, 易损伤胸膜、腹内脏器、肋下神经等, 并且术后恢复时间长, 遗留较长手术瘢痕, 切口疝等并发症发生率高。而后腹腔镜通过腹膜后入路, 具有手术视野清晰、解剖层次精确、破坏组织小、出血少和并发症少等优点, 该技术已逐渐代替开放手术成为治疗肾上腺肿瘤的首选方法, 在肾上腺以及肾脏疾病的外科手术中, 已几乎成为金标准[3, 4]。本研究结果显示, 开放手术组术中大出血7例, 切口感染2例, 切口疝10例, 高、低血压危象4例;后腹腔镜组高碳酸血症2例, 皮下气肿3例,
切口感染1例;后腹腔镜组并发症发生情况优于开放手术组(P<0.05)。后腹腔镜组患者手术时间为(80.8±14.7)min、术中出血量为(76.4±22.7)ml、术后住院时间为(5.03±1.42)d, 均少于开放手术组的(122.3±19.2)min、(138.9±18.5)ml、(8.69±2.01)d, 比较差异有统计学意义(P<0.05)。后腹腔镜组平均疼痛评分为(50.9±10.3)分, 开放手术组为(89.7±9.2)分;后腹腔镜组生活质量评分为(88.6±21.3)分, 开放手术组为(54.7±19.6)分, 比较差异均具有统计学意义(P<0.05)。因此, 后腹腔镜技术更能减轻患者疼痛, 提高患者的生活质量, 为患者所接受。
虽然腹腔镜手术优势明显, 但也需严格掌握其适应证和禁忌证。随着腹腔镜技术不断进步, 过度肥胖、肿瘤瘤体直径较大等原来被认为是手术禁忌或不宜手术者, 都可以通过腹腔镜手术取得良好手术效果。对于肾上腺肿瘤直径>6 cm 患者, 是否适合腹腔镜手术治疗, 尤其是经后腹腔镜手术, 目前仍有争议。厉彦卓等[5]相关学者研究认为肿瘤直径>6 cm的肾上腺肿瘤在考虑行后腹腔镜手术时要格外慎重, 较大肿瘤恶性程度增加, 并且腹腔镜手术空间相对狭小, 提高了切除的技术难度, 若操作不慎可能造成肿瘤的种植性转移。临床操作中腹腔镜手术适于直径<6 cm的肾上腺肿瘤, 直径>6 cm的肿瘤表面血管丰富, 手术困难较大, 不宜选择腹腔镜手术。但随着腹腔镜手术经验的积累, 肿瘤大小已不再是选择腹腔镜手术治疗的决定因素[6]。对直径>6 cm的肾上腺肿瘤患者, 若术前定位明确, 与下腔静脉、腹主动脉无紧密粘连的肿瘤也可以选择后腹腔镜手术。对肿瘤行CT平扫加增强及三维成像、血管成像, 根据肿瘤包膜的完整性及肿瘤与下腔静脉、腹主动脉、肾血管的关系及术者技术水平制定合理的手术方案。尽量由富有经验的操作者进行手术, 术中发现问题及时处理, 可增加手术成功机会。
在手术并发症方面, 后腹腔镜的主要并发症是皮下气肿, 可能与腹膜后间隙较疏松而易于吸收CO2、术者操作不当或者腹压过高有关, 因此, 腹膜后腹腔镜手术对术者的操作水平有较高的要求, 手术过程中还应维持适度麻醉深度及肌松, 防止麻醉过浅导致腹压过高。若发生广泛皮下气肿, 暂停手术操作, 放气消除气腹, 适当过度通气, 确保患者围术期安全 [7]。肾上腺肿瘤组织在手术中一般容易破裂出血, 而且止血困难, 传统开放手术具有较大的手术伤口, 而后腹腔镜手术切口较小, 同时应用钛夹将中央静脉主干血管和肾上腺动脉夹闭, 使术中出血量明显减少, 本研究中后腹腔镜组术中出血量少于开放手术组, 说明后腹腔镜手术可以减少术中出血量。后腹腔镜手术中出血原因通常为暴露不佳, 术中发现有出血时, 迅速用吸引器吸净术野, 寻及出血点, 应用超声刀或电凝止血, 必要时钛夹夹闭。寻找出血点有困难时, 可先用纱布条压迫止血, 继续游离其他部位, 显露清楚后, 再有效处理出血点, 切忌在血泊中盲目钳夹, 造成严重后果。如以上处理无效, 出血不易控制时, 应立即中转开放手术[8]。
对于后腹腔镜技术在切除肾上腺肿瘤手术中的应用, 体会如下:①做好充分的术前准备:a.皮质醇增多症患者, 术前1 d应补充皮质激素, 术中备好300 mg氢化可的松; b.醛固酮增多症患者, 使用安体舒通纠正水电解质紊乱, 并控制血压; c.嗜铬细胞瘤患者, 术前用哌唑嗪控制血压至150/90 mm Hg以下, 术前3 d扩容;d. 对于未能良好控制高血压的患者, 加用钙离子拮抗剂或血管紧张素转化酶抑制剂; e. 对于心率较快患者, 加用β-受体阻滞剂。②术前仔细阅读CT或MRI片, 判断肿瘤与周围脏器的关系, 结合患者自身生理特征和病情特点, 决定手术入路, 制定手术预案。③腹腔镜手术对解剖平面的辨认及正确分离尤为重要, 沿着正确的解剖平面寻找分离肾上腺快速、出血少, 尽量保证无出血或减少出血, 始终保持腹腔镜下手术视野清晰, 才能进一步分离。④手术成功的先决条件是准备尽可能大的腹膜后间隙, 操作过程中要严格摆好侧卧位, 选择合适的穿刺点, 用水囊充分扩张腹膜后间隙, 肾周筋膜切口尽可能高并且足够大, 保证视野显露充分, 认清后腹膜的局部解剖标志, 避免损伤周围组织器官。⑤手术成功的关键是寻找肾上腺及肿瘤, 手术顺利进行的前提是快速分离到肾上腺肿瘤层面, 特别是较小的肿瘤, 常位于肾脏上极的内上方, 位置较深, 需解剖分离。相关学者认为直径<3 cm 的肾上腺肿瘤直接显露肾上极, 并以肾上极为解剖标志进行分离, 可迅速准确定位, 避免盲目寻找造成损伤 [3]。
综上所述, 后腹腔镜技术治疗肾上腺肿瘤, 具有出血量少、创伤小、住院时间短、并发症少、患者痛苦小、术后恢复快等优势, 且安全有效, 成为肾上腺疾病手术治疗的首选方法, 值得临床推广应用。
参考文献
[1] Gagner M, Lacroix A, Bolté E. Laparoscopic adrenalectomy in Cushings syndrome and pheochromocytoma. New England Journal of Medicine, 1992, 327(14):1033.
[2] 熊丙建, 唐明忠, 江铎, 等. 后腹腔镜与开放手术行肾及肾上腺肿瘤切除临床对比研究. 中华临床医师杂志(电子版), 2014(5):9-12.
[3] 吴大鹏, 宋文斌, 杨志尚, 等. 后腹腔镜下肾上腺肿瘤切除212例临床分析. 现代泌尿外科杂志, 2013, 18(1):71-72.
[4] Ai X, Wang BJ, Wu Z, et al. New porcine model for training for laparoscopic ureteral reimplantation with horn of uterus to mimic enlarged ureter. Journal of Endourology, 2010, 24(1):103-107.
[5] 厉彦卓, 张国华, 许崇良. 腹膜后腹腔镜肾上腺肿瘤手术46例临床分析. 腹腔镜外科杂志, 2010, 15(9):710-711.
[6] Gill IS. The case for laparoscopic adrenalectomy. Journal of Urology, 2001, 166(2):429-436.
[7] 刘中杰, 吴红. 腹膜后腹腔镜手术致广泛皮下气肿的处理. 广东医学, 2010, 31(15):1925.
[8] 宋国祥, 张道习, 周益龙, 等. 后腹腔镜肾上腺肿瘤切除术22例报告. 中华全科医学, 2010, 8(1):43-44.
[收稿日期:2016-08-01]

