胸椎嗜酸性肉芽肿1例及文献复习
李会侠 雷新玮
临床探究与评析
胸椎嗜酸性肉芽肿1例及文献复习
李会侠 雷新玮
目的结合脊柱嗜酸性肉芽肿的影像表现,加强对脊柱椎体破坏性疾病的鉴别诊断能力。方法分析1例胸椎嗜酸性肉芽肿病人的CT及MRI表现,同时就脊柱椎体破坏伴周围软组织影的影像诊断文献予以复习。结果CT示T7椎体呈楔形,其内可见溶骨性骨质破坏,T6、T8椎体前缘局部皮质不规则,可见骨质破坏;周围软组织呈明显梭形增厚;诸椎间盘信号正常,椎间隙未见变窄。MRI平扫示T7椎体呈楔形,T1WI呈低信号,T2WI呈稍高信号,T2WI抑脂序列呈高信号,周围可见软组织影包绕;T6、T8椎体于T2WI抑脂序列上信号略增高。MRI增强示T7椎体呈均匀强化;周围软组织影呈均匀强化,强化方式与病变椎体一致。手术后病理学检查结果符合骨的朗格汉斯细胞增生症。结论脊柱嗜酸性肉芽肿椎体破坏多位于椎体中部,典型表现为“扁平椎”或“铜板椎”,椎间盘不受累,增强扫描椎旁软组织明显强化,信号改变及强化方式与病变椎体一致等影像特点是鉴别诊断的关键。
脊柱;嗜酸性肉芽肿;体层摄影术,X线计算机;磁共振成像
Int J Med Radiol,2016,39(6):671-674
骨嗜酸性肉芽肿(eosinophilic granuloma,EG)属于朗格汉斯细胞增生症(Langerhans cell histiocytosis,LCH)中的最轻型和局限型,儿童及青少年多发,病因不明,目前认为与原发性免疫缺陷有关[1]。起病缓慢,早期临床症状轻微,病变有自限自愈的特点[2],一般预后较好。全身骨骼均可受累,脊柱是本病的好发部位之一,以胸、腰椎最为常见,颈椎次之[3]。本文报道1例胸椎嗜酸性肉芽肿临床、影像及组织病理学资料,并结合文献资料分析脊柱嗜酸性肉芽肿的影像表现特点及其鉴别诊断。
1 临床资料
病人女,20岁。主因后背痛1个月就诊,无其他不适症状。查体:后背正中压痛(++)。既往史、个人史、家族史均无异常。
2 实验室检查
血常规:白细胞计数升高(9.53×109/L,正常参考
值:3.5×109/L~9.5×109/L),红细胞计数正常(4.02× 1012/L,正常参考值:3.8×1012/L~5.1×1012/L)、血红蛋白正常(123 g/L,正常参考值:115~150 g/L)、血小板计数正常(340×109/L,正常参考值:125×109/L~350× 109/L),中性粒细胞计数升高(7.04×109/L,正常参考值:1.8×109/L~6.3×109/L),淋巴细胞计数(1.88×109/L,正常参考值:1.1×109/L~3.2×109/L)和单核细胞计数(0.52×109/L,正常参考值:0.1×109/L~0.6×109/L)正常,嗜酸性粒细胞计数(0.07×109/L,正常参考值:0.02×109/L~0.52×109/L)和嗜碱性粒细胞计数(0.02× 109/L,正常参考值:0~0.06×109/L)正常。血沉明显升高(40.0 mm/h,正常参考值:0~20 mm/h)。C反应蛋白显著升高(19.7 mg/L,正常参考值:0~8.0 mg/L)。抗链O正常(47.5 kU/L,正常参考值0~116 kU/L,1 kU/L=1 IU/mL)。类风湿因子正常(<20.0 kU/L,正常参考值0~20 kU/L)。
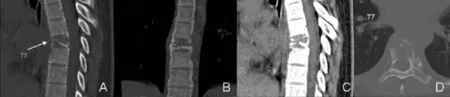
图1 胸椎CT平扫影像。A骨窗矢状重组,B骨窗冠状重组,C软组织窗矢状重组,D骨窗横断面。
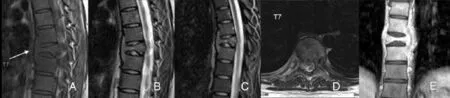
图2 胸椎MRI影像。A-C分别为矢状面T1WI、T2WI、T2WI抑脂序列;D横断面T1WI。E冠状面增强MRI。
3 影像表现
胸椎CT示:胸椎椎体顺列良好,T7椎体高度变矮呈楔形,内可见溶骨性骨质破坏,T6、T8椎体前缘局部皮质不规则,可见骨质破坏;周围软组织明显梭形增厚,CT值约34.6 HU;诸椎间隙未见变窄(图1)。
胸椎MRI平扫示:胸椎生理曲度存在,T7椎体高度变矮呈楔形,T1WI呈低信号,T2WI呈稍高信号,T2WI抑脂序列信号略增高,周围可见软组织影包绕,上下终板完整;T6、T8椎体在T2WI抑脂序列上呈现信号略增高。诸椎间盘形态、信号未见异常,诸椎间隙未见变窄,所示脊髓段未见异常信号影(图2A-D)。
胸椎MRI增强示:T7椎体呈均匀强化,T6、T8椎体呈轻度均匀强化,T6-8椎体周围软组织影呈均匀强化,余未见异常强化影(图2E)。
4 手术后病理结果
病理结果为朗汉斯细胞增生症(图3)。免疫组化结果显示:CD1a(+),CD20(-),CD21(-),CD23(-),CD3(-),CD30(-),CD68(部分+),CK混(-),EMA(-),HLA-DR(+),Ki-67(20%+),Langerin(+),Lysozyme(+),S-100(+)。

图3 镜下可见大量朗格汉斯细胞,其间散在嗜酸性粒细胞(HE,×10)
5 讨论
5.1 临床特点骨嗜酸性肉芽肿是指局限于骨的组织细胞增多症,属于朗格汉斯组织细胞增生症的
一种常见类型,是一种以骨质破坏、组织细胞增生和嗜酸性细胞浸润为主要特点的疾病,病因及发病机制不明[4],好发于20岁以下的儿童及青少年,男女比例约2.5∶1。临床表现为患部疼痛,无特异性,一般无全身症状,有自限自愈的倾向[2],部分病例的实验室检查可出现血沉增快或嗜酸性粒细胞增高[5],本病例血沉增快。病理上以大单核细胞、嗜酸性粒细胞浸润形成肉芽肿为特点,自骨髓腔侵蚀骨皮质,甚至穿破骨皮质形成局部软组织肿块。本病可分为3个阶段:①增生期:朗格汉斯细胞聚集增生、广泛浸润而引起骨质疏松;②肉芽肿期:伴随病变进展,肉芽肿代替正常骨组织,形成骨缺损;③纤维化修复期:病变治愈、修复,纤维组织代替肉芽肿,可见骨质增生、硬化[6]。
5.2 影像特征脊柱嗜酸性肉芽肿病灶多位于椎体中部,骨质破坏明显而脊髓及神经根较少受压,故临床症状较轻[7]。影像检查可明确病灶部位、范围、有无继发病理性骨折及有无脊髓和神经受压情况,有助于临床诊断。CT表现为椎体不同程度溶骨性破坏,部分病灶内或周边可见残存小碎骨片,椎体破坏多呈单个或跳跃式,大多伴有轻度骨膨胀改变,边缘可见轻度硬化。活动期以骨质破坏表现为主,修复期表现为骨质破坏减少,骨质增生硬化增多,密度增高,椎体受压变扁呈楔形变或明显变扁呈硬币状。利用多平面三维重组,能直观显示病椎与相邻椎体之间的关系。当椎体压缩明显或多个椎体连续受累时,椎体相互靠拢,可导致椎体后突畸形,晚期常见骨质增生硬化,破坏区逐渐减少,病椎椎体密度增高。MRI主要表现为病变椎体形态结构及信号异常改变,椎体呈斑片状溶骨性骨质破坏,随着病情发展,椎体压缩变扁或呈盘形,称之为“扁平椎”或“铜板椎”,影像表现具有特异性[8]。T1WI呈低信号,T2WI呈稍高信号,T2WI抑脂序列信号增高,增强扫描显示病灶信号强度呈快速明显强化,提示病灶血液供应丰富。通常不累及椎间盘。椎旁常伴有软组织肿块,增强亦有明显强化,其信号改变及强化方式与病变椎体一致,此征象具有重要价值,是诊断脊柱嗜酸性肉芽肿的重要征象[9]。
5.3 鉴别诊断脊柱嗜酸性肉芽肿因发病年龄及病程不同,其影像表现多样[10],且椎体的病变以单发最为常见,而本病例为多发,临床容易误诊。因此,应与以下疾病进行鉴别诊断。
5.3.1 与脊柱结核鉴别结核分枝杆菌首先破坏椎体终板,进而通过破坏通道侵入椎间盘,易侵犯邻近椎间盘造成邻近椎间隙变窄[11],这是脊柱结核与脊柱嗜酸性肉芽肿最主要的鉴别点。脊柱结核大多为相邻两个椎体溶骨性骨质破坏,病变信号多位于椎体后方,骨质破坏严重,呈碎块状、虫蚀状,常同时伴有沙粒样死骨,病灶边缘硬化[12]。骨质破坏进行性发展,使椎体塌陷,楔形变,终板断裂,致脊柱成角后凸畸形或神经损伤。易形成椎旁蔓延性脓肿及硬膜外脓肿蔓延。CT表现为椎体局限性密度减低,边缘模糊;椎间隙有不同程度的变窄或消失;脊椎周围有低密度梭形软组织影,边缘不清,部分可见砂粒样钙化。MRI示椎体T1WI低信号,T2WI呈混杂信号;椎间盘T1WI低信号,T2WI高信号;脊椎周围软组织为T1WI低信号,T2WI呈混杂高信号,病变范围广,增强呈不均匀强化。
5.3.2 与化脓性脊柱炎鉴别化脓性炎症是由非特异性细菌感染导致急性非特异性炎症反应,在炎症反应过程中大量嗜中性粒细胞分泌蛋白水解酶,进而直接溶解破坏椎间盘[13]。化脓性脊柱炎可累及椎体、椎间盘,病灶周围骨质硬化较明显,椎旁软组织脓肿较弥漫,边界不清,椎体基本保持原高度。受累椎体和椎间盘在T1WI上呈广泛融合的低信号,椎体和椎间盘分界模糊不清;而在T2WI上,受累椎体与椎间盘的信号强度增高,椎间盘体积变小或消失,残留部分呈略低或略高的信号,正常髓核内裂隙消失,抑脂序列上呈等高信号。临床上多数有持续红肿热痛的症状,实验室检查白细胞会明显增高,结合临床表现以及实验室检查有助于鉴别。
5.3.3 与脊柱转移瘤鉴别椎体转移瘤与脊柱嗜酸性肉芽肿主要鉴别点为前者多见于老年病人,多有原发肿瘤病史,多椎体破坏时呈跳跃式分布,常伴椎弓根破坏[14],椎间盘不受累,椎旁软组织肿块为结节状,肿块较为局限,MRI增强呈椎体周边环形强化,椎体多为不均匀强化。其临床症状多较重,疼痛剧烈,与脊柱嗜酸性肉芽肿全身症状轻微不同,综合临床资料及影像特点较易鉴别。
综上所述,当儿童及青少年出现椎体骨质破坏,压缩变扁,而相邻椎间隙正常时,应考虑嗜酸性肉芽肿的可能,扁平椎是其较具特征性的表现。CT和MRI检查对脊柱嗜酸性肉芽肿具有重要诊断价值,为临床诊断和手术方式的选择提供可靠依据。
[1]Ueda Y,Murakami H,Demura S,et al.Eosinophilic granuloma of
the lumbar spine in an adult[J].Orthopedics,2012,35:1818-1821.
[2]Karagoz Guzey F,Bas NS,Emel E,et al.Polyostotic monosystemic calvarial and spinal Langerhans'cell histiocytosis treated by surgery and chemotherapy[J].Pediatr Neurosurg,2003,38:206-211.
[3]Huang W,Yang X,Cao D,et al.Eosinophilic granuloma of spine in adults:a report of 30 cases and outcome[J].Acta Neurochir,2010, 152:1129-1137.
[4]Asri AC,Akhaddar A,Mostarchid B,et al.Multiple lytic lesions of the spine:a rare diagnosis of eosinophilic granuloma in an adult:a case report[J].Acta Neurochir(Wien),2010,152:703-706.
[5]Greenlee JD,Fenoy AJ,Donovan KA,et al.Eosinophilic franuloma in the pediatric spine[J].Pediatr Neurosurg,2007,43:285-292.
[6]陈韵,周永红,林琼燕.骨嗜酸性肉芽肿的CT和MRI表现及其病例基础[J].实用放射学杂志,2011,27:917-920.
[7]李瑞琪.脊柱嗜酸性肉芽肿影像学特点分析[J].现代医用影像学, 2015,24:743-745.
[8]Azouz EM,Saigal G,Rodriguez MM,et al.Langerhans'cell histiocytosis:pathology,imaging and treatment of skeletal involvement[J]. Pediatr Radiol,2005,35:103-115.
[9]方佃刚,李志勇,吕晓静,等.磁共振成像对儿童脊柱嗜酸性肉芽肿的诊断价值[J].实用医技杂志,2016,23:344-346.
[10]王亚捷,杨帆,葛微,等.脊柱嗜酸性肉芽肿的影像学分析[J].医学影像学杂志,2016,26:319-323.
[11]Garg RK,Somvanshi DS.Spinal tuberculosis:a review[J].J Spinal Cord Med,2011,34:440-454.
[12]徐嬿,杨贤卫,郑芸,等.脊柱结核和非结核性脊柱炎的MRI影像鉴别[J].临床放射学杂志,2015,34:960-966.
[13]刘涛,孙建民,崔新刚,等.MRI及病理学鉴别早期化脓性脊柱炎及布氏杆菌脊柱炎中的应用及价值[J].中国组织工程研究,2014, 18:499-504.
[14]李豪刚,郭学军,李兴荣,等.MRI、CT及DR在脊柱转移瘤诊断中的应用价值[J].中华临床医师杂志(电子版),2012,6:1326-1328.
(收稿2016-10-31)
专家点评(雷新玮):本病例影像特点:T7椎体压缩骨折,T6、T8椎体前缘骨质破坏;椎体未见明显增生硬化表现,未见死骨,椎间盘未见受累,周围软组织肿胀、包绕椎体前缘,增强检查可见明显均匀强化。多发椎体骨质破坏,考虑的鉴别诊断应包括炎症病变、肿瘤及肿瘤样病变。本病例椎间隙保持正常,椎间盘未受累,是排除感染性病变的关键征象,尽管脊柱结核好发于青少年,亦可通过前纵韧带下向相邻椎体蔓延,但仔细观察影像,椎间盘未见异常信号增高,所以首先要排除诊断;化脓性脊柱炎,椎间盘早期受累亦是诊断及鉴别诊断的关键征象。其次要进行鉴别的是发生于椎体的肿瘤及肿瘤样病变,椎体多发骨质破坏,常见的肿瘤包括转移瘤、淋巴瘤、骨髓瘤等,这些肿瘤发病年龄相对较大,病程较长。转移瘤椎体骨质破坏呈侵蚀性、虫蚀样骨质破坏,边界模糊,大多数发生于椎体后半部、附件区椎弓根破坏的特点;脊柱淋巴瘤呈渗透性骨质破坏,破坏椎体周围可见软组织肿块,且软组织肿块范围大于骨质破坏的范围;骨髓瘤多见于中老年男性病人,呈圆形或穿凿样溶骨性破坏,边界较清楚。本例病人年龄20岁,腰背痛1个月,且破坏椎体周围软组织是弥漫肿胀并非软组织肿块形成,故亦不先考虑。
脊柱嗜酸性肉芽肿好发于青少年,典型表现为“扁平椎”或“铜板椎”,本病例的T7椎体表现为较典型扁平椎改变,但相邻的T6、T8椎体前缘骨质破坏是造成本例诊断困难的原因。嗜酸性肉芽肿可分为3个阶段:增生期、肉芽肿期及纤维化修复期。本病例T7椎体周围软组织明显均匀强化,提示破坏椎体周围肉芽组织形成,并且包括椎体形成所谓“套袖征”,且软组织强化方式与破坏椎体强化方式一致,此为诊断脊柱嗜酸性肉芽肿最具价值的征象。
Thoracic spinal eosinophilic granuloma:a case report and literature review
LI Huixia,LEI Xinwei.
Department of Radiology,Tianjin First Center Hospital,Tianjin 300192,China
Objectives To illustrate the image findings of thoracic spinal eosinophilic granuloma and to strengthen the ability of differential diagnosis for spinal vertebral destructive diseases.MethodsImages of a case with thoracic spinal eosinophilic granuloma were analyzed and literatures of imaging diagnosis of spinal vertebral destruction with the surrounding soft tissue shadow were reviewed.ResultsPrecontrast CT scan revealed a collapse of T7vertebral body,dissolved bony destruction of T6&T8vertebral body,and extension to paravertebral soft tissue and epidural space without invasion to adjacent disc spaces.MRI showed a collapse of T7vertebral body,hypointensity on T1WI,mild hyperintensity on T2WI and T2WI FLAIR,which was embedded in a paravertebral soft tissue;the signal of the T6&T8vertebral body showed mild hyperintensity on the T2WI FLAIR.Enhanced scan showed both the lesions and the surrounding soft tissue were enhanced.Immunohistochemistry showed Langerhans cell histiocytosis.ConclusionsThe key signs in the differential diagnosis of spinal eosinophilic granuloma include the vertebral destruction in the middle of the vertebral body,presence of typical"vertebra plana",generally not involving the intervertebral disc,the similar enhancement behavior within the lesions and surrounding soft tissue,etc.
Spinal column;Eosinophilic granuloma;Tomography,X-ray computed;Magnetic resonance imaging
10.19300/j.2016.L4650
R445;R681.5
A
天津市第一中心医院放射科,天津300192
雷新玮,E-mail:leixinwei66@163.com