外伤性与动脉瘤性蛛网膜下腔出血脑血管痉挛的对比分析
路惊宇 王小健
(西安市长安区医院神经内科,陕西 西安 710100)
·论著·
外伤性与动脉瘤性蛛网膜下腔出血脑血管痉挛的对比分析
路惊宇 王小健*
(西安市长安区医院神经内科,陕西 西安 710100)
目的对比分析外伤性与动脉瘤性蛛网膜下腔出血发生脑血管痉挛的危险因素。方法收集50例外伤性蛛网膜下腔出血(TSAH)和72例动脉瘤性蛛网膜下腔出血(ASAH)的临床资料,采用单因素分析法及多因素Logistic回归分析法分析两组患者发生脑血管痉挛(CVS)的危险因素。结果TSAH患者体温,白细胞计数和舒张压水平均高于ASAH患者(P=0.041;P=0.005;P=0.000)。单因素分析发现高血压和Fisher分级对TSAH组发生CVS有显著影响(P=0.031;P=0.012);吸烟,二次出血,Fisher分级及Hunt-Hess分级对ASAH组发生CVS有显著影响(P=0.044;P=0.002;P=0.025;P=0.010);多因素 Logistic回归分析发现对于TSAH患者,仅Fisher分级是CVS的危险因素(OR=0.237, 95%CI 0.065-0.857,P=0.028);对于ASAH患者,二次出血(OR=12.035, 95%CI 1.645-88.028,P=0.014),Fisher分级(OR=0.200, 95%CI 0.056-0.717,P=0.013)和Hunt-Hess分级(OR=0.259, 95%CI 0.073-0.919,P=0.037)是发生CVS的危险因素。结论对于TSAH患者,仅Fisher分级是发生CVS的危险因素;而对于ASAH患者,其发生CVS的危险因素包括二次出血,Fisher分级和Hunt-Hess分级。
外伤性蛛网膜下腔出血; 动脉瘤性蛛网膜下腔出血; 发生脑血管痉挛; 危险因素
蛛网膜下腔出血(subarachnoid haemorrhage, SAH)是一种临床工作中常见的神经系统急危重症,是指血液直接流入蛛网膜下腔而引起的一类临床综合征[1,2]。动脉瘤性蛛网膜下腔出血(aneurysmal subarachnoid haemorrhage, ASAH)是SAH的重要类型,近年来随着交通运输业和建筑工业的发展,高能量导致的外伤性蛛网膜下腔出血(traumatic subarachnoid haemorrhage, TSAH)的发病率呈上升趋势[3]。脑血管痉挛(cerebral vasospsam, CVS)是SAH患者死亡和致残的重要原因,如何有效的防治CVS一直是该领域的热点方向[4,5]。但目前关于SAH患者发生CVS的危险因素分析研究多以ASAH为主,TSAH的相关研究缺乏。因此,本研究比较TSAH和ASAH患者的临床特征,对比两者发生CVS的危险因素,为临床工作提供参考。
对象与方法
一、研究对象
通过我院伦理委员会批准,且经患者完全知情同意。回顾性总结2010年1月至2015年10月在我院住院的符合标准的TSAH和ASAH患者的临床资料。TSAH纳入标准:①明确的颅脑外伤史;②发病48 h内入院诊治;③脑CT或(和)MRI检查确认为SAH,并提示无脑室内出血及无直径gt;2 cm的颅内出血。ASAH纳入标准:①发病48 h内入院诊治;②既往ASAH发作患者,距离本次发作大于1个月;③经数字减影全脑血管造影(digital subtraction angiography, DSA)或(和)CTA、MRA检查确认出血部位存在动脉瘤;④脑CT或(和)MRI检查确认为SAH,并提示无脑室内出血及无直径gt;2 cm的颅内出血。排除标准:①病情严重入院后迅速死亡者;②合并颅内肿瘤等严重神经系统疾病;③合并严重肝肾功能障碍,凝血功能障碍等疾病的患者。共收集TSAH患者50例,ASAH患者72例。
二、CVS诊断标准
①病情好转后突发的病情恶化,包括意识障碍,颅内高压加重等;②出现肢体运动、感觉障碍,失明,失语等神经系统定位体征;③DSA,或CTA,或MRA等影像学检查提示CVS;④经颅多普勒超声检查提示CVS。符合上述1项或多项,且发生在发病2~21 d内,在排除再出血、颅内血肿、电解质紊乱等因素后,可诊断CVS[6]。
三、评价指标
收集患者相关临床资料,包括患者性别,年龄,高血压病史,糖尿病病史,吸烟史,饮酒史,Fisher分级,入院时体温,白细胞计数,空腹血糖,收缩压及舒张压,同时记录ASAH患者动脉瘤Hunt-Hess分级结果,既往ASAH病史及本次是否存在二次出血。
四、统计学方法
结 果
一、两组患者基本临床特征比较
TSAH组与ASAH组相比较,TSAH患者更多表现为体温升高,白细胞计数升高和舒张压(diastolic blood pressure,DBP)升高(均Plt;0.05)。两组在年龄,性别,CVS发生率,高血压、糖尿病患病率,吸烟、饮酒,Fisher分级,空腹血糖和收缩压(systolic blood pressure,SBP)等方面的差异无统计学意义(均Pgt;0.05)(表1)。
GroupnYear(yr)CVSMaleHypertensionDiabetesSmokingDrinking TSAH5053.3±12.818(36.0)24(48.0)18(36.0)16(32.0)12(24.0)17(34.0) ASAH7257.3±10.921(29.2)31(43.1)32(44.4)23(31.9)22(30.6)25(34.7)

GroupnFisherⅠ+ⅡTemperature≥37.4℃Whitebloodcellcount(×109/L)Fastingblood⁃glucose(mmol/)SBP(mmHg)DBP(mmHg) TSAH5031(62.0)18(36.0)9.3±3.56.3±2.1139.7±20.485.3±16.8 ASAH7242(58.3)14(19.4)a7.5±3.1b6.4±2.5148.4±27.696.0±13.3b
aPlt;0.05,bPlt;0.01,vsTASH group
二、TSAH患者发生CVS的危险因素分析
单因素分析结果显示CVS组患者高血压患病率和Fisher分级Ⅲ级人数比例更高,差异具有统计学意义(表2)。进一步行多因素二分类Logistic回归分析,结果提示Fisher分级是TSAH患者发生CVS的独立危险因素(P=0.028)。
三、ASAH患者发生CVS的危险因素分析
单因素分析结果显示CVS组患者吸烟,二次出血,Fisher分级Ⅲ级,Hunt-Hess分级Ⅲ级的比例更高,差异具有统计学意义(表3)。进一步行多因素二分类Logistic回归分析,结果提示二次出血,Fisher分级和Hunt-Hess分级是ASAH患者发生CVS的独立危险因素(表4)。

GroupnYear(yr)MaleHypertensionDiabetesSmokingDrinking CVS1851.1±12.86(33.3)10(55.6)5(27.8)7(38.9)7(38.9) Non⁃CVS3254.5±12.818(56.3)8(25.0)a11(34.4)5(15.6)10(31.3)

GroupnFisherⅠ+ⅡTemperature≥37.4℃Whitebloodcellcount(×109/L)Fastingblood⁃glucose(mmol/L)SBP(mmHg)DBP(mmHg) CVS187(38.9)9(50.0)10.1±3.56.3±2.5144.9±20.687.3±16.0 NoCVS3224(75.0)a9(28.1)8.8±4.26.3±1.9135.8±19.784.2±17.4
aPlt;0.05,vsCVS group

GroupnYear(yr)MaleHypertensionDiabetesSmokingDrinking CVS2154.4±9.111(52.4)13(61.9)6(28.6)10(47.6)7(33.3) NoCVS5158.5±11.420(39.2)19(37.3)17(33.3)12(23.5)a18(35.3)

GroupnPastmedicalhistoryofASAHSecondaryhemorrhageFisherⅠ+ⅡHunt⁃HessⅠ+Ⅱ CVS214(19.0)6(28.6)8(38.1)10(47.6) NoCVS513(29.41)1(5.9)b34(66.7)a40(78.4)a

GroupnTemperature≥37.4℃Whitebloodcellcount(×109/L)Fastingblood⁃glucose(mmol/L)SBP(mmHg)DBP(mmHg) CVS215(23.8)8.4±3.25.9±1.9149.1±29.899.8±10.4 NoCVS519(17.6)7.2±3.06.6±2.7148.0±26.994.5±14.1
aPlt;0.05,bPlt;0.01,vsCVS group
表4 ASAH患者发生CVS多因素Logistic回归分析
Tab 4 Multivariable Logistic regression analysis of CVS in patients with ASAH
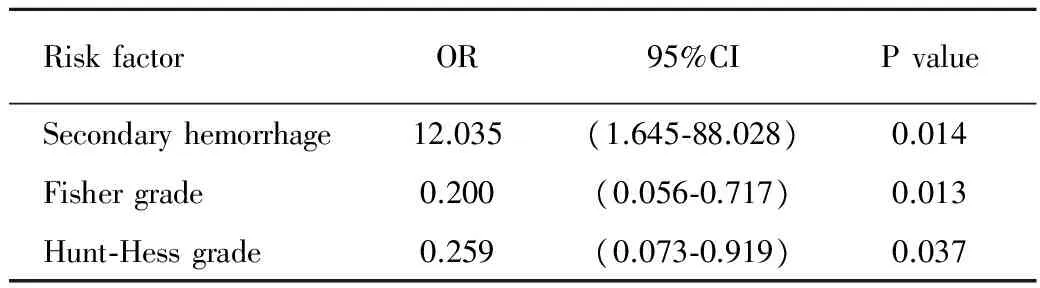
RiskfactorOR95%CIPvalue Secondaryhemorrhage12.035(1.645⁃88.028)0.014 Fishergrade0.200(0.056⁃0.717)0.013 Hunt⁃Hessgrade0.259(0.073⁃0.919)0.037
讨 论
流行病学统计显示SAH占所有急性脑卒中的15%左右,是神经系统临床死亡率和残疾率均较高的疾病[7]。长期以来,对于SAH的研究多集中在ASAH方向,关于TSAH的研究罕见,本研究首先比较ASAH和TSAH的临床特征的差别,发现TSAH患者体温升高和白细胞计数升高的比例也明显高于ASAH患者,可能与TSAH患者暴露因素明显多于ASAH患者有关;同时本研究发现ASAH组平均舒张压高于TSAH组,动脉瘤的形成和发展与患者血压存在关联,但本研究中两组收缩压差异无统计学意义,仍需进一步大样本研究证实。
SAH发病后出现的CVS是SAH患者转归不良的重要原因,但CVS发生的主要机制尚不明确,目前研究认为CVS的可能机制在于:SAH发病后各种刺激脑血管交感神经兴奋,参与收缩血管,但有动物实验发现对于切除脑血管交感神经的SAH动物模型,仍可发生CVS,说明交感神经兴奋只是CVS发作的一部分因素;出血作为占位性因素,使出血局部解剖结构发生变化,该部位的蛛网膜小梁受到机械性牵拉,促使血管收缩,这种刺激作用主要发生在SAH急性期,对迟发型CVS的作用较小;SAH后患者局部和全身的生物化学因素的变化被认为是CVS最主要的影响因素,这些因素包括NO、PKC、血清Ca2+、神经肽Y等诸多因子,这些因素均被认为可能在SAH发生后发生变化并引起CVS发生[7~12]。
不同病因引起的SAH,其发病特点、患者基本情况及疾病转归也存在差异,因此本研究分别讨论了TSAH和ASAH发生CVS的危险因素,对两种病因引起的SAH患者针对性地调整治疗方案,促进患者预后良好。TSAH患者发生CVS的单因素分析结果显示CVS组患者高血压患病率和Fisher分级Ⅲ级比例高于未发生CVS组,进一步行多因素二分类Logistic回归分析,结果显示仅Fisher分级是TSAH患者发生CVS的独立危险因素。Fisher分级主要体现患者出血量,是SAH患者病情严重程度及预后评价的重要指标,本研究结果与既往研究相符[1,13]。ASAH患者发生CVS的单因素分析结果显示吸烟,二次出血,Fisher分级Ⅲ级,Hunt-Hess分级Ⅲ级在CVS组的比例显著高于无CVS组,同样以上述参数作为自变量,进一步对行多因素二分类Logistic回归分析,结果提示二次出血,Fisher分级和Hunt-Hess分级是ASAH患者发生CVS的独立危险因素。二次出血是SAH预后不良的另一个重要影响因素,研究发现SAH患者发生二次出血后更容易发生CVS,且程度较首次出血时更重,研究认为其机制可能在于首次出血后脑血管应激后,对各种收缩管刺激的敏感性增强,再次受到刺激时收缩力也较首次出血更强[14,15]。Hunt-Hess分级是颅内动脉瘤的重要分级标准,Hunt-Hess分级Ⅲ级及以上表示患者伴随明显神经定位症状,及不同程度的意识障碍,同样也是SAH患者病情严重程度及预后评价的重要指标,本研究结果与既往多数研究相符[16]。
综上所述,两种SAH患者表现不同的临床特征,TSAH患者更容易出现体温升高,白细胞计数升高和舒张压升高。同时,两者发生CVS的危险因素也存在差别,对于TSAH患者,仅Fisher分级是发生CVS的危险因素,而对于ASAH患者,其发生CVS的危险因素包括二次出血,Fisher分级和Hunt-Hess分级。
1Rinkel GJ, Algra A. Long-term outcomes of patients with aneurysmal subarachnoid haemorrhage [J]. Lancet Neurol, 2011, 10(4): 349-356.
2Perry JJ, Stiell IG, Sivilotti ML, et al. High risk clinical characteristics for subarachnoid haemorrhage in patients with acute headache: prospective cohort study [J]. BMJ, 2010, 341(43): c5204-c5204.
3Hannon MJ, Sherlock M, Thompson CJ. Pituitary dysfunction following traumatic brain injury or subarachnoid haemorrhage-in "Endocrine Management in the Intensive Care Unit" [J]. Best Pract Res Clin Endocrinol Metab, 2011, 25(5): 783-798.
4Shankar JJ, Tan IY, Krings T, et al. CT angiography for evaluation of cerebral vasospasm following acute subarachnoid haemorrhage [J]. Neuroradiology, 2012, 54(3): 197-203.
5Ayoglu H, Gul S, Hanci V, et al. The effects of dexmedetomidine dosage on cerebral vasospasm in a rat subarachnoid haemorrhage model [J]. J Clin Neurosci, 2010, 17(6): 770-773.
6刘光健, 陈俊, 王云甫, 等. 蛛网膜下腔出血患者脑血管痉挛相关危险因素回顾性研究 [J]. 中国神经精神疾病杂志, 2010, 36(9): 554-556.
7刘伟国, 杨小锋, 曹飞, 等. 动脉瘤性蛛网膜下腔出血后症状性血管痉挛186例 [J]. 中华医学杂志, 2006, 86(15): 1040-1043.
8郭芳, 张铭, 李中振, 等. 动脉瘤性蛛网膜下腔出血后 SDHC 的危险因素分析 [J]. 中华神经外科疾病研究杂志, 2016, 14(4): 307-311.
9Rasmussen R, Juhler M, Wetterslev J. Effects of continuous prostacyclin infusion on regional blood flow and cerebral vasospasm following subarachnoid haemorrhage: statistical analysis plan for a randomized controlled trial [J]. Trials, 2014, 15: 2297-2340.
10Fischer M, Broessner G, Dietmann A, et al. Angiopoietin-1 is associated with cerebral vasospasm and delayed cerebral ischemia in subarachnoid hemorrhage [J]. BMC Neurol, 2011, 11: 59.
11Topcuoglu MA, Pryor JC, Ogilvy CS, et al. Cerebral vasospasm following subarachnoid hemorrhage [J]. Curr Treat Options Cardio Med, 2002, 4(5): 373-384.
12罗伟坚, 陈东. 蛛网膜下腔出血脑血管痉挛机制与治疗 [J]. 实用药物与临床, 2012, 15(5): 307-309.
13Conti A, Angileri FF, Longo M, et al. Intra-arterial nimodipine to treat symptomatic cerebral vasospasm following traumatic subarachnoid haemorrhage. Technical case report [J]. Acta Neurochir (Wien), 2008, 150(11): 1197-1202.
14郭俊, 荣本兵. 蛛网膜下腔出血再出血临床特点和危险因素分析 [J]. 卒中与神经疾病, 2008, 15(4): 234-236.
15蔡红星, 倪白云, 张婧. 蛛网膜下腔出血再出血临床特点和危险因素分析 [J]. 中华全科医学, 2010, 8(9): 1120-1120.
16肖利杰, 蒋敏. 蛛网膜下腔出血Hunt-Hess分级和急性期并发症与预后关系分析 [J]. 中国实用神经疾病杂志, 2011, 14(24): 41-42.
Thecomparisonofcerebralvasospsambetweentraumaticandaneurysmalsubarachnoidhaemorrhage
LUJingyu,WANGXiaojian
DepartmentofNeurology,Xi'anChang'anHospital,ShaanxiXi'an710100, China
ObjectiveThe risk factors of cerebral vasospasm (CVS) between traumatic subarachnoid haemorrhage (TSAH) and aneurysmal subarachnoid haemorrhage (ASAH) were compared and analyzed.MethodsA total of 50 patients with TSAH and 72 patients with ASAH were selected to compare the clinicopathological features between two groups. The risk factors of CVS of two groups were analyzed by univariate analysis and multiariable Logistic regression analysis.ResultsThe temperature, white blood cell count and diastolic pressure in TSAH group were higher than those in ASAH group (P=0.041;P=0.005;P=0.000). The univariate analysis showed that the factors were related to the CVS for patients with TSAH included hypertension and Fisher grade (P=0.031;P=0.012), and for patients with ASAH included smoking, secondary hemorrhage, Fisher grade and Hunt-Hess grade (P=0.044;P=0.002;P=0.025;P=0.010). Multivariable Logistic regression analysis showed that Fisher grade (OR=0.237, 95%CI 0.065-0.857,P=0.028) was associated with CVS for TSAH patients. Secondary hemorrhage (OR=12.035, 95%CI 1.645-88.028,P=0.014), Fisher grade (OR=0.200, 95%CI 0.056-0.717,P=0.013) and Hunt-Hess grade(OR=0.259, 95%CI 0.073-0.919,P=0.037) were associated with CVS for ASAH patients.ConclusionFor patients with TSAH, Fisher grade is the only independent risk factors of CVS. Meanwhile, secondary hemorrhage, Fisher grade and Hunt-Hess grade are the independent risk factors of CVS for TSAH patients.
Traumatic subarachnoid haemorrhage; Aneurysmal subarachnoid haemorrhage; Cerebral vasospsam; Risk factors
1671-2897(2016)15-420-04
R 651
A
路惊宇,副主任医师,E-mail: lujingyu1970@126.com
*通讯作者: 王小健,主治医师,E-mail: 13468978529@163.com
2016-01-20;
2016-02-24)

