超声内镜在可疑急性梗阻性胆源性胰腺炎诊治中的运用价值
邓尚新,康生朝,汪泳,耿闻男,刘鑫,秦仕钊,张方信
(兰州军区兰州总医院 消化内科,甘肃 兰州 730050)
超声内镜在可疑急性梗阻性胆源性胰腺炎诊治中的运用价值
邓尚新,康生朝,汪泳,耿闻男,刘鑫,秦仕钊,张方信
(兰州军区兰州总医院 消化内科,甘肃 兰州 730050)
目的 探讨超声内镜(EUS)在可疑急性梗阻性胆源性胰腺炎病因诊断中的价值及对患者临床治疗结局的影响。方法 回顾分析96例可疑急性梗阻性胆源性胰腺炎患者,分成早期EUS筛查组(EES)和推迟EUS筛查组(DES),比较两组患者临床治疗结局和检验指标的差异。结果 EUS对结石诊断的敏感性、特异性、准确性、阳性预测值和阴性预测值分别为96.43%、82.50%、90.63%、88.52%及94.29%。早期(72 h内)EUS检查明确病因后予以内镜干预治疗能使患者白细胞计数(WBC)、中性粒细胞百分比(N%)、总胆红素(TBIL)和血淀粉酶(AMS)更快下降(P <0.05);EES组比DES组1周腹痛缓解率更高(87.50% vs 66.67%,P =0.027)、出院更快[(12.70±2.10)d vs (14.10±3.00)d,P =0.006];推迟EUS检查患者WBC、TBIL早期明显增高,器官衰竭发生率和胰腺感染脓肿率有增高趋势。结论 可疑急性梗阻性胆源性胰腺炎患者应尽早施行内镜治疗。EUS检查结果是内镜治疗前的决策依据,能改善患者临床指标和预后,避免不必要的内镜治疗风险。
急性胆源性胰腺炎;内镜治疗;可疑梗阻
急性胆源性胰腺炎(acute biliary pancreatitis,ABP)系由胆道疾病引起的特殊类型胰腺炎,占据国内胰腺炎的60.00%[1-2]。国内指南建议[3],对于怀疑或已经证实的ABP患者,可行内镜逆行胆胰管造影术(endoscopic retrograde cholangiopancreatography,ERCP)治疗,但具体干预时间节点在轻型ABP中尚无界定。临床研究发现,20.00%~30.00%的胰腺炎患者临床经过凶险,而非病程早期的ERCP治疗会变得更复杂、并发症发生率高。因此,对于ABP患者及早明确病因、依病因施治,意义重大。本文探讨超声内镜(endoscopic ultrasonography,EUS)在可疑梗阻性ABP病因诊断中的运用及对患者临床疗效的影响。现报道如下:
1 资料与方法
1.1 一般资料
回顾分析2012年1月-2016年1月我科收治的ABP患者,分为早期EUS筛查组(early EUS scanning group,EES)和推迟EUS筛查组(delay EUS scanning group,DES)。依据胰腺炎诊治原则予以治疗[3-4],EES组入院72 h内行EUS检查,考虑胆管结石、梗阻时行ERCP治疗;DES组在保守治疗72 h后如发生胆管炎、梗阻加重等情况,予以EUS检测明确病因,必要时行补救性ERCP治疗或外科手术治疗。两组患者出院前均再次复查腹部超声。
1.2 纳入与排除标准
ABP的诊断标准以诊治指南为准[1]。纳入研究对象为经上腹部磁共振成像(magnetic resonance imaging, MRI)检测未见明确胆管结石,但具有胆管炎症状(上腹痛、高胆红素血症和腋下体温≥38.4℃)的轻型ABP患者。排除标准:①患者影像诊断(如CT、MRI或B超)已明确病因的ABP患者;②年龄<18岁;③妊娠;④既往有胃肠道改道手术,无法完成ERCP治疗;⑤重症ABP患者或濒死者。
研究期间共纳入96例ABP患者,每组48例。两组患者的构成比、一般情况差异无统计学意义,见表1。EES组入院72 h内均行了EUS检查,29例考虑胆管结石,ERCP治疗后确认26例存在结石;19例EUS检查阴性患者予以综合保守治疗,出院时复诊超声发现结石1例。DES组入院72 h之后进一步行EUS检查明确病因,32例考虑胆管结石,ERCP确认存在结石28例;16例EUS阴性患者出院时复诊腹部超声发现结石1例。结石患者行ERCP+内镜下乳头括约肌切开(endoscopic sphincterotomy,EST)+取石,EUS考虑结石但ERCP阴性患者予以EST+鼻胆管引流(nasal biliary drainage,ENBD)。ERCP治疗患者未见相关并发症,并存胆囊结石的患者建议择期胆囊手术治疗。
1.3 仪器与内镜检查治疗方法
EUS检查设备采用型号Olympus UM2000的EUS,ERCP治疗采用Olympus TJF240及TJF260v型电子十二指肠镜。EUS考虑胆管结石患者,若ERCP检查见结石则予以EST+取石,ERCP检查结石阴性患者则予以EST+ ENBD。
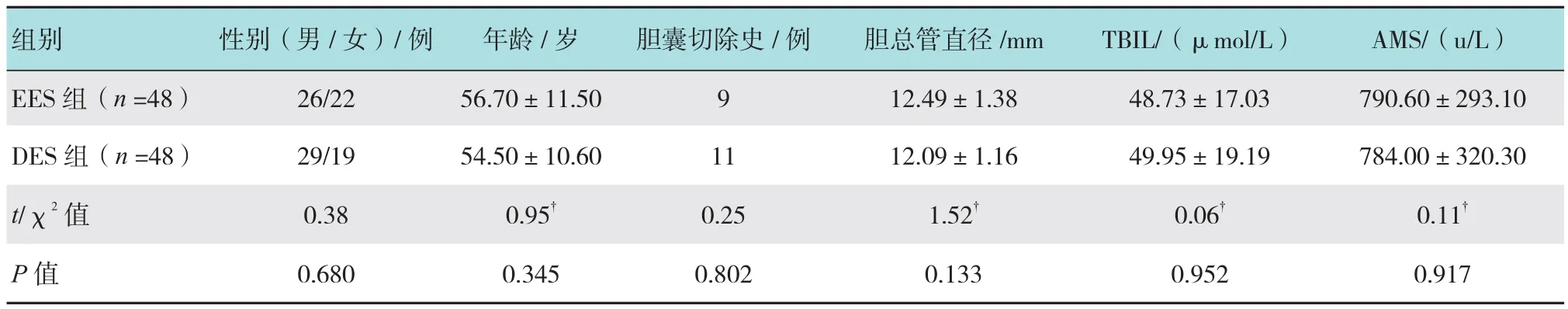
表1 两组胆源性胰腺炎患者一般临床资料信息
1.4 研究指标
①EUS诊断准确率;②两组患者临床疗效差别:住院时长、腹痛缓解率、器官衰竭发生率和外科手术率;③两组患者治疗前后体液指标变化:白细胞计数(white blood cell,WBC)、中性粒细胞比值(neutrophil ratio,N%)、C-反应蛋白(C-reactive protein,CRP)、总胆红素(total bilirubin,TBIL)、淀粉酶(amylase,AMS)。
1.5 统计学方法
采用SPSS 18.0统计学软件进行统计分析,两组间正态分布的连续变量采用均数±标准差(±s)表示,选用独立样本t检验比较,率的比较采用χ2检验。所有统计学分析均采用双侧分析,P <0.05为差异具有统计学意义。
2 结果
2.1 两组胆源性胰腺炎患者临床疗效指标变化情况
EES与DES两组的结石检出率相比(56.25% vs 60.42%)差异无统计学意义。EES组平均住院天数为(12.70±2.10)d,较DES组(14.10±3.00)d明显缩短(P =0.006);EES组治疗1周后腹痛缓解率较DES更高(87.50% vs 66.67%,P =0.027)。两组患者均有发生器官(呼吸)衰竭,但DES器官衰竭发生率具有增高的趋势(6.25% vs 2.08%,P =0.617)。两组患者重症ABP及胰腺脓肿发生率差异无统计学意义。住院期间两组患者无因胰腺感染脓肿或胆囊病变行外科手术治疗,无病故患者。见表2。
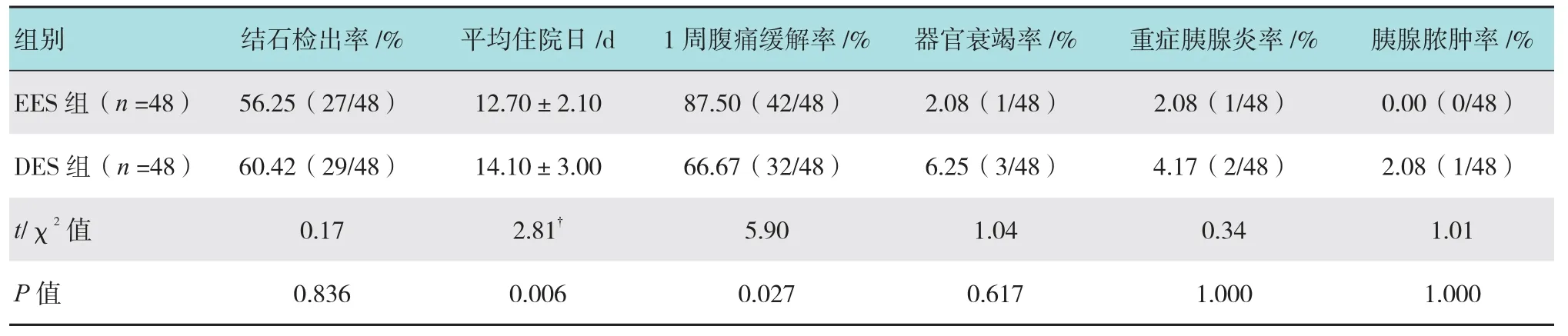
表2 两组胆源性胰腺炎患者临床疗效指标变化情况
2.2 EUS阳性的两组胆源性胰腺炎患者临床疗效指标变化情况
两组EUS检查阳性的人群中,EES组1周腹痛缓解率比DES组更高(93.10% vs 68.75%,P =0.024),见表3,EES组器官衰竭发生率和胰腺感染脓肿率更低,但差异无统计学意义。两组人群中EUS对结石诊断的敏感性96.43%(54/56)、特异性82.50%(33/40)、准确性90.63%(87/96)、阳性预测值88.52%(54/61)和阴性预测值为94.29%(33/35)。
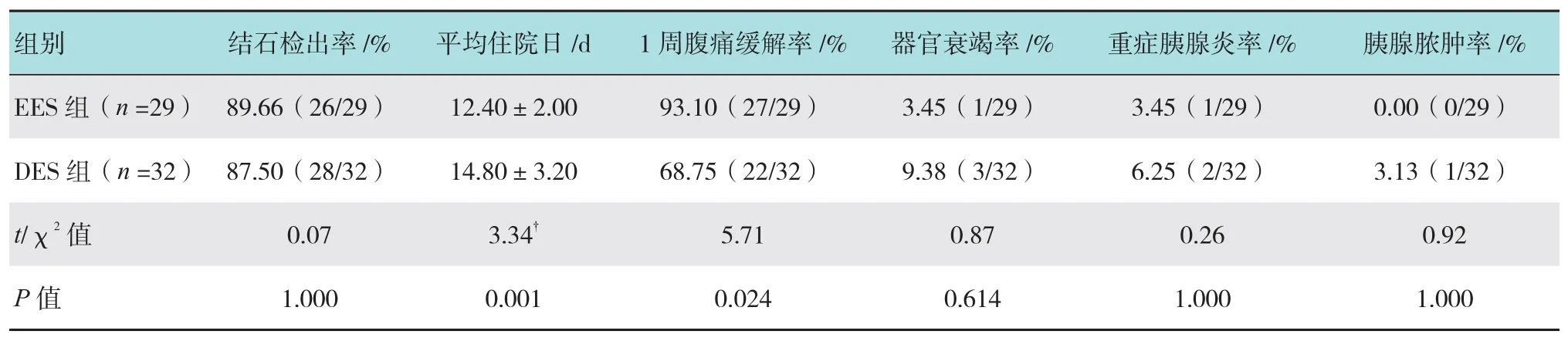
表3 EUS阳性的两组胆源性胰腺炎患者临床疗效指标变化情况
2.3 检验指标变化情况
EES组于入院72 h内行EUS检查并行ERCP治疗,术后1天WBC、N%、TBIL和AMS较入院时明显降低,治疗1周后各个指标进一步降低,差异具有统计学意义(P <0.05),见表4。DES组保守治疗72 h未能使研究指标趋于下降,予以ERCP治疗后WBC和AMS较入院时明显降低,ERCP术后1周后各指标进一步降低。与EES组相比,DES组早期未能明确病因及行内镜干预,WBC和TBIL反而比入院时明显升高,差异具有统计学意义(P <0.05)。
表4 两组行EUS检查的胆源性胰腺炎患者检验指标变化情况 (±s)

表4 两组行EUS检查的胆源性胰腺炎患者检验指标变化情况 (±s)
注:1)组内与入院时比较,P <0.05;2)与EES组比较,P <0.05
ERCP介入治疗术后1天 术后1周EES组 (n =48) (n =48) (n =29) (n =29)WBC/(×109/L) 19.05±4.77 18.38±4.51 13.05±2.901) 8.62±2.651)N%/% 81.51±6.01 82.74±6.10 77.83±8.961) 64.71±9.841)CRP/(mg/L) 70.95±35.64 72.81±31.89 57.27±20.29 16.22±1.001)TBIL/(μmol/L) 51.56±19.50 62.97±31.34 43.18±11.451) 21.60±9.311)AMS/(u/L) 809.56±302.45 656.17±270.54 334.11±174.841) 98.91±76.771)DES组 (n =48) (n =48) (n =32) (n =32)WBC/(×109/L) 18.16±3.88 20.17±3.301)2) 14.15±3.281) 9.05±2.401)N%/% 82.97±5.84 85.30±5.65 79.94±9.11 68.19±12.201)CRP/(mg/L) 67.17±27.09 74.78±29.05 60.41±21.82 19.60±9.491)TBIL/(μmol/L) 54.51±20.84 83.38±32.101)2) 49.75±15.69 19.93±11.481)AMS/(u/L) 780.12±200.78 686.24±208.13 356.85±153.941) 111.90±76.061)组别 入院时 入院72 h
3 讨论
胆管内结石或微小结石下移,阻塞胰、胆管的共同开口是导致ABP的最常见原因。研究发现,胆总管自发的向十二指肠排石达ABP病例数的50.00%以上[5-6]。虽然多数ABP经保守治疗后病情具有自限性,但仍有20.00%以上患者会出现胆管炎、梗阻而需要ERCP治疗[7-8];且20.00%~30.00%患者临床经过凶险,可发展成为重症急性胰腺炎[3]。因此,早期病因干预,对防止ABP病程进展,尤其是对于尚无胆道梗阻、无化脓性胆管炎症状的ABP患者更具临床意义。
ABP的病因诊断方法较多,除常规腹部超声、生化指标等检查外,上腹部CT、MRI或ERCP均为可行的检查手段。2013年美国胃肠病学会胰腺炎指南认为:当无胆管炎和(或)黄疸表现,但高度怀疑胆总管结石的情况下,应行磁共振胰胆管成像(magnetic resonance cholangiopancreatography,MRCP)检查,而非诊断性ERCP[9]。MRCP对于胆管病变的诊断具有无创的优点,其诊断准确率为95.20%,与ERCP相近[10-11],且避免了ERCP相关并发症(如术后胰腺炎、胆管炎等);但是对于<5 mm的胆管结石的敏感性欠佳[12],而小于5 mm的胆管结石至少是一半以上的ABP患者的病因[13]。因此,对于MRCP检查阴性、怀疑胆管梗阻的ABP患者,进行病因检查仍非常必要。EUS对小于5 mm的胆管结石的诊断准确率更高,同时对胆囊微结石也能更好的观察。国内学者的实际运用研究发现,EUS对微小结石的诊断敏感性、特异性优于MRCP,是MRCP检查的有益补充[12,14]。因此,国外也有学者认为EUS会被认为是新的诊断胆总管结石的金标准[15]。
本研究发现,对于可疑的胆管梗阻ABP患者中进一步予以EUS检测,结石检出率达58.33%(56/96),诊断结石的敏感性、特异性、准确性、阳性预测值和阴性预测值分别为96.43%、82.50%、90.63%、88.52%及94.29%。早期予以EUS检查明确病因及内镜治疗后患者住院时长更短、腹痛缓解率更高(P <0.05),且未见治疗相关并发症。因此,与国外研究结论类似[16],笔者认为在可疑梗阻性ABP诊治策略中,EUS检查有助于明确病因、能帮助制定治疗策略,即:假如EUS发现结石,可当即行ERCP+取石或EST治疗;若无结石发现,患者就没有必要额外进行ERCP治疗,进而承担相应的风险。
国内最新急性胰腺炎诊治指南认为,对于怀疑或已经证实的ABP患者应行ENBD或EST;重症ABP行ERCP干预的最佳时机为发病的48~72 h内,而轻型ABP建议住院期间均可行ERCP治疗,并没有具体的干预节点。虽然轻型ABP病程具有自限性,且小于8 mm的胆管结石可能会自发的经十二指肠排石[6,17];但研究发现约只有1/3胆管结石可自行排出[18],而20.00%~30.00%的胰腺炎患者临床经过凶险,可发展成为重症急性胰腺炎[3]。因此,在胰腺炎的急性炎症反应期,应及早对ABP病因进行早期干预。依据本研究结果,推迟EUS及随之的内镜治疗(入院72 h之后)患者WBC、N%和CRP等指标不但没有下降,反而WBC和TBIL较入院时明显升高,差异具有统计学意义(P <0.05);且发生胰腺坏死脓肿的概率及器官衰竭发生概率具有上升趋势。因此,笔者认为:在病程早期予以EUS明确病因后ERCP及早干预,能使患者获得更大的益处。
综上所述,对于MRCP检查阴性但仍高度怀疑胆管梗阻的ABP患者,应尽早完善EUS检查,评估胆管病变,以指导是否进一步ERCP治疗;EUS检查对于可疑梗阻性ABP患者的临床治疗决策起到重要作用。
[1] 陈幼祥. 胆源性胰腺炎的诊断和治疗[J]. 中国实用内科杂志,2014, 34(9): 843-846.
[2] 徐海峰, 李勇, 颜骏, 等. 急性胰腺炎病因与其严重程度的关系[J]. 中华医学杂志, 2014, 94(41): 3220-3223.
[3] 中华医学会消化病学分会胰腺疾病学组, 中华胰腺病杂志编辑委员会, 中华消化杂志编辑委员会. 中国急性胰腺炎诊治指南(2013年, 上海)[J]. 中华消化杂志, 2013, 33(4): 217-222.
[4] 中华医学会消化内镜分会ERCP学组. 内镜下逆行胆胰管造影术(ERCP)诊治指南(2010版)[J]. 中国继续医学教育, 2010,2(6): 1-20.
[5] CAVDAR F, YILDAR M, TELLIOGLU G, et al. Controversial issues in biliary pancreatitis: when should we perform MRCP and ERCP[J]. Pancreatology, 2014, 14(5): 411-414.
[6] FROSSARD J L, HADENGUE A, AMOUYAL G, et al. Choledocholithiasis: a prospective study of spontaneous common bile duct stone migration[J]. Gastrointest Endosc, 2000, 51(2):175-179.
[7] ANDERLONI A, REPICI A. Role and timing of endoscopy in acute biliary pancreatitis[J]. World J Gastroenterol, 2015, 21(40):11205-11208.
[8] BENJAMINOV F, STEIN A, LICHTMAN G, et al. Consecutive versus separate sessions of endoscopic ultrasound (EUS) and endoscopic retrograde cholangiopancreatography (ERCP) for symptomatic choledocholithiasis[J]. Surg Endosc, 2013, 27(6):2117-2121.
[9] TENNER S, BAILLIE J, DEWITT J, et al. American College of Gastroenterology guideline: management of acute pancreatitis[J]. Am J Gastroenterol, 2013, 108(9): 1400-1415.
[10] BARLOW A D, HAQQ J, MCCORMACK D, et al. The role of magnetic resonance cholangiopancreatography in the management of acute gallstone pancreatitis[J]. Ann R Coll Surg Engl, 2013, 95(7): 503-506.
[11] MOFIDI R, LEE A C, MADHAVAN K K, et al. The selective use of magnetic resonance cholangiopancreatography in the imaging of the axial biliary tree in patients with acute gallstone pancreatitis[J]. Pancreatology, 2008, 8(1): 55-60.
[12] 张皞, 黄平, 张筱凤, 等. 超声内镜、腹部超声及磁共振胰胆管造影对胆总管结石诊断价值的对比分析研究[J]. 中国内镜杂志, 2015, 21(1): 26-29.
[13] ASGE Standards of Practice Committee, MAPLE J T, BENMENACHEM T, et al. The role of endoscopy in the evaluation of suspected choledocholithiasis[J]. Gastrointest Endosc,2010,71(1): 1-9.
[14] 苏军凯, 窦春燕, 赵冰莲, 等. 超声内镜对梗阻性黄疸患者体表超声和磁共振胰胆管成像检查后的补充诊断价值[J]. 中国内镜杂志, 2015, 21(9): 910-913.
[15] GABBRIELLI A, PEZZILLI R, UOMO G, et al. ERCP in acute pancreatitis: What takes place in routine clinical practice[J]. World J Gastrointest Endosc, 2010, 2(9): 308-313.
[16] DE LISI S, LEANDRO G, BUSCARINI E. Endoscopic ultrasonography versus endoscopic retrograde cholangiopancreatography in acute biliary pancreatitis: a systematic review[J]. Eur J Gastroenterol Hepatol, 2011, 23(5): 367-374.
[17] SAVIDES T J. EUS-guided ERCP for patients with intermediate probability for choledocholithiasis: is it time for all of us to start doing this[J]. Gastrointest Endosc, 2008, 67(4): 669-672.
[18] LESZCZYSZYN J. Choledocholithiasis diagnostics-endoscopic ultrasound or endoscopic retrograde cholangiopancreatography[J]. J Ultrason, 2014, 14(57): 125-129.
(吴静 编辑)
Endoscopic ultrasonography applied in the management of suspected obstructive jaundice in acute biliary pancreatitis
Shang-xin Deng, Sheng-chao Kang, Yong Wang, Wen-nan Geng, Xin Liu, Shi-zhao Qin, Fang-xin Zhang
(Department of Gastroenterology, Lanzhou General Hospital of Lanzhou Military Command of PLA,Lanzhou, Gansu 730050, China)
Objective To explore the application value of endoscopic ultrasonography (EUS) in the diagnosis of suspected obstructive jaundice in acute biliary pancreatitis and its effect on treatment outcomes. Methods Clinical data were retrospectively collected in 96 patients with acute biliary pancreatitis (ABP) who were suspected obstructive jaundice. Patients were divided into early EUS scanning group (EES) and delay EUS scanning group(DES). Clinical treatment results and test results were compared between the two groups. Results The diagnosis sensitivity, specificity, accuracy, positive predictive value and negative predictive value of EUS were 96.43 %,82.5 %, 90.63 %, 88.52 % and 96.29 %. Early EUS scan with 72 h could identify the etiology of ABP and subsequent treatment based on the EUS can easily decrease the white blood cell count, percentage of neutrophils, total bilirubin and serum amylase (P < 0.05). The pain relief rate in EEI group after 1 week treatment was signifi cantly higher than that in the DES group (87.50 % vs 66.67 %, P = 0.027) and average length of hospitalization was shorter [(12.70 ±2.10) d vs (14.10 ± 3.00) d, P = 0.006]. Delay EUS scan were likely to have higher white blood cell count and total bilirubin, meanwhile seemed to increase the organ failure rate and necrotic infection of the pancreas. Conclusion ABP with suspected obstructive jaundice should be considered to have endoscopy intervention. Results of EUS are the basis for treatment decision, which can avoid the unnecessary endoscopy treatment.
acute biliary pancreatitis; endoscopy treatment; suspected obstruction
R576
A
10.3969/j.issn.1007-1989.2016.09.017
1007-1989(2016)09-0075-05
2016-03-30
张方信,E-mail:md_zhangfx@163.com;Tel:0931-8995274