经皮肾镜手术继发出血的处理分析
谢云峰,郭鹏,黄一鸣
(内江市第一人民医院泌尿外科,四川 内江 641000)
经皮肾镜手术继发出血的处理分析
谢云峰,郭鹏,黄一鸣
(内江市第一人民医院泌尿外科,四川 内江641000)
目的:分析采用经皮肾镜碎石取石术(percutaneous nephrolithotomy,PCNL)治疗上尿路结石发生继发出血并发症的处理方法及其效果。方法:回顾性分析内江市第一人民医院824例PCNL治疗肾结石患者的临床资料。结果:16例(1.94%)发生继发出血并发症,其中术中出血3例,术后30 d内继发出血13例。所有16例中采用输血治疗者10例(62.5%),全部患者均未行肾切除,其中7例经气囊压迫、绝对卧床休息、抗感染、止血药物等综合治疗痊愈,9例患者急诊行肾动脉造影、选择性肾动脉栓塞术(digital subtrection angiography,DSA)治疗成功。结论:PCNL继发出血是该手术难以绝对预防的并发症,与穿刺通道选择是否理想、是否暴力操作及是否合并感染等因素有关,严重者可危及患者生命。术中操作规范是预防其发生的关键,一旦发生要准确把握介入治疗(DSA)时机。
经皮肾镜手术;出血并发症;处理
肾结石的外科治疗历史可追溯到300多年前的Dominicus de Marchetti第1例肾切开术[1],尽管多年来手术方式和技巧不断发展,但传统开放手术存在的创伤大、残石率高、失血多等问题一直难以有效解决。至1981年经皮肾镜碎石取石术(percutaneous nephrolithotomy,PCNL)被正式命名以后,随着医学科学尤其是光学系统、碎石能量系统的不断进步,技术的日渐成熟,现在PCNL手术已成为复杂上尿路结石的标准治疗方法[2]。目前普遍的观点认为,该手术如果成功,则具备微创、容易处理残石等优点,但仍存在风险和一定并发症发生率,尤其是继发出血、感染[3]。其中出血并发症较为常见,可在术中立即发生,也可在术后出现,严重者短时间内大量快速失血可导致休克、甚至患者死亡的严重后果[4]。对于该类患者需要重症监护室、手术室、介入治疗科等多学科联合采用综合手段处理,对医院的综合实力有较高的要求,也因此限制了该技术在基层医院的广泛开展。对每1名泌尿外科医生而言,都需要掌握PCNL手术出血并发症常见原因、处理原则及方法。笔者所在单位在最近5年间对824例上尿路结石患者采用PCNL治疗,其中16例发生继发出血并发症,经采用卧床休息、止血对症、输血、以及选择性肾动脉栓塞(digital subtrection angiography, DSA)等不同处理均获治愈,无患者死亡。
1 资料与方法
1.1一般资料
内江市第一人民医院泌尿外科2010年1月至2014年12月共收治上尿路结石患者824例,均采用PCNL治疗,全部纳入研究。其中肾结石患者501例,输尿管上段结石患者323例;男性512例,女性312例;年龄19~76岁,平均年龄53岁。
1.2治疗
1.2.1手术器械Wolf输尿管镜(8/9.8 Fr)和20.8 Fr肾镜,瑞士产气压弹道联合超声碎石系统及爱科凯能90 W钬激光碎石系统,国产沈大液压灌注泵,国产凯信常规B超机,国产10~22 Fr筋膜扩张器,斑马导丝,16~18硅胶气囊尿管,异物钳、剥皮鞘等。
1.2.2手术方法患者全麻,取膀胱截石位,用膀胱镜或输尿管镜直视下置入5 Fr输尿管导管于患侧肾盂,接入生理盐水持续灌注(压力小于60 cm水柱)以建立人工肾积水,留置导尿,固定输尿管导管。改俯卧位[5],注意腹部垫高以使腰部后凸利于操作,常规消毒铺巾,超声观察肾盂肾盏积水及结石位置、数量,选择穿刺目标盏及皮肤穿刺点[6]。穿刺针在超声引导下经皮肤穿刺进入目标肾盏,拔出针芯,见尿液确认穿刺针已进入肾盏后置入斑马导丝(或“J”形导丝);切开皮肤,左手固定导丝,退出穿刺针鞘,在导丝引导下用筋膜扩张器由8 Fr逐渐扩张至18 Fr(或根据手术选择至24 Fr),置入剥皮鞘,退出闭芯,成功建立经皮肾通道。采用输尿管镜或肾镜经该通道进入肾内进行碎石操作,能量系统根据结石大小及硬度可选择EMS碎石系统或钬激光系统,结石碎块用水流冲洗出体外或用异物钳钳取出体外。摄像头检查无残石、超声确认肾内无确切结石回声后,在导丝引导下留置双J管下端入膀胱,留置肾造瘘管并固定,结束手术。术后3~5 d复查尿路平片及超声(有条件患者可行CT检查),如有残石可行二期清石,否则则拔出肾造瘘管,术后1个月膀胱镜下拔出双J管。
1.3统计学分析

2 结果
2.1继发出血情况
总共824例PCNL病例,手术时间为45~180 min,平均为(908)min,其中16例发生继发出血并发症(发生率为1.94%),男性10例,女性6例,年龄19~76岁,平均年龄53岁。所有发生继发出血并发症的患者均监测到不同程度外科失血表现,如心率改变(早期加快)、血压变化(血压下降)、贫血体征(结膜口唇苍白)等。具体见表1、表2、表3。

表1 性别与失血量关系
注:轻度失血指失血量小于800 mL,中度失血指失血量800~1500 mL,重度失血指失血量大于1 500 mL。
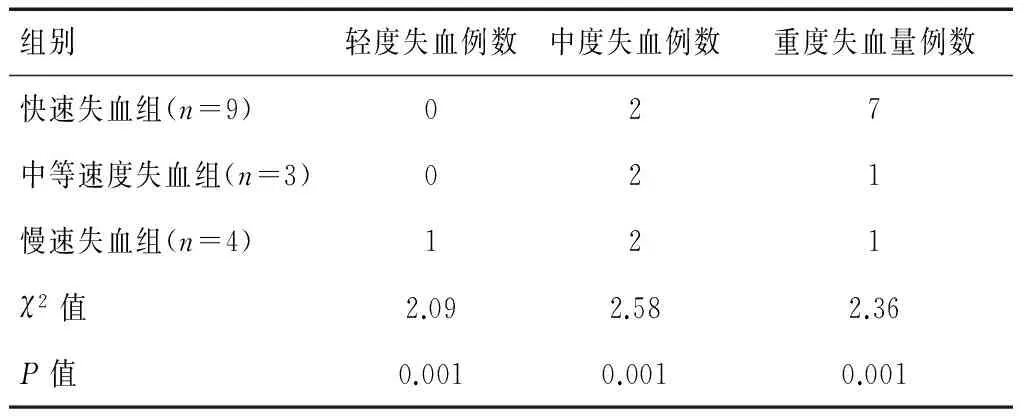
表2 失血速度与失血量关系
注:快速失血指每小时血红蛋白下降速度>2 g/L,中等速度失血指每小时血红蛋白下降速度1~2 g/L,慢速失血指每小时血红蛋白下降速度<1 g/L。

表3 16例出血病例基本情况
2.2发生继发出血并发症的原因
在所有发生继发出血并发症的患者中,与并发症发生有相关性的因素有:PCN通道建立位置选择不理想者10例;合并肾内严重感染、肾实质及其血管脆性增加1例;既往曾行其他方式处理肾脏疾病(肾脏手术处理肾结石、肾囊肿或体外碎石)者2例;结石过于复杂、质地坚硬难处理,导致手术时间过长中途出血者1例;强行处理多盏结石,术中镜体暴力撕裂盏颈者2例。具体见表4。

表4 出血原因分析
2.3继发出血的处理及转归
16例出现出血并发症患者中,血红蛋白下降速度每小时小于2/g/L者共7例,其中术中3例立即终止手术,给予扩容、止血、抗炎治疗,改期再次手术;已经建立通道的、术后继发出血的4例给予适当加大肾造瘘管气囊、适度增加肾造瘘管牵引力度,并结合绝对卧床休息、输血、扩容、抗炎等治疗达到治愈。另外9例患者(包括术中出血2例、术后出血7例)出血速度快,血红蛋白快速下降(每小时大于2 g/L),出现明显生命体征波动等休克表现,均急诊行手术侧肾动脉造影,确定出血点后行DSA治愈。输血10例,输血量400~1 600/mL(表5)。全部16例中,没有因出血无法控制而中转为开放手术或肾脏切除者。对于由于出血未能处理或未能完全处理的结石,行二期手术治疗。
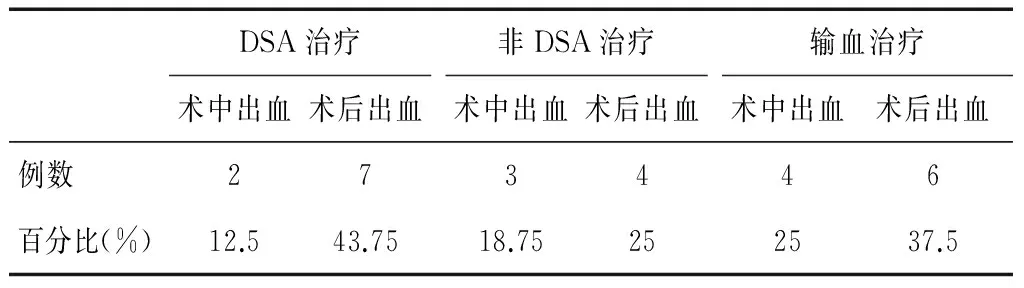
表5 处理方法及结果
注:DSA治疗指肾动脉造影、DSA治疗;非DSA治疗组中,术中出血3例系立即终止手术后按后述原则治疗;输血治疗数据有与DSA治疗、非DSA治疗数据重复交叉。
3 讨论
3.1原因分析
继发出血并发症的发生,与患者全身状况(如是否合并高血压、糖尿病、动脉硬化、凝血功能障碍等)、手术局部情况(肾脏有无异位血管、发育畸形、形态异常、合并感染、结石复杂程度、肾盏积水扩张情况、局部是否有既往手术黏连等)及手术本身(穿刺点选择、术中是否暴力操作等)有关[7]。与手术有关的主要有以下几个方面:(1)扩张通道前的细针穿刺出血,由于针道细小、系锐性穿刺而无撕裂,往往出血少,退出穿刺针后多可自行停止,无需特殊处理。(2)建立经皮肾通道时选择不恰当造成的出血,如使用筋膜扩张器时未能遵循“宁浅勿深”原则,扩张过深伤及对侧黏膜、肾实质,或穿刺未经肾盏穹窿部而是经过盏颈部进入肾内撕裂动脉血管等,此类往往出血速度快、出血量大且处理困难。(3)碎石过程中违背操作原则导致的出血,如对于难以到达的部位强行摆动镜体而非重新建立通道,造成肾实质暴力撕裂或盏颈血管撕裂,此类出血处理也极为困难;又如长时间、高压力、快速灌洗,导致肾内黏膜广泛出血,此类往往终止手术,局部冰盐水灌注等可止血。(4)对于局部血管、组织脆性增加等患者,如合并感染的、结石刺激黏膜改变明显的,往往轻微刺激触碰可导致明显出血,需置肾造瘘管引流,待局部条件改善后再手术以降低出血风险。(5)术后“迟发”出血是另一种重要表现,往往与小动脉损伤、血栓或血凝块形成后溶解等有关。现在认为,不论哪种情况,出血都与手术造成假性动脉瘤、动静脉漏或二者同时存在有关[8]。
3.2紧急处理
根据出血量的多少、速度快慢、生命体征情况以及医疗机构条件,紧急处理可有不同方法[9]。如果在建立经皮肾通道过程中发生明显出血,一定要沉着应对,在持续较高压力下泵水冲洗保持视野清晰争取尽可能快建立通道并置入剥皮鞘(或金属鞘),对于皮下组织、肌肉甚至肾脏实质出血,多可通过压迫止血达到满意效果并能继续完成手术。如果建立通道时撕裂肾盏颈血管,建立通道后通道内持续涌血,应立即关闭通道以保持肾内压力,15 min后开放通道观察,如仍出血,应果断终止手术,置入带气囊的肾造瘘管,适当气囊注水,牵拉气囊压迫[10]肾内穿刺口周围止血,待出血完全停止后再考虑二期手术。如果在碎石过程中出现持续出血、集合系统广泛渗血、长时间视野模糊、估计出血量较大时应果断终止手术,二期处理残余结石。所有患者术后均有血尿,要注意鉴别系少量渗血还是血管性出血,如反复出血、量大(每次200 mL以上)、出现生命体征不稳定,应考虑血管性出血,需注意抗休克治疗,严格把握指征,及时行DSA治疗[11],以免延误时机。本组中计有9例患者(56.25%)采用DSA取得了满意疗效。
3.3降低继发出血并发症的经验总结
有报道PCNL手术继发出血并发症发生率高达1.2%~10%,内江市第一人民医院发生率为1.94%,总结经验,认为多环节预防是有明显效果的。(1)手术医生应该有超声检查培训背景。由于超声设备简便、无放射性污染、对手术室无特殊防辐射要求、操作简单,故大部分医院采用超声作为定位和引导穿刺的手段[12],部分医院采用或同时兼有X线定位条件。但超声图像并不像X线图像直观,故对于超声图像的辨识、超声手法的熟练需要经过一定培训。在穿刺过程中,应使穿刺针与超声探头保持近于平行的同向。(2)关于建立经皮肾通道时选用斑马导丝还是“J”形导丝问题,我们的经验倾向于在使用筋膜扩张器时选用后者。斑马导丝相对较软,不容易固定通道、更易发生肾脏相对移位,甚至曾出现过斑马导丝打折、断裂情况。(3)术中应让斑马导丝持续保持于通道内,其下端应尽可能置入膀胱,以保证术中通道不丢失,万一剥皮鞘意外脱落,还可以在导丝引导下重新置入。(4)严格把握操作深度。尤其是在建立通道时,穿刺见尿液一定要测量深度,使用筋膜扩张器时一定把握“宁浅勿深”原则,因为一次扩张不到位可以多次或直视下检查确认后再次扩张进入集合系统,但一旦过深,损伤对侧集合系统或肾实质,术中是无法通过压迫等方式有效处理的。严重者甚至可能贯穿肾脏伤及肾外血管、周围脏器导致严重后果。(5)对于术中镜头难以到达的肾盏结石,一定不能强行通过过度摇摆肾镜碎石,因容易导致严重肾实质撕裂导致大出血。必要时可建立多通道[13]碎石或二期体外碎石、输尿管软镜等其他方式处理。(6)应辩证认识“微小通道碎石效率低、标准通道碎石效率高”和“较大直径通道更容易导致出血”问题,非必要情况下尽可能使用小直径通道[14]。(7)术中情况需要终止手术、或仅留置造瘘管今后再处理时,应果断终止手术,不能迫于“病人家属要求一期手术成功”等其他压力违背原则强行手术。
总而言之,PCNL手术是一种微创但高风险的手术,继发出血是其最常见的并发症之一,严重者甚至可危及患者生命安全。临床医生一定要对该并发症有充分的认识和警惕,尽可能从各个环节加以预防,降低发生率;一旦发生术中、术后继发出血,应及时给与正确有效的处置,果断行DSA治疗往往能取得满意疗效。
[1]吴阶平.吴阶平泌尿外科学[M].第5版,山东:山东科学技术出版社,2004:5.
[2]叶章群,邓耀良,董诚,等.泌尿系结石[M].第2版, 北京:人民卫生出版社,2010:487-488.
[3]Vnolteenaho K,Moilanen T,Moilanen E.Nonsteroidal anti-inflammatory drugs,eyelooeygenase-2 and the bone healing process[J].Basic Clin Pharmacol Toxicol,2008,102(1):10-14.
[4]李逊.微创经皮肾穿刺取石术[J].中国现代手术学杂志,2003,7(5):338.
[5]Duty B,Okhunov Z,Smith A,etal.The decate over percutaneous nephrolithotomy positioning:a comprehensive review[J].J Urol,2011,186(1):20-25.
[6]周祥福.微创泌尿外科手术与图谱[M].广东:广东科技出版社,2007:9.
[7]冷远景,陈捷,王共先.PCNL术肾出血的防治进展[J].临床泌尿外科杂志,2011,26(4):312-314.
[8]袁超英,黄苏溪,袁杰,等.经皮肾镜碎石取石术出血并发症的急诊处理分析(附27例报告)[J].中华灾害救援医学,2015,12(5):261-263.
[9]郭应禄, 潘柏年,薛兆英,等.经皮穿刺肾盂镜取石术[J].中华外科杂志,1986,24(1):34-35.
[10]Kim SC,Tinmouth WW,Kuo RL,etal.Using and choosing a nephrostomy tube after percutaneous nephrolithotomy for large or complex stone disease:a treatment strategy[J].J Endourol,2005,19(3):348-352.
[11]刘训强, 陈宦君,王家平,等.介入栓塞治疗PCNL术后肾出血109例的临床疗效观察[J].昆明医科大学学报,2014,35(3):47-49.
[12]曾国华,钟文.经皮肾镜取石术[J].现代泌尿外科杂志,2014,19(11):707.
[13]吴铁球, 汪志民,唐智旺,等.微创经皮肾穿刺取石术并发严重出血的原因分析及处理[J].中国微创外科杂志,2012,12(9):817-819.
[14]Zhong W,Zeng G,Wu W,etal.Minimally invasive percutancous nephrolithotomy with multiple mini tracts in a single session in treating staghorn calculi[J].Urol Res,2011,37(2):117-121.
(学术编辑:李家兵)
Treatment of bleeding complications in percutaneous nephrolithotomy
XIE Yun-feng,GUO Peng,HUANG Yi-ming
(DepartmentofUrology,theFirstPeople′sHospitalofNeijiang,Neijiang641000,Sichuan,China)
Objective:To analyze the methods and results for solving bleeding complications in PCNL(percutaneous nephrolithotomy).Methods:The data of 824 patients with kidney stones treated by PCNL was retrospectively analyzed.Results:16 of them(1.94%) had secondary hemorrhage complication,3 daring operation,13 in 30 days after operation.10 of them accepted blood transfusion accounting for 62.5%.There was no nephretomy.7 patients healed through absolute rest in bed,local oppression,anti-inflammatory,the other 9 patients healed through super selective renal arterial embolization.Conclusion:Bleeding complication in PCNL is difficult to predict and can be life-threatening,related to unideal puncturing tract,infection,etc.When it happened,deciding interventional therapy in time is the most important thing.
Percutaneous nephrolithotomy;Bleeding complications;Treatment
10.3969/j.issn.1005-3697.2016.03.07
2015-09-29
谢云峰(1977-),硕士,副主任医师。E-mail:priest21434@aliyun.com
时间:2016-6-1617∶46
http://www.cnki.net/kcms/detail/51.1254.R.20160616.1746.014.html
1005-3697(2016)03-0306-04
R699.2
A
——导丝概述及导丝通过病变技巧

