多模式镇痛复合不同浓度罗哌卡因切口浸润在加速康复外科术后镇痛的效果
聂晗笑,张瑞芹
多模式镇痛复合不同浓度罗哌卡因切口浸润在加速康复外科术后镇痛的效果
聂晗笑,张瑞芹*
目的探讨在多模式镇痛中复合不同浓度罗哌卡因切口浸润在加速康复外科(ERAS)行开腹结直肠手术术后镇痛的效果。方法选择择期加速康复外科开腹结直肠手术患者62例,随机分为2组,每组31例。R1组:0.5%罗哌卡因20 mL术毕切口局部浸润;R2组:0.375%罗哌卡因20 mL术毕切口局部浸润。术后均行舒芬太尼静脉自控镇痛(PCIA)。分别观察并记录手术结束0、2、4、6、24、48 h各组静息视觉模拟评分(VAS)、Prince-Henry疼痛评分;记录术后首次追加舒芬太尼时间,术后6、24、48 h舒芬太尼消耗量及患者实际按压PCIA泵次数;记录患者术后首次排气排便、离床活动时间及术后住院时长;记录患者术后48 h内不良反应的发生情况。结果两组患者的一般情况、手术时间、切口长度、手术方式及术中补液量比较,差异均无统计学意义。两组术后各时间点VAS、Prince-Henry评分及不良反应发生情况比较,差异无统计学意义。R1组与R2组比较,首次追加舒芬太尼时间延长[(60.97±20.79)min vs.(37.74±33.14)min],6 h舒芬太尼消耗量减少[(16.80±1.74)μg vs.(21.62±2.62)μg],6 h镇痛泵按压次数减少[2(1~3)次vs.12(10~14)次];术后首次排气排便时间提前[(21.47±2.45)h vs.(27.47±3.10)h],差异均有统计学意义(P<0.05)。结论在多模式镇痛中复合0.5%罗哌卡因20 mL术毕切口局部浸润,可为开腹行结直肠手术患者提供早期良好的术后镇痛,同时减少术后早期PCIA舒芬太尼使用量,加速胃肠功能恢复。
加速康复外科;结直肠手术;罗哌卡因;切口浸润;术后镇痛
0 引言
优化术后镇痛是加速康复外科(Enhanced recovery after surgery,ERAS)的必要组成部分,其可以促进早期离床活动及早期经口进食,以缩短住院时间,加速康复[1]。以阿片类药物为基础的镇痛方式普遍用于缓解术后疼痛,但其会延迟术后胃肠道功能的恢复并增加术后恶心呕吐等不良反应的发生。近年来,以非阿片类药物为基础的镇痛方式逐渐被应用于加强术后镇痛,减少阿片类药物相关的不良反应[2]。切口局部浸润即为一种有效的术后多模式镇痛的补充方法[2-3]。本研究拟通过随机、双盲、对照的研究,比较不同浓度罗哌卡因切口浸润对ERAS下行开腹结直肠手术患者术后疼痛的影响。
1 资料与方法
1.1一般资料经医院伦理委员会同意,选择拟行ERAS下开腹结直肠手术患者64例,ASA 分级Ⅰ~Ⅲ级,年龄20~70岁,体重50~75 kg,男39例,女25例,随机分为2组。排除标准:对局麻药物、阿片类药物和NSAIDs过敏者;长期或术前24 h接受阿片类药物、NSAIDs或已知镇痛药患者;肥胖患者(BMI>30 kg/m2);围术期认知功能障碍者;精神疾病患者;慢性疼痛患者。所有手术和麻醉均由同一组外科医师和麻醉医师完成。所有患者术前熟悉VAS评分标准,了解PCIA镇痛泵的使用方法。手术所执行的ERAS策略包括:术前宣传教育;术前无常规机械性肠道准备;缩短术前禁食水时间及术前3 h补充富含碳水化合物的清亮液体;术前应用低分子量肝素;术前30 min应用抗菌药物;标准化的麻醉及镇痛方案;不使用鼻饲管;限制术中补液;术后早期下床活动及进食等。
1.2麻醉方法所有患者入手术室后,开放静脉,常规监测SpO2、ECG、PETCO2、BP。麻醉诱导:咪达唑仑0.05 mg/kg,舒芬太尼0.3 μg/kg,利多卡因1~1.5 mg/kg,丙泊酚1.5~2 mg/kg,维库溴铵0.1 mg/kg,依次静脉注射,诱导后行气管内插管。插管后追加舒芬太尼0.2 μg/kg。麻醉维持:瑞芬太尼10 μg/(kg·h)静脉持续泵注;七氟烷,呼气末肺泡浓度0.7 MAC;潮气量6~8 mL/kg;新鲜气流量2 L/min(O2∶Air=1∶1)。按血流动力学指标应用七氟烷和瑞芬太尼调整麻醉深度。术中管理:按晶体∶胶体=1∶1的比例补充液体,按4~6 mL/(kg·h)速度输入,液体总量不超过1 000 mL。若因手术需要而补液量超过1 000 mL,则将该患者排除本研究。当收缩压<90 mmHg或低于入室基础血压的20%时,静脉注射麻黄碱6 mg。通过调节潮气量及呼吸频率维持PETCO2在30~35 mmHg。所有患者术毕清醒后拔除气管内导管,送入麻醉恢复室观察。
1.3镇痛方法包括舒芬太尼患者静脉自控镇痛(Patient controlled intravenous analgesia,PCIA),罗哌卡因切口浸润,氟比洛芬酯及曲马多在内的术后多模式镇痛:R1组患者于术毕0.5%罗哌卡因(100 mg/mL,AstraZeneca AB,瑞典,进口药品注册证号:H20100104)20 mL切口局部浸润;R2组患者于术毕0.375%罗哌卡因20 mL切口局部浸润。本研究为了达到随机双盲的目的,患者分组及药品配置均由不参与研究设计及术后随访的麻醉医生完成。
手术开始1 h后,两组患者均静脉给予氟比洛芬酯注射液100 mg(50 mg/5 mL,北京泰德制药有限公司,国药准字:H20041508),曲马多注射液100 mg(100 mg/2 mL,进口药品注册证号:H20091073,德国格兰泰有限公司)。两组患者在术后均行舒芬太尼0.04 μg/(kg·h) (50 μg/mL,国药准字:H20054171,宜昌人福药业有限公司)容量150 mL静脉自控镇痛。PCIA泵标称容量200 mL,标称流量2 mL/h,标称自控给液量0.5 mL,标称自控给液再充装时间15 min(型号:CB1+PCA,河南驼人医疗器械集团有限公司)。
主要的观察指标包括手术结束即时、2、4、6、24、48 h各组VAS评分和Prince-Henry疼痛评分;患者术后首次追加舒芬太尼时间;患者在术后0、2、4、6、24、48 h舒芬太尼消耗量及患者实际按压PCIA泵次数;患者术后首次排气排便时间,首次离床活动时间及术后住院时间;记录患者术后48 h内嗜睡、恶心呕吐、尿潴留、呼吸抑制、皮肤瘙痒等不良反应的发生情况。
当患者VAS评分达到5分及5分以上时,患者自行按压镇痛泵。VAS评分:0分为完全不痛;1~2分偶有轻微疼痛;3~4分常有轻微疼痛;5~6分偶有明显疼痛;7~8分常有明显疼痛尚可忍受;9~10分疼痛难以忍受。Prince-Henry疼痛评分:0分为咳嗽时没有痛感;1分为深呼吸时无痛感,但咳嗽时有痛感;2分为安静时无痛感,但深呼吸时有痛感;3分为安静时有轻微痛感;4分为安静时有较强痛感。

2 结果
64例结直肠手术患者符合本研究纳入标准,R1组和R2组各有1例患者退出本研究。1例因术后1 d拒绝继续应用镇痛泵,1例因术毕即时腹腔内出血再次手术,因此,共有62例患者完成本研究。
2.1两组患者一般资料和术中情况比较两组患者性别比、年龄、ASA分级、体重、身高、手术时间、切口长度、手术方式比较差异无统计学意义(P>0.05)。见表1。
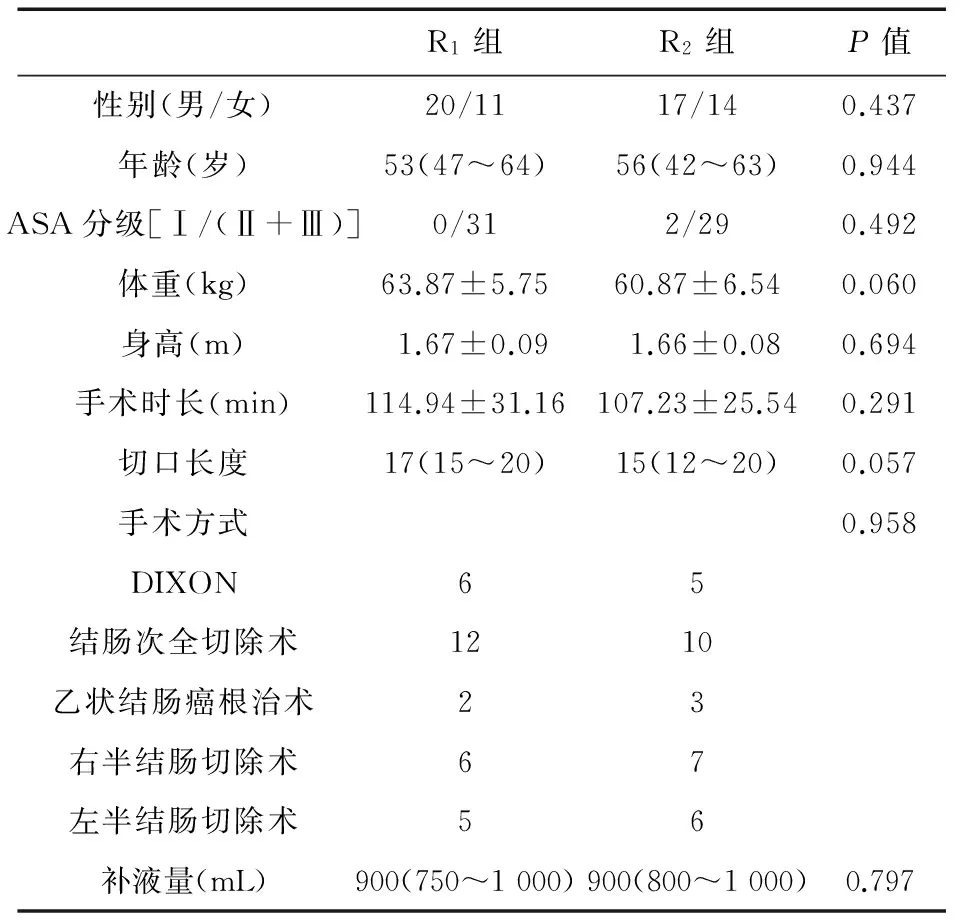
表1 两组患者一般资料和术中情况比较(n=31)
2.2两组患者术后VAS评分、Prince-Henry评分比较两组患者各时间点VAS及Prince-Henry评分比较差异无统计学意义(P>0.05)。见表2。
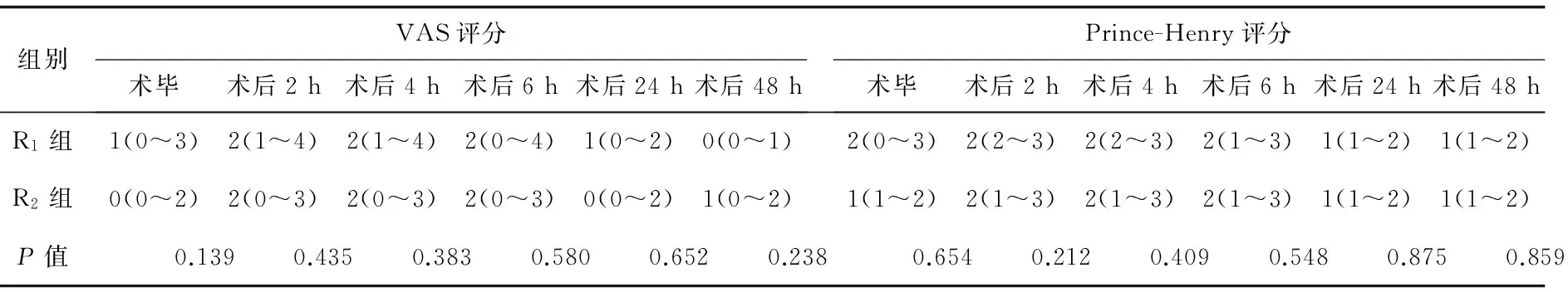
表2 两组患者术后VAS、Prince-Henry评分比较(n=31)
2.3两组患者术后48 h内镇痛泵使用情况比较两组患者术后首次追加舒芬太尼时间,6 h舒芬太尼消耗量,6、24、48 h镇痛泵累计按压次数比较差异有统计学意义(P<0.05)。见表3。
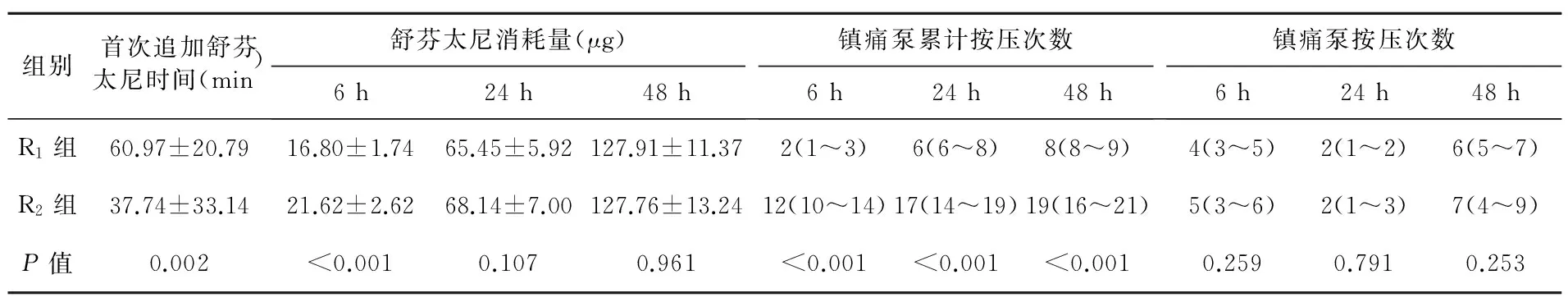
表3 两组患者术后镇痛泵使用情况比较(n=31)
2.4两组患者术后恢复情况比较两组患者术后首次排气排便时间比较差异有统计学意义(P<0.05)。见表4。
2.5两组患者术后不良反应发生情况比较两组患者术后不良反应的发生情况比较差异无统计学意义(P>0.05)。见表5。
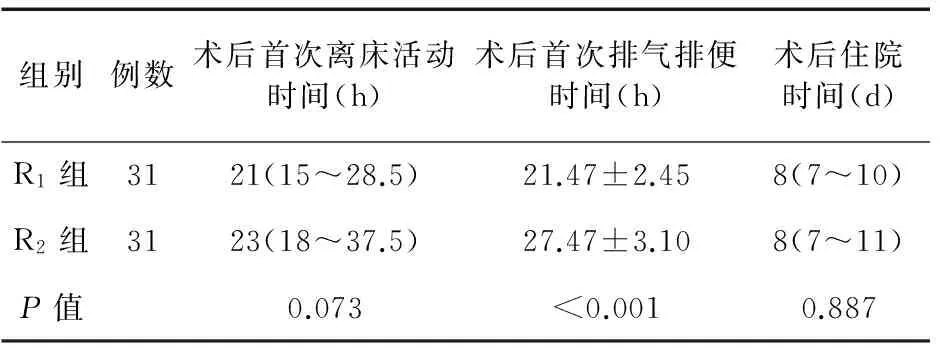
表4 两组患者术后恢复情况比较
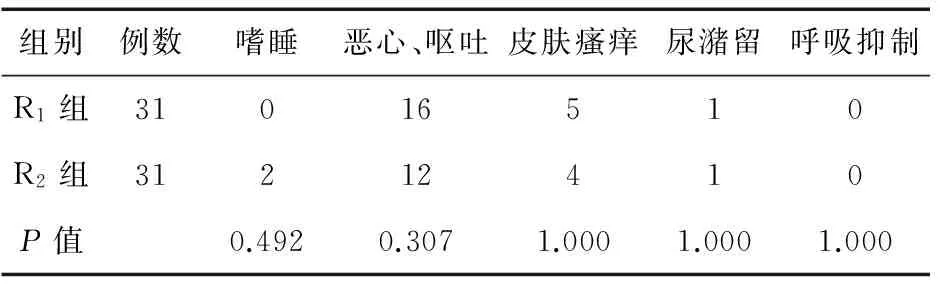
表5 两组患者术后不良反应发生情况比较(例)
4 讨论
在大手术中最佳的术后镇痛应满足以下条件:良好的疼痛缓解;允许早期下床活动,早期肠功能恢复和进食;不引起并发症[4]。术后镇痛通过减轻机体对于应激的生理反应,减少术后发病率来提高术后恢复效果[5]。为特定的手术方式制定不同的多模式镇痛方案应成为疼痛管理的标准规范,旨在以最小的不良反应获得最佳的术后镇痛效果,并且促进达到加速康复外科的重要目标,如术后早期活动和经口进食[6]。使用阿片类药物可以有效缓解术后疼痛,因其不良反应呈剂量依赖性,多种以非阿片类药物为基础的镇痛方式可用于减少阿片类药物的使用量,减少阿片类药物相关不良反应的发生,以此达到加速康复的目的。
就镇痛效果而言,胸段硬膜外镇痛被认为是开腹手术术后疼痛管理的金标准[7],但关于其是否能够提高术后康复效果仍不明确。一项多中心随机对照研究没能证明其对患者术后发病率及死亡率方面有益[8],而一项近期的荟萃分析则表明,与全身麻醉相比,硬膜外镇痛与术后死亡率减少有关[9]。与肠外应用阿片类药物相比,硬膜外阻滞可以在术后72 h内提供有效的静态及动态镇痛[10],加速胃肠功能恢复[11-12]。但是,低血压、尿潴留、瘙痒和运动阻滞是其常见的不良反应。蛛网膜下腔吗啡镇痛能提高早期术后镇痛[13]并促进术后恢复[14],但其增加了瘙痒及呼吸抑制的发生率,使术后尿潴留更加频繁[13]。由于利多卡因镇痛与抗炎的特性,利多卡因静脉持续注射可作为阿片类全身给药的辅助镇痛,能提高术后镇痛效果,减少阿片类药物的消耗,促进康复[15-16]。但在腹腔镜结肠手术中,与胸段硬膜外镇痛相比,其效果并不明显[17]。在开腹手术中,局麻药物切口持续浸润同样可以加强镇痛,减少阿片类药物消耗,但其对于肠道功能的恢复是否有益处仍无确切结论[18],并且仍然需要阿片类全身给药来缓解内脏疼痛。经超声引导的腹横肌平面阻滞单次给药,可以显著减少术后疼痛强度及阿片类药物消耗量,但其作用仅限于术后24 h内[19]。通过在腹横肌平面放置的带孔导管持续或间断给药可延长其镇痛效果至24~48 h,但其镇痛效果仍然缺乏证据支持[20-21]。
以非甾体类抗炎药为基础的多模式术后镇痛应在腹部手术中常规应用,旨在减少阿片类药物消耗及其剂量依赖性影响术后恢复的不良反应[22]。本研究使用的镇痛方式为包含舒芬太尼PCIA、罗哌卡因切口浸润、氟比洛芬酯及曲马多在内的多模式镇痛。本研究术后各时间点的VAS及Prince-Henry评分差异无统计学意义,且镇痛效果达到了预期目标,而术后6 h内R1组的舒芬太尼消耗量显著少于R2组,说明上述镇痛方法可以达到满意的镇痛效果;相比于低浓度罗哌卡因,高浓度罗哌卡因切口局部浸润可以减少术后6 h内舒芬太尼使用量。罗哌卡因是单一对映结构体长效酰胺类局麻药,其作用机制与其他局部麻醉药物相同,通过阻滞神经细胞膜上的Na+内流发挥局部麻醉作用;其心脏毒性弱于布比卡因[23-25]。罗哌卡因区域阻滞的起效时间为1~15 min,持续时间为2~6 h,因此,本研究中术后6 h舒芬太尼消耗量显著不同,而其他时间点的舒芬太尼消耗量差异无统计学意义。另外,本研究中6 h内PCIA累计按压次数R1组显著小于R2组,而6~24 h、24~48 h两时间段的按压次数差异无统计学意义,表明高浓度罗哌卡因局部浸润能够减少早期术后PCIA舒芬太尼消耗量,起到了舒芬太尼的节俭作用。另外,R1组的术后首次排气时间显著短于R2组,可能是高浓度罗哌卡因浸润通过减少术后舒芬太尼的使用,加速术后肠道功能的恢复。但是两组之间与阿片类药物呈剂量相关的不良反应发生率没有显著区别,可能与高浓度罗哌卡因局部浸润的舒芬太尼节俭作用所减少舒芬太尼消耗量仍不足以对阿片类药物剂量相关不良反应产生影响有关。
本研究的不足之处在于,由于罗哌卡因切口浸润确实能提供良好的术后镇痛[26],出于人文关怀,本研究没有设置空白对照组;麻醉诱导时,所有患者均静脉注射利多卡因用于减少丙泊酚注射痛,预防恶性心律失常的发生,而静脉注射利多卡因有一定的术后镇痛作用,其与罗哌卡因同为酰胺类局麻药物,本研究没能排除其可能对研究结果产生的影响。
综上所述,在多模式镇痛中复合0.5%罗哌卡因20 mL术毕切口局部浸润,可为开腹行结直肠手术患者提供早期良好的术后镇痛,同时减少术后早期PCIA舒芬太尼使用量,加速胃肠功能恢复。
[1]White PF,Kehlet H,Neal JM,et al.The role of the anesthesiologist in fast-track surgery:from multimodal analgesia to perioperative medical care[J].Anesth Analg,2007,104(6):1380-1396.
[2]Kehlet H,Dahl J.Anaesthesia,surgery,and challenges in postoperative recovery[J].Lancet,2003,362(9399):1921-1928.
[3]White P.The changing role of non-opioid analgesic techniques in the management of postoperative pain[J].Anesth Analg,2005,101(5 Suppl):S5-S22.
[4]Veenhof AA,Vlug MS,Van der Pas MH,et al.Surgical stress response and postoperative immune function after laparoscopy or open surgery with fast track or standard perioperative care:a randomized trial[J].Ann Surg,2012,255(2):216-221.
[5]Kehlet H,Holte K.Effect of postoperative analgesia on surgical outcome[J].Br J Anaesth,2001,87(1):62-72.
[6]Feldheiser A,Aziz O,Baldini G,et al.Enhanced Recovery After Surgery (ERAS) for gastrointestinal surgery,part 2:consensus statement for anaesthesia practice[J].Acta Anaesthesiol Scand,2016,60(3):289-334.
[7]Wu CL,Cohen SR,Richman JM,et al.Efficacy of postoperative patient-controlled and continuous infusion epidural analgesia versus intravenous patient-controlled analgesia with opioids:a meta-analysis[J].Anesthesiology,2005,103(5):1079-1088,quiz 109-110.
[8]Rigg JR,Jamrozik K,Myles PS,et al.Epidural anaesthesia and analgesia and outcome of major surgery:a randomised trial[J].Lancet,2002,359(9314):1276-1282.
[9]Popping DM,Elia N,Van Aken HK,et al.Impact of epidural analgesia on mortality and morbidity after surgery:systematic review and meta-analysis of randomized controlled trials[J].Ann Surg,2014,259(6):1056-1067.
[10]Werawatganon T,Charuluxanun S.Patient controlled intravenous opioid analgesia versus continuous epidural analgesia for pain after intra-abdominal surgery[J].Cochrane Database Syst Rev,2005,(1):CD004088.
[11]Khan SA,Khokhar HA,Nasr AR,et al.Effect of epidural analgesia on bowel function in laparoscopic colorectal surgery:a systematic review and meta-analysis[J].Surg Endosc,2013,27(7):2581-2591.
[12]Shi WZ,Miao YL,Yakoob MY,et al.Recovery of gastrointestinal function with thoracic epidural vs.systemic analgesia following gastrointestinal surgery[J].Acta Anaesthesiol Scand,2014,58(8):923-932.
[13]Meylan N,Elia N,Lysakowski C,et al.Benefit and risk of intrathecal morphine without local anaesthetic in patients undergoing major surgery:meta-analysis of randomized trials[J].Br J Anaesth,2009,102(2):156-167.
[14]Levy BF,Scott MJ,Fawcett WJ,et al.Optimizing patient outcomes in laparoscopic surgery[J].Colorectal Dis,2011,13(Suppl 7):8-11.
[15]Marret E,Rolin M,Beaussier M,et al.Meta-analysis of intravenous lidocaine and postoperative recovery after abdominal surgery[J].Br J Surg,2008,95(11):1331-1338.
[16]Vigneault L,Turgeon AF,Cote D,et al.Perioperative intravenous lidocaine infusion for postoperative pain control:a metaanalysis of randomized controlled trials[J].Can J Anaesth,2011,58(1):22-37.
[17]Wongyingsinn M,Baldini G,Charlebois P,et al.Intravenous lidocaine versus thoracic epidural analgesia:a randomized controlled trial in patients undergoing laparoscopic colorectal surgery using an enhanced recovery program[J].Reg Anesth Pain Med,2011,36(3):241-248.
[18]Karthikesalingam A,Walsh SR,Markar SR,et al.Continuous wound infusion of local anaesthetic agents following colorectal surgery:systematic review and meta-analysis[J].World J Gastroenterol,2008,14(34):5301-5305.
[19]Siddiqui MR,Sajid MS,Uncles DR,et al.A meta-analysis on the clinical effectiveness of transversus abdominis plane block[J].J Clin Anesth,2011,23(1):7-14.
[20]Kadam RV,Field JB.Ultrasound-guided continuous transverse abdominis plane block for abdominal surgery[J].J Anaesthesiol Clin Pharmacol,2011,27(3):333-336.
[21]Bjerregaard N,Nikolajsen L,Bendtsen TF,et al.Transversus abdominis plane catheter bolus analgesia after major abdominal surgery[J].Anesthesiol Res Pract,2012:596536.
[22]Wu CL,Rowlingson AJ,Partin AW,et al.Correlation of postoperative pain to quality of recovery in the immediate postoperative period[J].Reg Anesth Pain Med,2005,30(6):516-622.
[23]赵忠玮,罗哌卡因、亚甲蓝及地塞米松混合液用于混合痔术后镇痛的疗效观察[J].沈阳医学院学报,2015,17(4):220-221.
[24]戴体俊,喻田.麻醉药理学[M].第3版.北京:人民卫生出版社,2011:96-104.
[25]曹建平,朱静.芬太尼对利多卡因联合甲磺酸罗哌卡因在腋路臂丛神经阻滞起效中的作用[J].沈阳医学院学报,2014,16(2):91-92.
[26]Huntington CR,Wormer BA,Cox TC,et al.Local anesthesia in open inguinal hernia repair improves postoperative quality of life compared to general anesthesia:a prospective,international study[J].Am Surg,2015,81(7):704-709.
Effect of postoperative analgesia with different concentration of ropivacaine used in wound infiltration in a multimodal analgesia regimen in enhanced recovery after surgery
NIE Han-xiao,ZHANG Rui-qin*
(Department of Anesthesiology,the Second Affiliated Hospital of Harbin Medical University,Harbin 150086,China)
ObjectiveTo explore the analgesic efficacy of different concentration of ropivacaine used in wound infiltration in open colorectal surgery in the context of enhanced recovery after surgery (ERAS).MethodsTotally 62 patients underwent open colorectal surgery in the context of ERAS were randomly divided into 2 groups,31 patients in each group.Group R1
wound infiltration of 0.5% ropivacaine 20 mL at the end of the surgery,and group R2received wound infiltration of 0.375% ropivacaine 20 mL at the end of the surgery.All patients received sufentanil as patient controlled intravenous analgesia (PCIA) after surgery.VAS score and Prince-Henry score at the end of and 2,4,6,24 and 48 h after the surgery,the time to first additional sufentanil,the consumption of sufentanil and press times of the PCIA pump at 6,24 and 48 h after surgery,the time to first flatus or defecation and mobilization,length of stay in hospital after surgery,and adverse events with in 48 h were recorded.ResultsThe patients′ characteristics,surgery time,length of incision,operation method,volume of fluid input and ASA physical status distribution were comparable in the two groups.No obvious difference in VAS score,Prince-Henry score or side effects was noted between the two groups.Compared with group R2,the time to first additional sufentanil in group R1was longer:(60.97±20.79)min vs.(37.74±33.14)min;the consumption of sufentanil in group R1at 6 h was reduced:(16.80±1.74)μg vs.(21.62±2.62)μg;the press times of PCIA pump at 6 h in group R1were reduced:[2(1~3)] vs.[12(10~14)];time to first flatus of defecation was shorter in group R1:(21.47±2.45)h vs.(27.47±3.10)h.All of the differences were statistically significant (P<0.05).ConclusionWound infiltration of 0.5% ropivacaine 20 mL can provide an adequate early postoperative analgesia,reduce the consumption of sufentanil in PCIA,and accelerate the recovery of bowel function in patients undergoing open colorectal surgery.
Enhanced recovery after surgery (ERAS);Colorectal surgery;Ropivacaine;Wound infiltration;Postoperative analgesia
2016-01-11
哈尔滨医科大学附属第二医院麻醉科,黑龙江省麻醉与危重病研究重点实验室,黑龙江省高校麻醉基础理论与应用研究重点实验室,哈尔滨 150086
10.14053/j.cnki.ppcr.201609016

