牛津郡社区卒中项目分型对进展性脑梗死的预测作用
张迎生,罗 云
牛津郡社区卒中项目分型对进展性脑梗死的预测作用
张迎生1,罗云2
目的探讨英国牛津郡社区卒中项目(OCSP)分型对进展性脑梗死的预测作用。方法收集2010年1月—2014年6月在合肥市第三人民医院神经内科住院的脑梗死病人,OCSP分型分为:完全前循环梗死(TACI)、部分前循环梗死(PACI)、后循环梗死(POCI)、腔隙性梗死(LACI);再根据病情有无进展分为非进展性和进展性脑梗死。比较各临床亚型脑梗死在非进展性和进展性脑梗死组间的分布差异,并分析梗死临床亚型与是否进展的相关性分析,然后进一步回归分析进展性脑梗死的危险因素。结果共150例病人入选,其中非进展性脑梗死99例,进展性脑梗死51例;其临床亚型分型中,发生在TACI为7例,PACI 45例,LACI 64例,POCI 34例。不同临床亚型梗死在非进展性和进展性脑梗死组间分布差异有统计学意义(χ2=13.33,P=0.004),其中进展性脑梗死发生TACI、PACI的几率显著高于非进展性脑梗死。梗死临床亚型与是否进展的相关性分析表明:进展性脑梗死更易发生于TACI和PACI(r=0.18,P=0.03;r=0.21,P=0.01);进展性脑梗死危险因素的Logistic回归分析显示:梗死的临床亚型与其有关(P= 0.007),表现为TACI、PACI发生梗死进展的可能性较其他亚型显著增加,但经年龄、血糖等相关因素校正后,此种趋势消失(P=0.09)。结论梗死临床亚型与其是否进展密切相关,发生在TACI、PACI的病人更容易出现病情进展,但年龄、血糖等相关因素更决定了脑梗死病情的进展。
进展性脑梗死;临床亚型;牛津郡社区卒中项目分型; 预测
进展性脑梗死是指发病后局限性脑缺血神经功能缺失症状逐渐进展,呈阶梯式加重,可持续6 h至数天[1]。临床发病率、死亡率和致残率均较高,属于难治性脑血管病。既往研究中对进展性脑梗死危险因素报道众多且意见不全一致,不同亚型梗死进展的机制亦不完全清楚,目前对进展性脑梗死早期进行预测尚缺乏有效手段。本研究对我院收治的进展性脑梗死进行回顾性资料分析,进一步探讨进展性脑梗死的相关危险因素,以及不同临床亚型梗死是否对脑梗死病情进展具有一定的预测作用。
1 资料与方法
1.1研究对象收集2010年1月—2014年6月在我院收治的缺血性卒中病人,均符合缺血性脑血管病诊断标准,并经头颅磁共振证实有新发脑梗死存在。入院时均行头颅CT检查,除外早期CT提示大面积脑梗死病人,既往曾有过卒中病史且留有后遗症者,卒中进展前无头颅磁共振结果者,入院后及住院期间发热病人,进行降血压治疗病人,无完整的病史及生化检验结果者。
1.2方法
1.2.1进展性脑梗死诊断标准发病后 6 h至7 d,治疗后仍出现进行性神经功能恶化,美国国立卫生研究院脑卒中量表(NIHSS)评分比基线水平增加2分或更多时,判断为进展性脑梗死[2]。
1.2.2临床分型根据英国牛津郡社区卒中项目(OCSP)的研究分型分为4型。①完全前循环梗死(TACI):表现为三联征,即完全性大脑中动脉(MCA)综合征的表现,大脑较高级神经活动障碍(意识障碍、失语、失算、空间定向力障碍等);同向偏盲;对侧3个部位(面、上与下肢)较严重的运动和/或感觉障碍。②部分前循环梗死(PACI):脑损害没有TACI那么广泛,常只有以上三联征中的两个,或只有高级神经活动障碍,或感觉运动缺损较TACI局限。③后循环梗死(POCI):表现为各种程度的椎基动脉综合征;同侧颅神经瘫痪及对侧感觉运动障碍;双侧感觉运动障碍;双眼协同运动及小脑功能障碍,无同侧长束征或视野缺损。④腔隙性梗死(LACI):表现为腔隙综合征,即纯运动性轻偏瘫、纯感觉性卒中、共济失调性轻偏瘫、手笨拙-构音不良综合征等。
1.2.3观察指标记录病人性别、年龄、糖尿病史、高血压病史,吸烟饮酒史;病人禁食12 h后取空腹静脉血标本,用全自动生化仪进行直接胆红素、总胆红素、尿酸、血糖、同型半胱氨酸、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)测定;所有病人1周内行头颅磁共振(MRI)检查并记录结果。
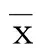
2 结 果
2.1一般资料比较共入选150例病人,其中男96例,女54例,年龄66.10岁±12.95岁;非进展性脑梗死99例,进展性脑梗死51例,两者基线资料如性别,有无合并高血压、糖尿病、吸烟、饮酒等的构成比差异无统计学意义,其中进展性脑梗死组病人年龄(69.76±11.63)岁,非进展性脑梗死组年龄(64.21±13.25)岁,进展组年龄大于非进展组(t=2.532,P=0.012);其OCSP分型中,入院初呈TACI为7例,PACI 45例,LACI 64例,POCI 34例。
2.2两组OCSP分型情况非进展性脑梗死组TACI、PACI、LACI和POCI分别占2.02%、23.23%、5051%和24.24%,{JP3进展性脑梗死组则为9.80%、43.14%、27.45%和19.61%(10/51),两组构成比比较差异有统计学意义(χ2=13.33,P=0.004),其中进展性脑梗死组发生TACI和PACI的比例显著高于非进展性脑梗死组。详见表1。

表1 两组OCSP分型情况 例(%)
2.3不同临床亚型脑梗死与进展性脑梗死间的相关性分析TACI、PACI和LACI与进展性脑梗死都具有一定的相关性(r=0.18,P=0.032;r=0.21,P=0.012;r=-0.22,P=0.007),因TACI和PACI均为正值,说明进展性脑梗死更易于发生在TACI和PACI。详见表2。

表2 进展性脑梗死与OCSP分型间的相关性分析
2.4OCSP亚型与进展性脑梗死间的危险相关度
单因素的Logistic回归分析显示:年龄和入院时的血糖均与脑梗死是否进展存在相关性,其OR(95%CI)分别为1.04(1.01~1.07)和1.183(1.02~1.37),详见表3;单因素的Logistic回归分析进一步证实,OCSP亚型与进展性脑梗死发生之间的危险相关度存在显著差异(P= 0.007);以TACI作为参照,LACI发生进展性梗死的几率大大下降,POCI亦具有一定的此种趋势,而PACI没有显著变化;由于年龄、血糖等因素亦对进展性脑梗死有明显的影响作用,经后二者校正后,OCSP亚型与进展性脑梗死发生之间的危险相关度差异性消失(P=0.094),但在某种程度上已经具备一定的趋势,详见表4。
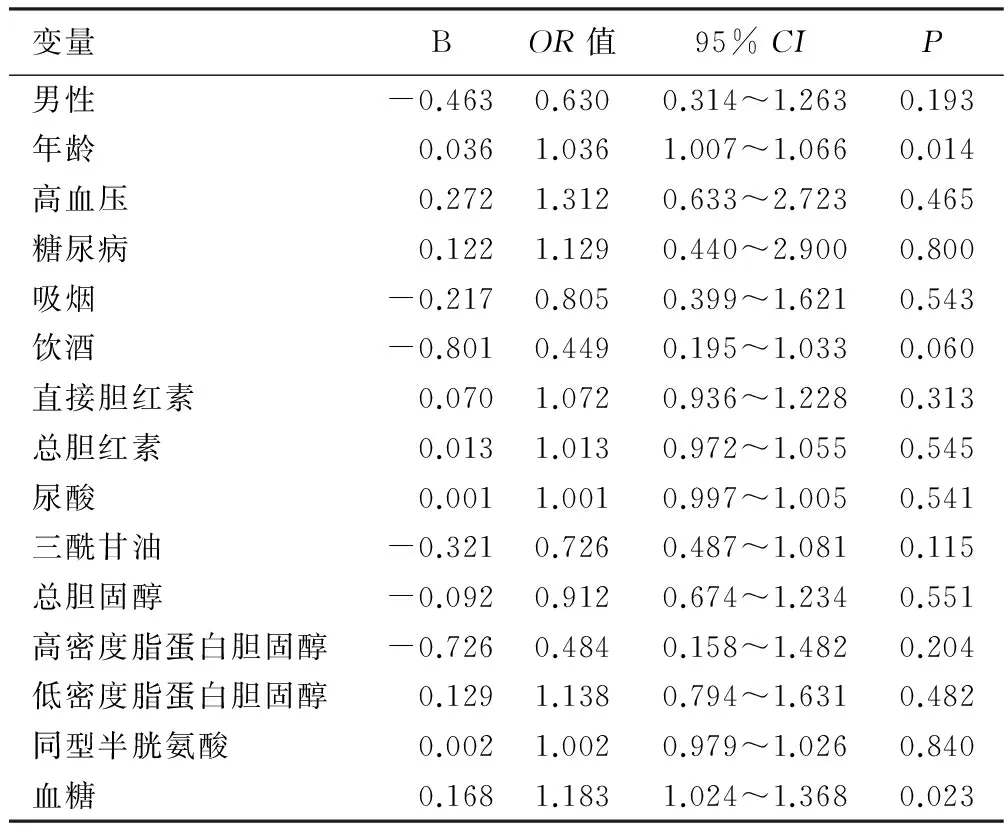
表3 进展性脑梗死的相关危险因素
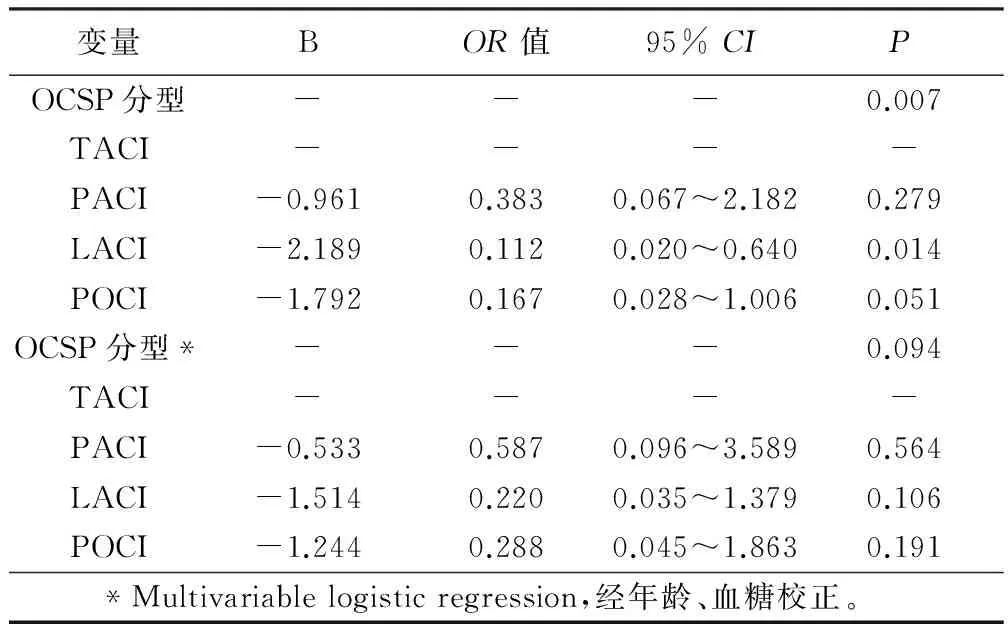
表4 进展性脑梗死与OCSP分型间的危险相关度
3 讨 论
进展性脑梗死在脑梗死病人中发病率较高,约占脑梗死的20%~40%,死亡率和致残率均较高。本研究中进展性梗死发生率34%,与既往多数报道相符。关于进展性脑梗死的危险因素众多,如年龄、血压、体温、血糖、血脂、梗死部位、入院时卒中严重程度等。本研究进行单因素回归分析进一步证实年龄、血糖均为进展性脑梗死的危险因素。高龄为进展性脑梗死预测因素[3]。老年病人脑动脉硬化范围广,脑循环储备能力下降[4],年龄老化会造成脑组织萎缩,脑动脉硬化和脑血流减慢等,使脑组织在缺血环境中更容易发生缺血性卒中,并使得症状加重[5]。血糖系进展性脑梗死危险因素的观点已得到广泛认可。高血糖可引起缺血脑组织无氧酵解增加,乳酸蓄积,导致细胞内酸中毒,能量代谢受损,加重缺血半暗带损害,局部脑组织水肿加重,促进缺血性脑损伤;此外高血糖可致血黏度增加,血流缓慢,影响梗死区侧支循环。关于高血糖加重脑缺血损伤机制较多,但均说明高血糖能加重脑梗死病人病情。
近年来,许多学者对进展性脑梗死的发病率及相关危险因素进行研究,但进行分型研究的较少,不同亚型脑梗死发病机制各不相同,因此发病率及相关危险因素也多不相同。OCSP分型依据病人的临床表现,不依赖影像学结果,而且简单、快速,同时在脑梗死急性期有较好信度[6]。因此,本研究通过OCSP分型对进展性脑梗死的发病率及危险因素进一步探讨。OCSP的研究显示:缺血性脑卒中的四个临床亚型即TACI、PACI、LACI和POCI。到目前为止前循环与后循环梗死哪个更容易进展,意见尚不一致,这也同时说明了不同临床亚型梗死进展有不同的发病机制。既往大多数学者的研究结果显示TACI亚型进展几率最大,认为TACI型梗死病人病灶较大,容易出现脑水肿,而且多合并大动脉狭窄,因此TACI型梗死容易病情进展[7]。亦有研究[8]认为TACI进展危险因素主要与相应的颈动脉粥样硬化和入院时血糖相关。本研究进一步证实TACI亚型更容易进展。既往研究认为OCSP亚型与各影像学分型存在相关性,其中TACI、PACI亚型梗死影像学中多以前循环皮层梗死为主[9],而进展性脑梗死中以前循环皮质梗死更容易进展[10];另外在进展性脑梗死病人中,由于病情的不稳定性,部分PACI型病人病情进展后可转换为TACI型。因此本研究中PACI亚型梗死病情同样更容易出现进展。TACI、PACI亚型梗死容易进展,但经过年龄、血糖危险因素校正后这种趋势消失,该结果表明脑梗死病灶部位以及血糖、年龄等危险因素决定了TACI、PACI亚型的进展。
综上所述,影响脑梗死病情进展的危险因素众多,不同临床亚型梗死受不同危险因素影响导致不同的发病率。对于临床亚型对进展性脑梗死的影响作用,我们认为,TACI、PACI亚型梗死病情容易呈进展性。因此,在临床诊疗中,更应注意此类亚型梗死的进展的发生。积极控制如血糖等相关危险因素,防止梗死病灶扩大为重要的预防措施,临床诊疗中尤其重视高龄病人。
[1]陈清棠.临床神经病学[M].北京:北京科学技术出版社,2004:198-212.
[2]Kalowska E,Rostrup E,Rosenbaum S,et al.Acute MRI changes in progressive ischemic stroke[J].Eur Neurol,2008,59(5):229-236.
[3]陈兴洲,李宏建,陆兵勋.恶化性卒中[J].国外医学:脑血管疾病分册,2000,8(2):109-111.
[4]Katsogridakis E,Dineen NE,Brodie FG,et al.Signal-to-noise ratio of bilateral nonimaging transcranial Doppler recordings of the middle cerebral artery is not affected by age and sex[J].Ultrasound Med Biol,2011,37:530-538.
[5]刘丽霞,周盛年,张晓,等.年龄老化对缺血性脑卒中发生发展和恢复的影响[J].中国老年学杂志,2012,32(2):417-420.
[6]李振东,卢林,陶玉倩,等.脑梗死急性期OCSP分型的信度评价.中国神经精神疾病杂志, 2002,28(3):185-188.
[7]Tei H, Uchiyama S, Ohara K,et al.Deteriorating ischemic stroke in 4 clinical categories classified by the Oxfordshire Community Stroke Project [J].Stroke, 2000, 31(9): 2049-2054.
[8]王冬冬,高政,郭子江,等.缺血性进展性脑卒中发病率与相关危险因素的单因素分析[J].中国临床康复,2005,9(33):1-3.
[9]朱明勤,徐琳琳,冯加纯.缺血性脑卒中OCSP分型与神经影像学及脑血管改变之间的关系[J].中风与神经疾病杂志,2010,27(8):690-692.
[10]张迎生,汪凯.病灶部位的影像学特征对进展性脑梗死的预测作用[J].中国神经精神疾病杂志,2015,41(6):326-330.
(本文编辑郭怀印)
1.安徽省合肥市第三人民医院(合肥 230022),E-mail:zhangyingsong101@sina.com;2.南京大学医学院附属鼓楼医院
R743R255.2
B
10.3969/j.issn.1672-1349.2016.16.036
1672-1349(2016)16-1927-04
2016-04-19)

