关节镜下诊疗膝关节后交叉韧带后方弥漫性腱鞘巨细胞瘤1例
高伟,董江涛,林浩,高石军(河北医科大学第三医院 关节科,河北 石家庄 050051)
病例报告
关节镜下诊疗膝关节后交叉韧带后方弥漫性腱鞘巨细胞瘤1例
高伟,董江涛,林浩,高石军
(河北医科大学第三医院 关节科,河北 石家庄 050051)
巨细胞瘤;膝关节;关节镜
腱鞘巨细胞瘤(giant cell tumor of tendon sheath,GCTTS)多起源于小关节及腱鞘的滑膜层,发生在手与足多见。膝关节的GCTTS较为少见,往往因不明原因的关节反复肿胀而就诊,本文病例经关节镜手术得以确诊和切除治疗,疗效满意。现报道如下:
1 临床资料
患者 女,26岁,主因左膝关节疼痛肿胀1个月入院。患者1个月前无明显诱因出现左膝关节疼痛、肿胀,行走时即出现疼痛,无关节交锁、打软腿症状,就诊于当地医院,诊断滑膜炎行“左膝关节腔内抽液并注射激素治疗、热敷、贴膏药”等治疗,效果欠佳,肿胀反复出现未见好转消退,现为求进一步诊治而来我院,门诊经查以“左膝滑膜炎待查”收入院。专科查体:左膝皮色皮温正常,麦氏征(-),浮髌试验(+),前后抽屉试验(-),Lachman试验(-),股四头肌肌力尚可,关节活动度0~130°。既往:体健,否认外伤、手术史,否认其他慢性病史。入院查膝关节正侧位X线:见关节间隙、骨质正常,关节周围软组织肿胀;磁共振成像(magnetic resonance imaging,MRI)示:左膝关节后交叉韧带后方肿物异常高低混杂信号,考虑GCTTS(图1);在腰麻下行左膝关节镜下肿物切除术。
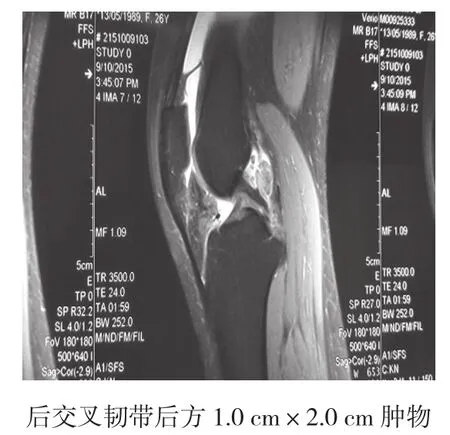
图1 术前MRI所示
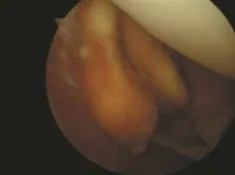
图2 术中关节镜下所见

图3 关节镜下切除见两肿物
术中可见后交叉韧带后方有两个约1.0 cm×2.0 cm 和0.5 cm×1.7 cm大小的肿物,暗褐色,外有包膜,部分与后关节囊相连(图2和3),关节囊内见弥漫性色素沉着(图4),将其完整切除送病检,病理结果:GCTTS。其病理特征为:镜下瘤组织结构多样,具有增生性的组织细胞,这些细胞内含有脂质和含铁血黄素,中间混有多核巨细胞(图5)。术后患者疼痛肿胀症状消失,较术前关节功能明显改善,康复良好出院。

图4 关节镜下见滑膜囊内色素沉着

图5 术后病理 (HE 4×10)
2 讨论
GCTTS为发生于关节囊、腱鞘和滑膜囊附近的少见的良性肿瘤。1941年JAFFE等首先提出将腱鞘、滑囊和关节滑膜归为同一解剖单位,均能引起同一类病变[1]。2003年WHO最新的骨和软组织肿瘤分类将其归为纤维组织细胞起源的肿瘤[2],根据发病部位和生长方式,GCTTS分局限型和弥漫型两种,85.0%属局限型,以手足部最常见;弥漫型发病年龄较轻,50%病例<40岁,女性略多于男性,好发部位为膝关节、髋关节和踝关节等持重性大关节周围的滑膜囊和关节间隙。其病因不明,有的学者认为是由于肌腱或滑膜损伤后导致滑膜的纤维组织细胞增生的修复性慢性反应.有的认为是在胆固醇代谢紊乱的基础上再受外伤引起的。但此病例没有外伤史。病变通常为无痛性缓慢生长.常常以关节肿胀活动受限等表现而就诊[3]。病理上GCTTS起源于腱鞘滑膜组织,镜下主要由大的滑膜样单核细胞、小的单核组织细胞和破骨细胞样巨细胞3种成分组成。BOLAND等[4]认为滑膜样单核细胞是从滑膜细胞分化而来,可做为GCTTS具有诊断意义的标记,这些细胞可移行为梭形细胞、纤维母细胞或转变为黄色瘤细胞。影像学上,典型X线平片表现为软组织肿胀,关节间隙或有轻度增宽;CT可良好显示病灶及相关骨质受累情况,增强扫描病灶可表现为弥漫性不均匀强化。本病骨质侵犯相对罕见,可见灶性骨质吸收,没有骨质破坏及骨膜反应[5]。MRI对于GCTTS的诊断具有极高的敏感性和特异性[6-7]。首先可以明确病变的起源和范围。是否有关节内受侵。在MRI各常规序列上肿块均呈低信号,此是GCTTS影像学诊断的特征之一,可与关节外软组织肿块鉴别,其中T1WI与T2WI均呈低信号,以T2WI影像最为明显,这是由于具有顺磁性的含铁血黄素沉着造成的。如合并出血坏死,T2WI信号较混杂,可以为低、等或高低混杂,本例X线未见骨质受累改变,MRI诊断左膝后交叉韧带后方GCTTS。
GCTTS诊断上需与创伤后血肿、腱鞘黄色瘤、腱鞘纤维瘤、关节结核和滑膜肉瘤等相鉴别,MRI虽有其特异性表现,但最终诊断仍需依靠病理,由于该病在临床上较少见且表现无特异性,确诊需依据术中所见及术后病理,故误诊率高达79.3%[8],最佳治疗方案为手术彻底切除。但切除后复发率较高。据WHO统计,GCTTS复发率为33.0%~50.0%[9-10],一般不转移。多次复发的病例可选择根治性手术加放疗。术后应密切观察并进行定期随访。腱鞘巨细胞瘤有恶性变的可能,有报道称GCTTS可以出现广泛浸润性生长,弥漫性破坏周围骨及软组织的恶变,放疗可能对恶性GCTTS手术治疗后的患者有帮助[7,11-12]。弥漫型GCTTS属于局部侵袭性生长的非转移性肿瘤,治疗原则为尽可能彻底切除肿瘤,最大限度地保留肢体功能,反复发作的病例可选择手术加放疗。虽然GCTTS恶变机会较小,但出现高度异型细胞恶变后可发生肺转移,另外,儿童、甚至幼儿患膝关节GCTTS者亦不罕见[13-16],临床医师应高度重视。
综上所述,在临床中膝关节GCTTS虽并不多见,但临床医生应对不明原因的膝关节反复肿痛者,提高警惕。术前详细询问病史和专科查体,并结合膝关节MRI、彩超检查等,来降低对膝关节GCTTS的误诊率和漏诊率,同时与传统切开手术相比,关节镜下彻底切除病灶及其周围组织清扫是治疗该病的直观、微创、有效的诊治方法。
[1] JAFFE H L, LICHTENSTEIN L, SUTRO C J. Pigmented villonodular synovitis, bursitis and tenosynovitis[J]. Arch Pathol,1941, 31(3): 731-765.
[2] 徐万鹏, 冯传汉. 骨科肿瘤学[M]. 北京: 人民军医出版社,2001: 359.
[3] 朱雄增. 软组织肿瘤WHO最新分类特点[J]. 临床与实验病理学杂志, 2003, 19(1): 94-96.
[4] BOLAND J M, FOLPE A L, HORNICK J L, et al. Clusterin is expressed in normal synoviocytes and in tenosynovial giant cell tumors of localized and diffuse types: diagnostic and histogenetic implications[J]. The American Journal of Surgical Pathology, 2009,33(8): 1225-1229.
[5] DE SCHEPPER A M, HOGENDOORN P C, BLOEM J L. Giant cell tumors of the tendon sheath may present radiologically as intrinsic osseous lesions[J]. European Radiology, 2007, 17(2): 499-502.
[6] HUANG G S, LEE C H, CHAN W P, et al. Localized nodular synovitis of the knee: MR imaging appearance and clinical correlates in 21 patients[J]. American Journal of Roentgenology,2003, 181(2): 539-543.
[7] VAN DER HEIJDEN L, GIBBONS C L, DIJKSTRA P D, et al. The management of diffuse-type giant cell tumour (pigmented villonodular synovitis) and giant cell tumour of tendon sheath (nodular tenosynovitis)[J]. Journal of Bone & Joint Surgery, British Volume, 2012, 94(7): 882-888.
[8] 赵洪波, 周宏艳, 张洪. 关节镜下诊疗膝关节内腱鞘巨细胞瘤6例报告[J]. 中国内镜杂志, 2015, 21(8): 864-867.
[9] FLETCHER C D, UNNIK K, MERTENS F, et al. World Health Organization classifi cation of tumours. Pathology and genetics of tumors of soft tissue and bone [M]. Lyon: IARC Press, 2002: 120-125.
[10] JO V Y, FLETCHER C D M. WHO classifi cation of soft tissue tumours: an update based on the 2013 (4th) edition[J]. Pathology-Journal of the RCPA, 2014, 46(2): 95-104.
[11] CORONEOS C J, O'SULLIVAN B, FERGUSON P C, et al. Radiation therapy for infi ltrative giant cell tumor of the tendon sheath[J]. The Journal of Hand Surgery, 2012, 37(4): 775-782.
[12] HO C Y, MALEKI Z. Giant cell tumor of tendon sheath: cytomorphologic and radiologic findings in 41 patients[J]. Diagnostic Cytopathology, 2012, 40(S2): 94-98.
[13] VAN DER HEIJDEN L, GIBBONS C L, HASSAN A B, et al. A multidisciplinary approach to giant cell tumors of tendon sheath and synovium-a critical appraisal of literature and treatment proposal[J]. Journal of Surgical Oncology, 2013, 107(4): 433-445.
[14] BYRNE M, CHAN J C, KELLY J L. A case of recurring multifocal giant cell tumour of the tendon sheath in a child[J]. Hand Surg,2014, 19(2): 245-248.
[15] YUN S J, HWANG S Y, JIN W, et al. Intramuscular diffuse-type tenosynovial giant cell tumor of the deltoid muscle in a child[J]. Skeletal Radiology, 2014, 43(8): 1179-1183.
[16] STEWART D A, PEDERSEN J, COOMBS C J. Giant cell tumour of tendon sheath in a 4-year-old boy[J]. Journal of Hand Surgery (European Volume), 2014, 39(8): 889-891.
(吴静 编辑)
R738.5
D
10.3969/j.issn.1007-1989.2016.08.025
1007-1989(2016)08-0105-03
2016-03-09
高石军,E-mail:gao_shijun@126.com

