经腹腔镜和开腹阑尾切除术在治疗婴幼儿重症阑尾炎中的疗效比较
刘春义 董彦清 王丽亚 李海霞 陈盼 赵丹
经腹腔镜和开腹阑尾切除术在治疗婴幼儿重症阑尾炎中的疗效比较
刘春义董彦清王丽亚李海霞陈盼赵丹
目的婴幼儿急性重症阑尾炎是儿科常见的急腹症,如不及时手术治疗患儿可能因中毒性休克而死亡。本文章目的是比较腹腔镜和开腹行阑尾切除术的临床效果。方法对2010至2015年确诊为重症阑尾炎并进行了腹腔镜或开腹阑尾切除术的218例患儿资料进行回顾性研究。结果采用腹腔镜阑尾切除术比开腹手术没有明显降低术后并发症(伤口感染、腹腔脓肿、再次手术和再次入院)的几率(P>0.05),且没有明显地延长手术时间(P>0.05),但是明显地缩短住院时间和恢复饮食时间(P<0.05)。结论腹腔镜阑尾切除术治疗效果优于开腹手术,应作为临床首选治疗方法。
腹腔镜;开腹阑尾切除术;重度阑尾炎;术后并发症
婴幼儿急性阑尾炎是儿科最常见的需要手术治疗的急腹症[1]。据统计在美国,每年在儿外科进行的阑尾切除术有70 000台[2]。尽管婴幼儿急性阑尾炎的发病率比较高,但是由于患儿症状不典型或者症状与其它急腹症相似导致初次就诊时就能够明确诊断的难度很大[3-5]。急性阑尾炎患儿常表现为:厌食、恶心和呕吐、转移性腹痛、右下腹压痛、腹肌紧张和叩痛等症状。年龄越小的患儿临床表现越不典型,但是病程发展又较成人快,所以在临床上因为诊断不明确导致阑尾穿孔的病例时有发生[6]。婴幼儿重症阑尾炎是指阑尾发生化脓、坏疽或穿孔,患儿常出现腹膜炎、肠粘连或肠梗阻的症状,是立即需要手术治疗的急腹症,及时的诊断重症阑尾炎不仅能够减少患儿术后并发症的发生并且能够减少死亡率。超声波检测(uitrasound,US)和计算机断层扫描(computed tomography,CT)在临床上常被用来作为辅助诊断的方法。螺旋CT(helical CT)能够在1 s内清晰地捕获阑尾和腹腔图像,在诊断不明确时会被用来作为辅助诊断的手段[7]。但是患儿过早接受电离辐射会增加以后肿瘤的发生率。15岁以下青少年在接受电离辐射后发生肿瘤的概率为0.07%~0.1%[8]。年龄越小的患儿得肿瘤的概率越高[9]。最近的研究发现如果儿童接受两次以上的电离辐射后得白血病和脑部肿瘤的概率是没有接受过电离辐射的儿童的三倍[10]。鉴于此,对于诊断不明而情况危重的患儿,临床上常采取腹部探查手术。传统的腹部探查术需要开腹,对患儿的伤害比较大。在1992年腹腔镜首次应用在婴幼儿阑尾炎切除术上,因为对患儿的创伤小、患儿恢复快而得到广泛应用[11]。自此关于使用腹腔镜行阑尾切除术和传统阑尾切除术的利弊的争论就没有停止过[12]。本文章将从2010至2015年在河北省儿童医院儿外科确诊为婴幼儿重症阑尾炎、进行了腹腔镜阑尾切除术或传统阑尾切除术的患儿的资料进行了回顾性研究,一共有218例,其中采取腹腔镜手术的有128例,传统阑尾切除术有90例,参考指标有住院时间、手术时间、术后并发症(腹腔脓肿、伤口感染、再手术和再次入院)发生情况、恢复饮食时间,报道如下。
1 资料与方法
1.1一般资料从2010至2015年在河北省儿童医院儿外科确诊为婴幼儿重症阑尾炎、进行了腹腔镜阑尾切除术或传统阑尾切除术的患儿共有218例,其中128例采取了用腹腔镜行阑尾切除术(腹腔镜阑尾切除术组),90例采取了传统的开腹行阑尾切除术(开腹阑尾切除术组)。
1.2治疗方法用腹腔镜行阑尾切除术的具体操作步骤参照Hasson方法[12]。在手术中均采用甲硝唑充分冲洗腹腔,并放置腹腔引流。术后给予抗生素治疗,通气后逐渐恢复饮食。
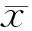
2 结果
2.12组患儿的一般临床状况的比较从2010至2015年在河北省儿童医院儿外科确诊为婴幼儿重症阑尾炎、进行了腹腔镜阑尾切除术或传统阑尾切除术的患儿共有218例,其中128例采取了用腹腔镜行阑尾切除术,90例采取了传统的开腹行阑尾切除术。采取腹腔镜阑尾切除术患儿的平均年龄(4.6±1.9)岁、男性比例53.1%、平均体温(37.6±0.7)℃、C-反应蛋白浓度(23±11)mmol/L、白细胞计数(15.4±0.7)×109/L;采取开腹阑尾炎切除术患儿的平均年龄(4.5±1.7)岁、男性比例52.2%、平均体温(37.5±0.6)℃、C-反应蛋白浓度(22±13)mmol/L、白细胞计数(14.7±0.9)×109/L。2组患儿临床情况差异无统计学意义(P>0.05)。见表1。
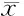
表1 2组患儿的一般临床状况的比较 ±s
2.22组患儿术后并发症情况比较采取腹腔镜行阑尾切除术患儿的伤口感染、腹腔脓肿、再手术和再住院的概率分别是:1.6%、4.7%、2.3%、4.7%;采取开腹阑尾炎切除术患儿的相应并发症的概率分别是:2.2%、3.3%、2.2%、4.4%。2组之间没有明显差异(P>0.05)。见表2。

表2 2组患儿术后并发症情况比较 例(%)
2.32组患儿平均住院时间、手术时间和恢复饮食时间的比较采取腹腔镜行阑尾切除术患儿的平均住院时间、手术时间和恢复饮食时间分别是:(3.2±0.5)d、(98.1±12.5)m、(2.5±0.8)d;采取开腹阑尾炎切除术患儿的相应数据分别是:(6.4±1.7)d、(79.4±10.1)m、(4.6±1.5)d。采取腹腔镜行阑尾切除术患儿的平均住院时间和恢复饮食时间明显比采取开腹阑尾炎切除术患儿需要的时间缩短(P<0.05),手术时间并没有明显延长(P>0.05)。见表3。
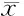
表3 2组患儿平均住院时间、手术时间和恢复饮食时间的比较 ±s
3 讨论
这是一篇针对婴幼儿重症阑尾炎、比较采取腹腔镜行阑尾切除术和传统开腹行阑尾切除术的疗效和术后并发症的回顾性研究。我们收录了从2010至2015年在河北省儿童医院儿外科确诊为婴幼儿重症阑尾炎患儿218例,其中128例采取腹腔镜行阑尾切除术,90例采取传统的开腹阑尾切除术。临床数据显示这些患儿的平均年龄、平均体温、性别比例、C-反应蛋白浓度和白细胞计数均没有明显差异。收集这2组患儿的术后并发症(伤口感染、腹腔脓肿、再手术和再住院)、手术时间、住院时间和恢复饮食时间,并两组进行分析比较后发现:采取腹腔镜行阑尾切除术不能明显地减少术后并发症(伤口感染、腹腔脓肿、再手术和再住院)的发生,手术时间没有明显延长,但是能够明显地缩短住院时间和恢复饮食时间。因为我们的数据显示采取腹腔镜行阑尾切除术患儿恢复正常进食快、住院时间短,家庭的精神和经济负担减小,所以我们在临床上尽量使用腹腔镜行阑尾切除,需要开腹的病例已经越来越少了。对于术后并发症(伤口感染、腹腔脓肿、再手术和再住院)而言,腹腔镜的使用对于开腹手术没有明显优势。为了减少术后并发症的发生,我们在手术过程中尽量缩短手术时间、对腹腔用抗生素清洗彻底、针对被切除阑尾的病理诊断决定术后需要使用抗生素的时间。
我们的结果只是采用河北省儿童医院儿外科的数据,今后的工作是联合河北省三甲医院的儿外科,做大数据的回顾性研究。现在腹腔镜在儿外科的使用在河北省三甲医院儿外科是被普遍接受的操作,但是腹腔镜操作步骤和细节在各个医院儿外科并没有实现标准化,所以做大数据回顾性研究在数据的可比性上存在一定的难度。今后我们将会在临床数据具有可比性的基础上进行大数据的收集和比较,为临床工作提供数据支撑。
已有的国际上的研究表明用使用腹腔镜行阑尾切除术比传统阑尾切除术具有明显的优势。在Aziz等[12]的文章中提出使用腹腔镜行阑尾切除术后伤口感染概率是1.5%,而开腹阑尾切除术的术后伤口感染率高达5%。这样相差悬殊的数据有可能和该医院的卫生条件、儿外科医生的操作水平、术后抗生素的使用效率等有关。Andersson的2014年的文章中提出使用腹腔镜行阑尾切除术可以减少伤口感染机会,但是增加了腹腔脓肿的概率[13]。这有可能和阑尾穿孔、手术操作时间过长、书中操作不当以及腹腔冲洗不充分等因素有关。我们的数据显示腹腔镜的使用和开腹手术在控制伤口感染和腹腔脓肿的发生率上没有明显不同,这可能是由于我们采取了多种有效的控制感染的方法有关。
无论是采用腹腔镜行阑尾切除术还是传统的开腹阑尾切除术,及时正确的诊断是治疗重症阑尾炎的关键。鉴于CT有可能将来会给患儿带来不好影响,超声检查仍然是首选的辅助诊疗手段。对于诊断不明确、保守治疗6~12 h后效果不明显或病情加重的患儿应果断采取手术治疗,这是应首选腹腔镜手术,以避免出现阴性阑尾炎而给患儿造成过重损伤的情况[14]。
总之,我们的回顾性研究数据表明采用腹腔镜行阑尾切除术和传统的开腹阑尾切除术相比,在术后并发症和手术时间上没有明显区别,但是能够明显地缩短住院时间和恢复饮食时间,为患儿尽早恢复提供便利。
1Aarabi S, Sidhwa F, Riehle KJ, et al. Pediatric appendicitis inNew England: epidemiology and outcomes.J Pediatri Surg,2011,46:1106-1114.
2Kharbanda AB, Taylor GA, Fishman EA,et al. A clinical decisionrule to identify children at low risk for appendicitis. Pediatrics,2005,116:709-716.
3Rezak A, Abbas HMA, Ajemian MS, et al. Decreased use of computedtomography with a modified clinical scoring system in diagnosis ofpediatric acute appendicitis. Arch Surg,2011,146:64-67.
4Russell WS, Schuh AM, Hill JG, et al. Clinical practice guidelines forpediatric appendicitis evaluation can decrease computed tomographyutilization while maintaining diagnostic accuracy. Pediatr Emerg Care,2013,29:568-573.
5Krajewski S, Brown J, Phang PT, et al. Impact of computedtomography of the abdomen on clinical outcomes in patients withacute right lower quadrant pain: a meta analysis. Can J Surg,2011,54:43-53.
6Bickel NA, Aufses AH, Rojas M, et al. How time affects the risk ofrupture in appendicitis.J Am Coll Surg,2006,202:401-406.
7Brody AS, Frush DP, Huda W, et al. Radiation risk to children fromcomputed tomography. Pediatrics,2007,120:677-682.
8Hendee WR,O’Connor MK. Radiation risks of medical imaging:separating fact from fantasy.Radiology,2012,264:312-321.
9Brenner DJ, Elliston CD, Hall EJ, et al. Estimated risks ofradiation-induced fatal cancer from pediatric CT. Am J Roentgenol,2001,176:289-296.
10Pearce MS, Salotti JA, Little MP,et al.Radiation exposure fromCT scans in childhood and subsequent risk of leukemia and braintumours: a retrospective cohort study.Lancet,2012,380:499-505.
11Ure BM, Spangenberger W, Hebebrand D, et al. Laparoscopic surgery in children andadolescents with suspected appendicitis: results of medical technology assessment.Eur J Pediatr Surg,1992,2:336-340.
12Aziz O, Athanasiou T, Tekkis PP, et al. Laparoscopic versus open appendectomy inchildren.Ann Surg,2006,243:17-27.
13Andersson RE. Short-term complications and long-term morbidity of laparoscopicand open appendicectomy in a national cohort. Br J Surg,2014,101:1135-1142.
14Hasson HM. A modified instrument and method for laparoscopy. Am J Obstet Gynecol,1971,110:886-867.
Comparison of the therapeutic effects between laparoscopic appendectomy and laparotomy appendectomy on severe appendicitis in children
LIUChunyi,DONGYanqing,WANGLiya,etal.
DepartmentofGeneralSurgery,HebeiProvincialChildren’sHospital,Shijiazhuang050031,China
ObjectiveTo observe and compare the therapeutic effects between laparoscopic appendectomy and laparotomy appendectomy on severe appendicitis in children.MethodsThe clinical data about 218 children patients with severe appendicitis who underwent laparoscopic appendectomy or laparotomy appendectomy in Department of Pediatrics of Hebei Children’s Hospital from 2010 to 2015 were retrospectively analyzed.ResultsThere were no significant differences in the postoperative complications including wound infection, abscess formation, reoperation and readmission between laparoscopic appendectomy and laparotomy appendectomy (P>0.05), moreover, laparoscopic appendectomy did not obviously prolong surgery time,however,which significantly shortened the length of staying in hospital and diet recovery time,as compared with those of traditional appendectomy (P<0.05).ConclusionThe therapeutic effects of laparoscopic appendectomy on evere appendicitis in children are superior to those of laparotomy appendectomy,thus,which should be regarded as first choice in clinical practice.
laparoscopy;laparotomy appendectomy;severe appendicitis;postoperative complications
050031石家庄市,河北省儿童医院普外科
R 726.568
A
1002-7386(2016)16-2425-03
2016-02-18)
doi:10.3969/j.issn.1002-7386.2016.16.007

