甲状腺功能异常对妊娠结局的影响分析
何红瑞
(浚县人民医院 妇产科 河南 鹤壁 456250)
甲状腺功能异常对妊娠结局的影响分析
何红瑞
(浚县人民医院 妇产科河南 鹤壁456250)
目的分析甲状腺功能异常对妊娠结局的影响。方法回顾性分析2013年8月至2014年8月浚县人民医院收治的52例甲状腺功能异常孕妇的临床资料,其中26例甲状腺功能亢进设为甲亢组,26例甲状腺功能减退设为甲减组,并选取同期于浚县人民医院待产且甲状腺功能正常的孕妇52例作为对照组,比较3组产妇甲状腺激素水平与不良妊娠结局发生情况。结果甲亢组FT3、FT4水平均高于对照组且TSH水平低于对照组(P<0.05),甲减组FT3、FT4水平均低于对照组且TSH水平高于对照组(P<0.05),甲亢组和甲减组并发症发生率显著高于对照组(P<0.05),甲亢组和甲减组出现流产、胎儿窘迫和低重儿等不良妊娠结局比例也明显高于对照组(P<0.05)。结论甲状腺功能异常可改变产妇甲状腺激素水平并导致流产等不良妊娠结局。
甲状腺功能异常;妊娠结局;影响
孕期甲状腺功能异常在临床诊疗中较为常见,随着临床诊断技术的发展,孕妇甲状腺功能异常成为临床关注的重要问题。甲状腺功能异常是甲状腺激素合成分泌或者生物效应变化导致的甲状腺机能异常性内分泌疾病,多发生于妊娠妇女。相关文献报道,妊娠期甲状腺功能异常会对孕妇及胎儿健康造成严重影响,甚至出现流产、死胎等现象,同时也会对胎儿智力发展造成障碍[1]。因此,孕妇甲状腺功能的早期检查与诊断是发现甲状腺功能异常的重要手段,也是尽早采取干预措施的关键方法。本研究将59例甲状腺功能异常孕妇与59例甲状腺功能正常孕妇进行比较,以期为促进孕妇顺利分娩并保证新生儿健康提供参考。
1 资料与方法
1.1一般资料回顾性分析浚县人民医院2013年8月至2014年8月收治的52例甲状腺功能异常孕妇的临床资料,其中26例甲状腺功能亢进为甲亢组,其甲状腺分泌FT3(大于3.48 pg/ml)、FT4(大于1.85 ng/dl)上升,而TSH(小于0.49 mIU/L)降低,确诊为甲亢;26例甲状腺功能减退为甲减组,其甲状腺分泌FT3(小于1.45 pg/ml)、FT4(小于0.71 ng/dl)降低,而TSH(大于4.67 mIU/L)正常或上升,确诊为甲减。选取同期于浚县人民医院待产且甲状腺功能正常的孕妇52例作为对照组。甲亢组年龄23~35(29.10±5.87)岁,孕周32~41(36.51±4.32)周,18例初产妇,8例经产妇;甲减组年龄23~34(29.10±5.43)岁,孕周32~41(36.21±4.17)周,17例初产妇,9例经产妇;对照组年龄23~36(29.10±6.14)岁,孕周31~42(35.92±5.16)周,45例初产妇,7例经产妇。3组产妇基线资料差异无统计学意义(P>0.05)。
1.2治疗方法全部产妇均行甲状腺功能检测,即孕妇在入院后当日或次日予空腹采血并分离血清,当天完成检测项目。其中妊娠糖尿病诊断标准:空腹血糖≥5.8 mmol/L。妊娠贫血诊断标准:血红蛋白<100 g/L。妊娠高血压诊断标准:血压≥140/90 mm Hg。妊娠结局诊断标准包括:早产,妊娠时间<37周;流产,妊娠时间<28周;低体质量儿,新生儿体质量<2.5 kg;胎儿窘迫,胎儿存在宫内缺氧症状。
1.3观察指标观察各组患者妊娠并发症及不良结局情况。对入选产妇进行随访,时间从入院至产妇分娩完成2周后。

2 结果
2.1甲状腺激素水平甲亢组FT3、FT4水平均高于对照组且TSH水平低于对照组,甲减组FT3、FT4水平均低于对照组且TSH水平高于对照组,差异均有统计学意义(P<0.05)。见表1。
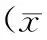
表1 3组甲状腺激素水平比较±s)
注:与对照组比较,aP<0.05。
2.2妊娠并发症甲亢组发生妊娠期糖尿病5例、妊娠期贫血3例、妊娠期高血压6例,并发症发生率为53.85%;甲减组发生妊娠期糖尿病4例、妊娠期贫血6例、妊娠期高血压5例,并发症发生率为57.69%;对照组发生妊娠期糖尿病1例、妊娠期贫血0例、妊娠期高血压2例,并发症发生率为11.54%。甲亢组和甲减组妊娠并发症发生率差异无统计学意义(P>0.05),但均高于对照组(P<0.05)。
2.3不良妊娠结局甲亢组和甲减组流产、早产、低体质量儿和胎儿窘迫发生率均高于对照组(P<0.05)。见表2。
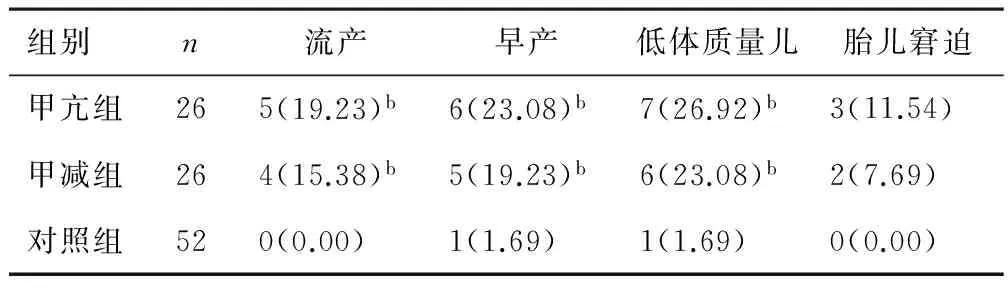
表2 3组不良妊娠结局比较[n(%)]
注:与对照组比较,bP<0.05。
3 讨论
产妇在妊娠期合并甲状腺功能异常是发病率较高的临床常见疾病,其临床症状不典型,具有一定隐匿性,导致不易及时在发病早期诊断[2]。本次研究结果显示,甲亢组FT3、FT4水平均高于对照组,甲亢组TSH水平低于对照组,而甲减组FT3、FT4水平均低于对照组,但是其TSH水平高于对照组。分析其原因,产妇甲状腺功能发生异常后,体内血液中雌激素介导的甲状腺结合球蛋白数量会逐渐增加,导致血清中的FT3水平发生变化;而产妇妊娠初期分泌的人绒毛膜促性腺激素和TSH结构类似,进而促使甲状腺激素中的FT4和TSH水平也发生改变[3]。甲亢组和甲减组并发症发生率高于对照组,说明甲状腺异常将增加孕妇糖尿病、贫血及高血压等并发症发生的风险,不利于胎儿的健康发育。甲亢组和甲减组出现流产、早产、低体质量儿以及胎儿窘迫等不良妊娠结局的比例均高于对照组,提示甲状腺功能异常对产妇和新生儿均能造成不良影响,从而证实相关临床资料提出的甲状腺功能异常可致产妇出现流产、早产甚至死胎比率升高结论[4]。
综上,甲状腺功能异常不仅可引起甲状腺素激素水平变化,而且会导致流产等不良妊娠结局,因此临床应重视给予产妇甲状腺功能检查,若发现异常则及时进行临床治疗,以促进产妇形成良好妊娠结局。
[1]蒋玉.甲状腺功能异常对妊娠结局的影响[J].蚌埠医学院学报,2014,8(25):1117-1119.
[2]张敦兰.甲状腺自身抗体对甲状腺功能正常女性生殖与妊娠的影响[J].实用妇产科杂志,2012,4(28):259-261.
[3]许小凤,朱艳芳.甲状腺功能异常与妊娠结局相关性中西医研究进展[J].湖北中医药大学学报,2013,3(15):71-73.
[4]贺译平,贺同强,徐钊,等.妊娠20周前甲状腺功能异常对妊娠影响的研究[J].中国妇幼健康研究,2013,5(11):695-697.
R 714.256
10.3969/j.issn.1004-437X.2016.07.110
2015-10-11)

