血清TSH、TPO-Ab表达水平与老年甲状腺功能减退的相关性分析
吴秉司
(南京中医药大学附属南京市中西医结合医院内分泌科,江苏 南京,210000)
甲状腺是人体重要的代谢器官,甲状腺素分泌异常可导致甲减或者甲亢的发生[1]。甲状腺功能减退症简称甲减,临床多表现为畏寒、反应迟钝、嗜睡、认知障碍等症状。甲减多发生于老年女性,可严重影响患者的生活质量[2]。亚临床性甲状腺功能减退症(SH)简称亚临床甲减,是甲减的重要类型之一,常是指没有明显临床症状,促甲状腺激素(TSH)升高、游离三碘甲腺原氨酸(FT3)正常的甲减[3-4]。随着医学技术的提高,当前临床上甲减的检出率显著提高,但是亚甲减不容易被发现,为此加强对甲减与亚临床甲减的临床鉴别诊断具有重要价值[5]。当前有研究显示,亚甲减还包括甲状腺过氧化物酶抗体(TPO-Ab)阳性、血清TSH、游离甲状腺素(T4)均正常等情况[6]。其中,TPO在人体内以碘化酪氨酸的形式存在,TPO可通过合成 T3、T4发挥其生物学作用[7]。且TPO含有血色素辅基,存在于甲状腺滤泡上皮,具有独特的免疫学特性,可调节机体自身的甲状腺功能[8]。本研究具体探讨了血清TSH、TPO-Ab表达水平与老年甲状腺功能减退的相关性,希望为明确甲状腺功能减退的发生提供参考。现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月~2021年12月在南京中医药大学附属南京市中西医结合医院诊治的老年甲状腺功能减退患者90例作为研究对象进行回顾性分析,分为原发性甲减[甲减组,TSH升高、游离四碘甲状腺原氨酸(FT4)、游离三碘甲状腺原氨酸(FT3)降低]40例和亚临床甲减(亚甲减组,TSH升高,但FT3、FT4正常)50例。甲减组与亚甲减组患者的年龄、体质量指数、病程、心率、血压等一般资料对比差异无统计学意义,有可比性(P>0.05)。见表1。本研究经南京中医药大学附属南京市中西医结合医院医学伦理委员会审批。所有患者对本研究内容知情并签署知情同意书。
表1 甲减组与亚甲减组一般资料对比 ([±s)/n(%)]
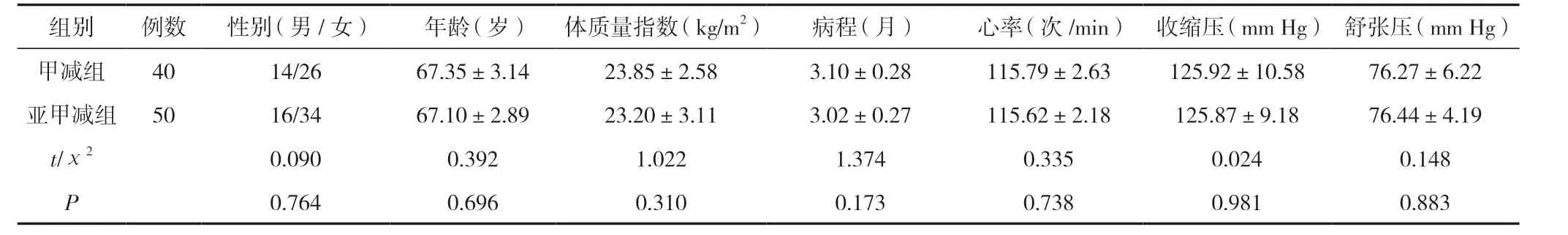
表1 甲减组与亚甲减组一般资料对比 ([±s)/n(%)]
注:1 mm Hg≈0.133 kPa。
组别 例数 性别(男/女) 年龄(岁) 体质量指数(kg/m2) 病程(月) 心率(次/min) 收缩压(mm Hg)舒张压(mm Hg)甲减组 40 14/26 67.35±3.14 23.85±2.58 3.10±0.28 115.79±2.63 125.92±10.58 76.27±6.22亚甲减组 50 16/34 67.10±2.89 23.20±3.11 3.02±0.27 115.62±2.18 125.87±9.18 76.44±4.19 t/χ2 0.090 0.392 1.022 1.374 0.335 0.024 0.148 P 0.764 0.696 0.310 0.173 0.738 0.981 0.883
1.2 纳入与排除标准
纳入标准:①年龄60~80岁;②所有患者符合甲状腺功能减退的诊断标准[9];③患者生命体征稳定,小学及其以上文化水平;④能收集到患者全部的临床资料。
排除标准:①心、肝、肾、肺功能不全者;②垂体疾病、正常甲状腺性病态综合征等非亚甲减疾病者;③凝血功能异常者;④合并传染性疾病者;⑤有自身免疫疾病者;⑥合并肿瘤者;⑦入组前已服用左旋甲状腺素替代治疗者;⑧依从性不佳的患者。
1.3 方法
采集所有患者的空腹静脉血2~3 mL,静置30 min后,3 500 r/min离心15 min(离心半径12 cm),分离上层血清,采用Maccurai3000发光免疫分析仪检测血清TSH、TPO-Ab水平。检测试剂盒购自四川迈克公司,严格按照试剂盒说明书操作。TSH正常值:0.3~4.3 μIU/mL,TPO-Ab正常值:0~34 IU/mL。
1.4 观察指标
①调查与记录所有患者的临床症状,包括嗜睡、乏力、怕冷、多汗、气短、心悸。
②测定与记录甲减组与亚甲减组患者的血常规指标,包括血红蛋白(Hb)、甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)等,都由南京中医药大学附属南京市中西医结合医院采用全自动生化分析仪(生产企业:迈瑞公司,型号:BS-300)进行测定,严格室内与室间质量控制标准,严格按照试剂盒说明书进行操作。
1.5 统计学分析
采用SPSS 25.0统计学软件进行数据分析,计量数据(符合正态分布、方差齐性)以(±s)表示,行t检验;计数资料以[n(%)]表示,行χ2检验。所有统计结果均采用95.0%的置信区间,相关性分析采用Pearson分析。以P<0.05为差异有统计学意义。
2 结果
2.1 甲减组与亚甲减组血清TSH、TPO-Ab含量对比
甲减组与亚甲减组患者的血清TSH水平对比,差异无统计学意义(P>0.05),甲减组患者的血清TPO-Ab水平明显高于亚甲减组,差异有统计学意义(P<0.05)。见表2。
表2 甲减组与亚甲减组患者的血清TSH、TPO-Ab水平对比 (±s)
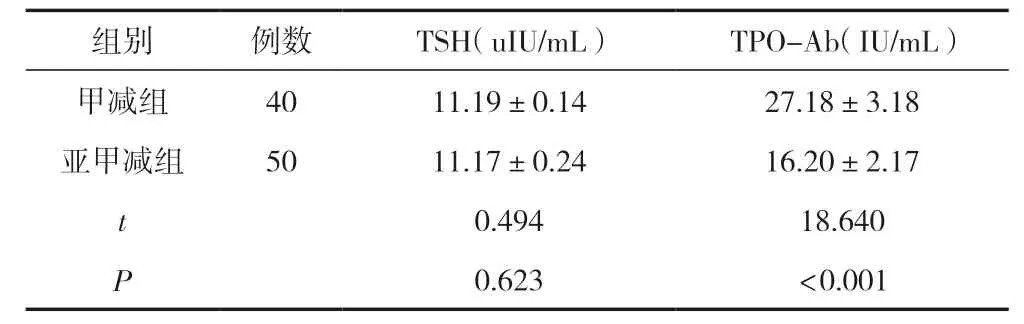
表2 甲减组与亚甲减组患者的血清TSH、TPO-Ab水平对比 (±s)
组别 例数 TSH(uIU/mL) TPO-Ab(IU/mL)甲减组 40 11.19±0.14 27.18±3.18亚甲减组 50 11.17±0.24 16.20±2.17 t 0.494 18.640 P 0.623 <0.001
2.2 甲减组与亚甲减组患者的血清常规指标对比
甲减组与亚甲减组患者的血红蛋白、血脂指标(TG、TC、LDL-C、HDL-C)对比,差异无统计学意义(P>0.05)。见表3。
表3 甲减组与亚甲减组患者的血清常规指标对比 (±s)
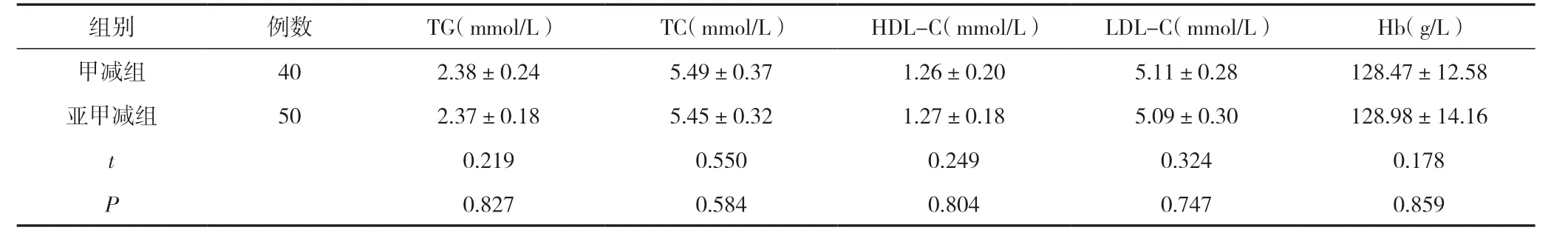
表3 甲减组与亚甲减组患者的血清常规指标对比 (±s)
组别 例数 TG(mmol/L) TC(mmol/L) HDL-C(mmol/L) LDL-C(mmol/L) Hb(g/L)甲减组 40 2.38±0.24 5.49±0.37 1.26±0.20 5.11±0.28 128.47±12.58亚甲减组 50 2.37±0.18 5.45±0.32 1.27±0.18 5.09±0.30 128.98±14.16 t 0.219 0.550 0.249 0.324 0.178 P 0.827 0.584 0.804 0.747 0.859
2.3 甲减组与亚甲减组患者的临床症状对比
甲减组患者的嗜睡、乏力等症状占比高于亚甲减组,差异有统计学意义(P<0.05),甲减组与亚甲减组患者的怕冷、多汗、气短、心悸等症状占比对比,差异无统计学意义(P>0.05)。见表4。
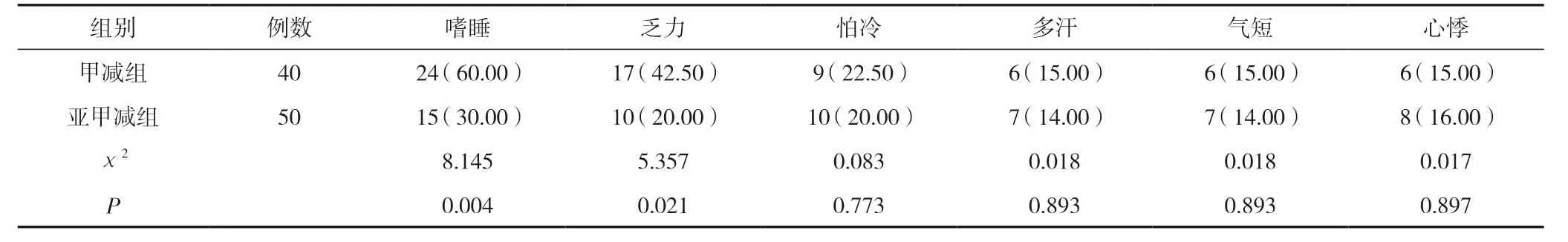
表4 甲减组与亚甲减组患者的临床症状对比 [n(%)]
2.4 血清TSH、TPO-Ab表达水平与老年亚临床甲减发生的相关性
在亚甲减组患者中,Pearson分析显示,血清TSH水平与亚临床甲减无相关性(P>0.05),血清TPO-Ab与亚临床甲减存在显著相关性(P<0.05)。见表5。
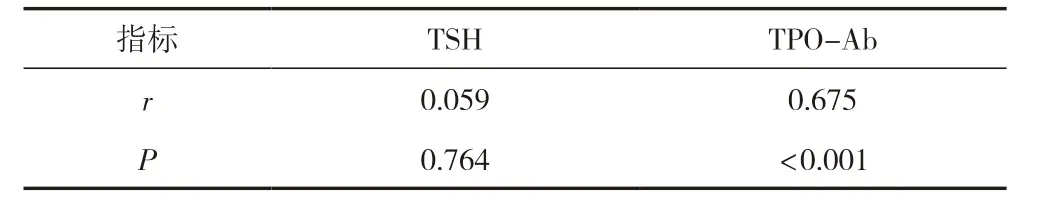
表5 血清TSH、TPO-Ab表达水平与老年亚临床甲减发生的相关性(n=90)
3 讨论
甲减是血液循环中甲状腺激素缺乏,机体代谢过程减低的病理进程后果。当前,由于各种因素的影响,甲减的发病率呈显著增高的趋势,尤其是在老年女性中多发。现代研究表明,甲减的关键病因是慢性淋巴细胞性甲状腺炎,可引起黏液性水肿,还可导致肌肉组织苍白肿大、肌纤维肿胀,甚至导致心脏出现心肌纤维化[10]。亚临床甲减源于甲状腺激素合成及分泌减少,可导致患者出现精神不健全、抑郁等临床表现,影响认知功能,但是其与原发性甲减的诊断具有一定的困难。
本研究显示,甲减组与亚甲减组患者的血清TSH水平对比,差异无统计学意义(P<0.05),甲减组患者的血清TPO-Ab水平明显高于亚甲减组,差异有统计学意义(P<0.05);甲减组与亚甲减组患者的血红蛋白、血脂指标对比,差异无统计学意义(P>0.05)。甲减是由于人体内的甲状腺激素合成以及分泌减少所致人体代谢降低进而引发的疾病。甲减可能会危害自身消化、神经、内分泌等多个系统,同时影响患者的正常发育。特别是当老年人患有甲减时,由于其免疫功能下降与新陈代谢能力减退,很多患者容易出现休克、抽搐、供血不足等情况,对患者的生命产生威胁[11-12]。同时,甲状腺激素在体内具有重要作用,如甲状腺激素主要促进脂肪降解。甲减是导致血脂异常最常见原因,甲状腺激素可动员脂肪组织内储存的甘油三酯,增强苷酯酶和胆固醇转移蛋白活性,增强脂质物质底物利用,但是甲减患者与亚甲减患者的血脂改变情况对比很难发现差异。
甲状腺功能减退的病因极为复杂,根据病因可分为原发性甲状腺功能减退、继发性甲状腺功能减退以及周围性甲状腺功能减退等。为此,需要积极早期识别患有甲状腺疾病的老年患者并纠正甲状腺功能,以改善患者的预后。现代研究表明,亚临床甲减患者表现出异常状态和检查时所发现的异常变化,伴随有血清TSH升高,同时FT4或者FT3正常[13-14]。当机体处于正常状况时,血清TPO不会通过甲状腺上皮细胞进入机体的血液中,但当机体发生病理改变后,TPO则由被隔绝于甲状腺滤泡细胞腔的边缘即甲状腺细胞顶部向外周溢漏,刺激机体免疫系统产生TPO-Ab,TPO-Ab可能激活补体系统并产生抗体依赖性细胞介导的细胞毒性作用,损伤甲状腺,导致甲状腺不能发挥正常的生理功能[15-16]。
本研究显示,甲减组患者的嗜睡、乏力等症状占比高于亚甲减组,差异有统计学意义(P<0.05),甲减组与亚甲减组患者的怕冷、多汗、气短、心悸等症状占比对比,差异无统计学意义(P>0.05),表明亚临床甲减的临床症状少于甲减。当前有研究显示,亚临床甲减在临床上可表现为害怕寒冷、体质量增加、大便干燥不易解出、全身疲惫无力、甲状腺体积增大、嗜睡、皮肤较少出汗、关节疼痛、女性月经紊乱等,还有部分患者可出现轻度水肿,病情较重的患者可能出现昏迷[17]。同时亚临床甲减患者的症状具有一定的自限性,但是进展为甲减后,可影响患者机体正常的代谢和脏器功能,导致患者出现智力下降、心肌张力减退、神经萎缩等退行性病变,从而影响患者的生活质量[18]。
本研究Pearson分析显示,血清TSH含量与亚临床甲减无相关性(P<0.05),血清TPO-Ab与亚临床甲减存在显著相关性(P<0.05),表明血清TPO-Ab表达水平与老年亚临床甲减的发生存在显著相关性。亚临床甲减与甲减两者可独立存在或交叉出现,加强早期诊断具有重要价值。TPO位于甲状腺细胞的顶部,TPO-Ab和TPO结合之前必然伴随有甲状腺细胞损伤[19]。同时,TPO-Ab与TPO结合可降低甲状腺激素的合成水平,TPO-Ab阳性者的甲状腺都会有淋巴细胞浸润[20]。不过,本研究也存在一定不足,本研究未纳入健康人群进行对比,调查的临床症状比较少,样本量也比较少,没有进行分层次分析,结果可能存在一定的偏倚,后续研究将扩大样本量,增加健康对照组,深入探讨血清TSH、TPO-Ab表达水平在预测老年亚临床甲减的价值。
综上所述,老年亚临床甲减为甲减的主要类型,血清TPO-Ab表达水平低于原发性甲减患者,血清TPO-Ab表达水平与老年亚临床甲减存在显著相关性,监测血清TSH、TPO-Ab表达水平有利于预测老年亚临床甲减的发生。

