血清及卵泡液中25-羟维生素D水平与IVF-ET早期妊娠结局的关系
马娟,何玉洁,许冰雪,阎梦民,范晶,刘师伟,王媛
(1. 山西医科大学第一临床医学院,太原 030001;2. 山西医科大学第一医院,太原 030001)
血清及卵泡液中25-羟维生素D水平与IVF-ET早期妊娠结局的关系
马娟1,何玉洁2*,许冰雪1,阎梦民2,范晶2,刘师伟2,王媛1
(1. 山西医科大学第一临床医学院,太原030001;2. 山西医科大学第一医院,太原030001)
【摘要】目的探讨血清及卵泡液中25-羟维生素D[25(OH)D]水平与IVF-ET助孕治疗早期妊娠结局的关系。方法选取2014年9月至2015年5月在山西医科大学第一医院生殖中心就诊,因输卵管因素不孕行IVF-ET助孕治疗的患者,共123例,测定血清及卵泡液中25(OH)D水平,根据血清及卵泡液25(OH)D水平分为<25 nmol/L组、25~50 nmol/L组和>50 nmol/L组,比较各组间的胚胎种植率、临床妊娠率和早期流产率有无差异。又按照妊娠结局分为妊娠组和未妊娠组,比较两组间血清及卵泡液25(OH)D水平有无差异。结果血清25(OH)D水平与卵泡液中25(OH)D水平呈显著正相关(r=0.811,P<0.001);血清不同25(OH)D水平各组中,>50 nmol/L组的胚胎种植率(53.3%)及临床妊娠率(73.3%)均显著高于<25 nmol/L组(27.5%和28.0%)(P<0.05)。卵泡液不同25(OH)D水平各组中,25~50 nmol/L组及>50 nmol/L组的胚胎种植率(分别为42.3%、70.0%)及临床妊娠率(分别为66.7%、80.0%)均显著高于<25 nmol/L组(胚胎种植率为21.4%、临床种植率为28.6%)(P均<0.05)。各组间的早期流产率比较无显著性差异(P>0.05)。妊娠组血清及卵泡液25(OH)D水平[分别为(38.41±13.58)nmol/L、(32.03±13.35)nmol/L]均显著高于未妊娠组[分别为(29.68±12.23)nmol/L、(23.41±11.54)nmol/L](P<0.05)。结论不孕症患者普遍存在维生素D缺乏,IVF-ET患者的妊娠率下降可能与维生素D缺乏有关。
【关键词】体外受精-胚胎移植;妊娠;25-羟维生素D
Objective: To explore the association of 25-hydroxyvitamin D [25(OH)D] levels in serum or follicular fluid with early pregnancy outcomes of IVF-ET.
Methods: One hundred and twenty three infertile women with tubal factor participated in IVF-ET cycles in the reproductive center of The First Affiliated Hospital of Shanxi Medical University from September 2014 to May 2015. The 25(OH)D levels in serum or follicular fluid were detected by electrochemical luminescence. The patients were divided into three groups:<25 nmol/L,25-50 nmol/L,and>50 nmol/L group. Clinical pregnancy rate,embryo implantation rate and early abortion rate were compared among three groups. Furthermore,the patients were divided into pregnancy group and no-pregnancy group,and the 25(OH)D levels in serum or follicular fluid were compared among the groups.
Results: The levels of 25(OH)D in serum were significantly correlated with that in follicular fluid (r=0.811,P<0.001). Among the three groups with different 25(OH)D levels in serum,the implantation rate (53.3% vs. 27.5%) and pregnancy rate (73.3% vs. 28.0%) in >50 nmol/L group were significantly higher than these in <25 nmol/L group (P<0.05). Among the three groups with different 25(OH)D levels in follicular fluid,the implantation rate (42.3%,70.0%) and pregnancy rate (66.7%,80.0%) in 25-50 nmol/L group and >50 nmol/L group were significantly higher than these in <25 nmol/L group (21.4% and 28.6%,respectively) (P<0.05). There were no significant differences in the early abortion rate among the three groups (P>0.05). The 25(OH)D levels in serum [(38.41±13.58) vs. (29.68±12.23) nmol/L] or follicular fluid in pregnancy group [(32.03±13.35) vs. (23.41±11.54) nmol/L] were significantly higher than those in no-pregnancy group (P<0.05).
Conclusions: Vitamin D deficiency is common in infertile patients. The lack of 25(OH)D may be associated with lower pregnancy rate of IVF-ET patients.
Key words: IVF-ET;Pregnancy;25-hyroxy vitamin D
(J Reprod Med 2016,25(5):411-416)
维生素D除参与钙磷代谢、维持骨骼稳态外,还具有调节细胞增殖、分化及免疫调节、抗炎、缓解胰岛素抵抗等作用,与心血管疾病、慢性肾脏病、肿瘤等的发生密切相关[1-2]。有研究表明,维生素D可调节人类的生殖过程[3],还与多种妇科疾病的发生有关[4],维生素D缺乏可导致女性生殖内分泌的紊乱,甚至不孕[3-5]。本研究旨在通过测定血清及卵泡液中25-羟维生素D[25(OH)D]水平,分析两者的相关性,并初步探讨其与IVF-ET妊娠结局的关系。
资料和方法
一、研究对象
回顾性分析2014年9月至2015年5月在山西医科大学第一医院生殖中心接受IVF-ET助孕治疗的不孕症患者(123例)的临床资料,年龄20~40岁,不孕原因为单纯输卵管因素。所有对象均排除其他内分泌系统疾病及内科疾病,无子宫畸形及宫颈疾病,无肝肾功能异常。治疗前各项化验指标正常,基础FSH水平<0.01 U/L。所有患者均签署了知情同意书。记录研究对象的基本资料,包括年龄、体重指数(BMI)、不孕年限等。
二、研究方法
1. IVF-ET:所有患者均采用口服妈富隆处理后的黄体期长方案超促排卵方案。于IVF-ET治疗前1周期给予口服妈富隆(欧加农,荷兰)每日1片,口服妈富隆15 d后肌肉注射促性腺激素释放激素(GnRH-a,达菲林,益普生,法国)1.8 mg。于月经第2~4天达到垂体降调节后应用FSH(果纳芬,默克雪兰诺,德国)促排卵,启动剂量根据患者年龄、基础窦卵泡数确定。所有患者均在1个优势卵泡直径达18 mm或4个卵泡直径达17 mm时,于当晚肌内注射人绒毛膜促性腺激素(HCG,珠海丽珠)6 000~10 000 U,36 h后在阴道B超引导下穿刺取卵,于取卵后第3天进行胚胎移植。所有患者均至少移植1个优质胚胎。从取卵日开始每日使用黄体酮(浙江仙琚制药)60 mg肌肉注射行黄体支持。
胚胎质量评价:根据《辅助生殖技术与精子库分册临床诊疗指南》[6]对卵裂期第3天(D3)胚胎进行评分,由实验室固定一人操作,采用五级评分法:1级:≥8细胞,碎片<10%,良好的细胞间接触,无多核卵裂球;2级:≥8细胞,碎片占10%~20%,或缺乏良好的细胞间接触,无多核卵裂球;3级:6~7细胞或8细胞,碎片约占20%,或卵裂球大小不均,无多核卵裂球;4级:>8细胞或4~6细胞,或8细胞,但碎片>20%,或卵裂球小不均或有多核卵裂球;5级:<4细胞或大量碎片,或半数卵裂球为多核。1级和2级为优质胚胎,1、2、3级为可移植胚胎。
2. 25(OH)D水平测定:由检验科工作人员采用电化学发光法测定25(OH)D水平。所有患者于口服妈富隆前空腹抽取静脉血测定血清中25(OH)D水平;于取卵日在阴道超声引导下,吸取直径>17 mm的卵泡,留取第二管清亮混合卵泡液,剔除含有冲洗液及血液污染的卵泡液,回收卵母细胞后测定成熟卵泡中卵泡液25(OH)D水平。
3. 实验分组:目前对于25(OH)D水平的划分标准还存在争议,比较认同的划分标准为:严重缺乏(<25 nmol/L)、缺乏(25~50 nmol/L)、不足(51~75 nmol/L)、充足(>75 nmol/L)[7]。因此,根据患者血清及卵泡液中25(OH)D水平,将研究对象分为<25 nmol/L组、25~50 nmol/L组、>50 nmol/L组,比较各组间的胚胎种植率、临床妊娠率及早期流产率有无差异。又按照妊娠结局分为妊娠组和未妊娠组,比较两组间血清及卵泡液25(OH)D水平有无差异。
4. 观察指标:详细记录患者的获卵数、胚胎数、受精数、MⅡ卵数、优胚数、子宫内膜厚度、妊娠结局等。移植后14 d测定血HCG>25 U/L者继续予黄体酮肌肉注射;移植后4周,B超检查宫腔内见妊娠囊及原始心管搏动者确定为临床妊娠。
三、统计学方法

结果
一、血清、卵泡液25(OH)D水平相关性分析
血清25(OH)D水平与卵泡液25(OH)D水平呈显著正相关(r=0.811,P<0.001)(图1)。
二、血清、卵泡液中不同25(OH)D水平的患者一般资料比较
本研究共收集123例IVF-ET患者,其中有37例因孕酮高、子宫内膜薄或患者个人原因取消移植,未纳入分析。纳入分析的86例移植患者中,各组间一般资料比较,均无显著性差异(P>0.05)(表1、2)。
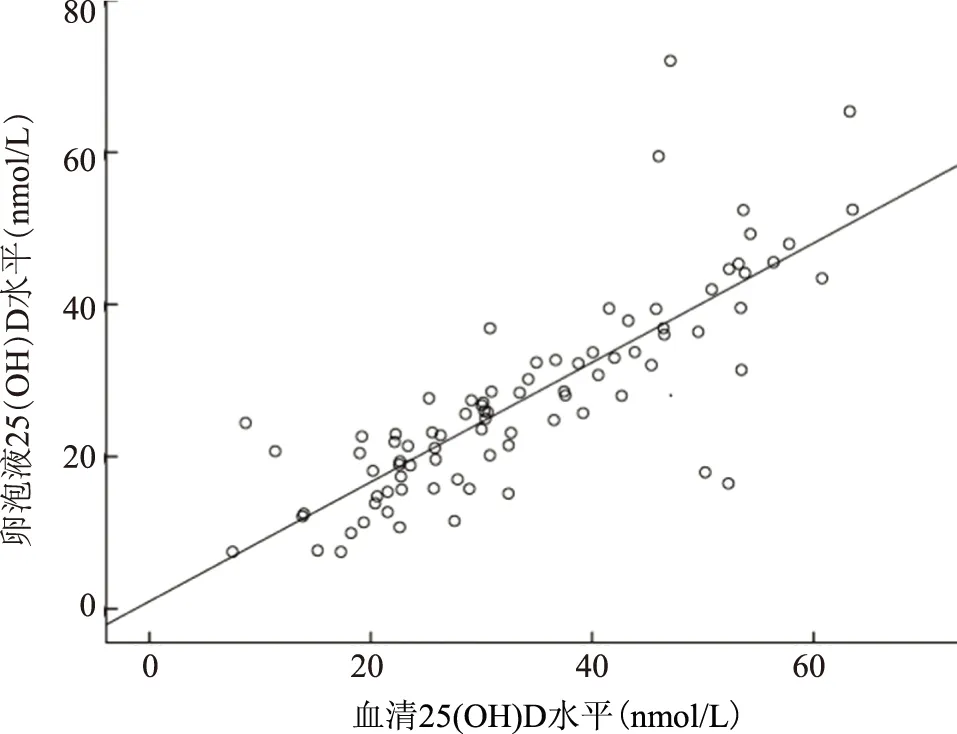
图1 血清25(OH)D水平与卵泡液25(OH)D水平的相关性

组 别例数年龄(岁)不孕年限(年)BMI(kg/m2)基础FSH(U/L)<25nmol/L组2530.52±3.983.60±1.7323.53±4.030.07±0.0325~50nmol/L组4630.04±3.994.34±2.4422.73±3.070.07±0.03>50nmol/L组1530.46±3.995.07±3.9424.08±3.410.06±0.02

表2 卵泡液中不同25(OH)D 水平患者间基本资料比较(x-±s)
三、血清、卵泡液中不同25(OH)D水平的患者促排卵及胚胎移植情况比较
血清、卵泡液中不同25(OH)D水平的患者促排卵所用药物剂量、获卵数及形成胚胎数、移植胚胎数、MⅡ卵数、受精数、移植日子宫内膜厚度、受精率、优胚率等指标比较,均无显著性差异(P>0.05)(表3、4)。
四、血清、卵泡液中不同25(OH)D水平的患者妊娠结局比较
血清中不同25(OH)D水平的患者妊娠结局比较,>50 nmol/L组的胚胎种植率和临床妊娠率均显著高于<25 nmol/L组(P<0.05);早期流产率3组间比较,无显著性差异(P>0.05)。卵泡液中不同25(OH)D水平的患者妊娠结局比较,25~50 nmol/L组及>50 nmol/L组的胚胎种植率和临床妊娠率均显著高于<25 nmol/L组(P均<0.05);早期流产率3组间比较无显著性差异(P>0.05)(表5、6)。
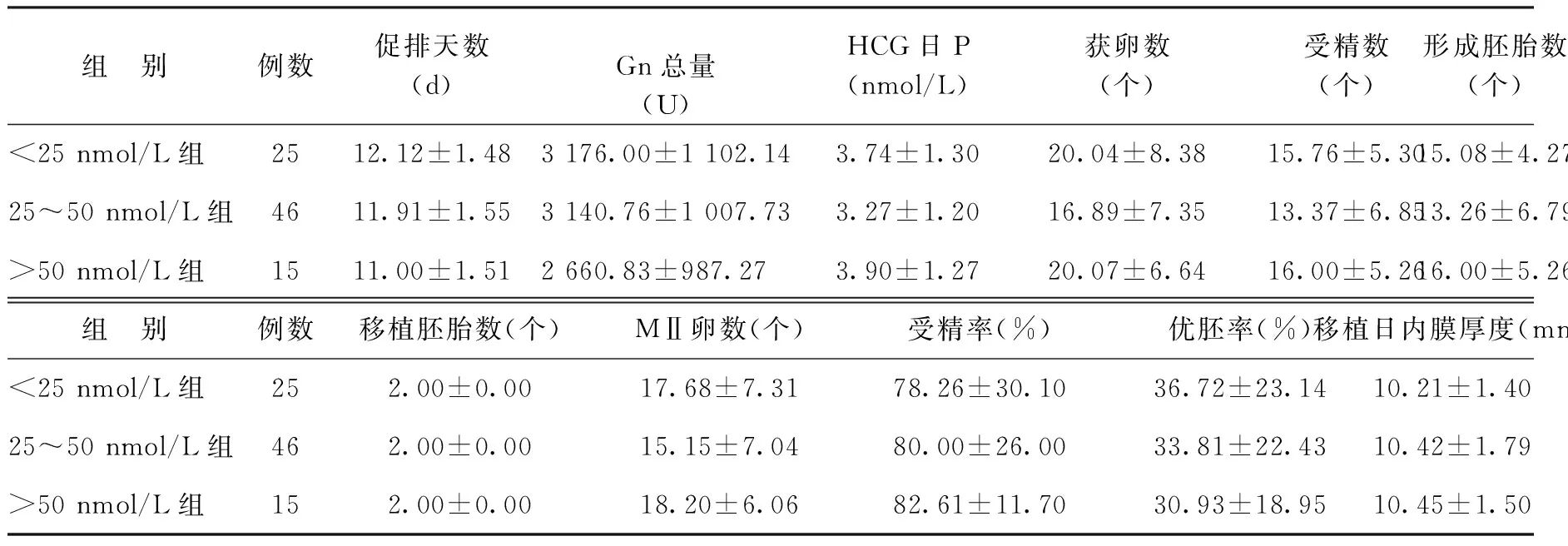
表3 血清中不同25(OH)D 水平患者促排卵及胚胎移植情况比较(x-±s)
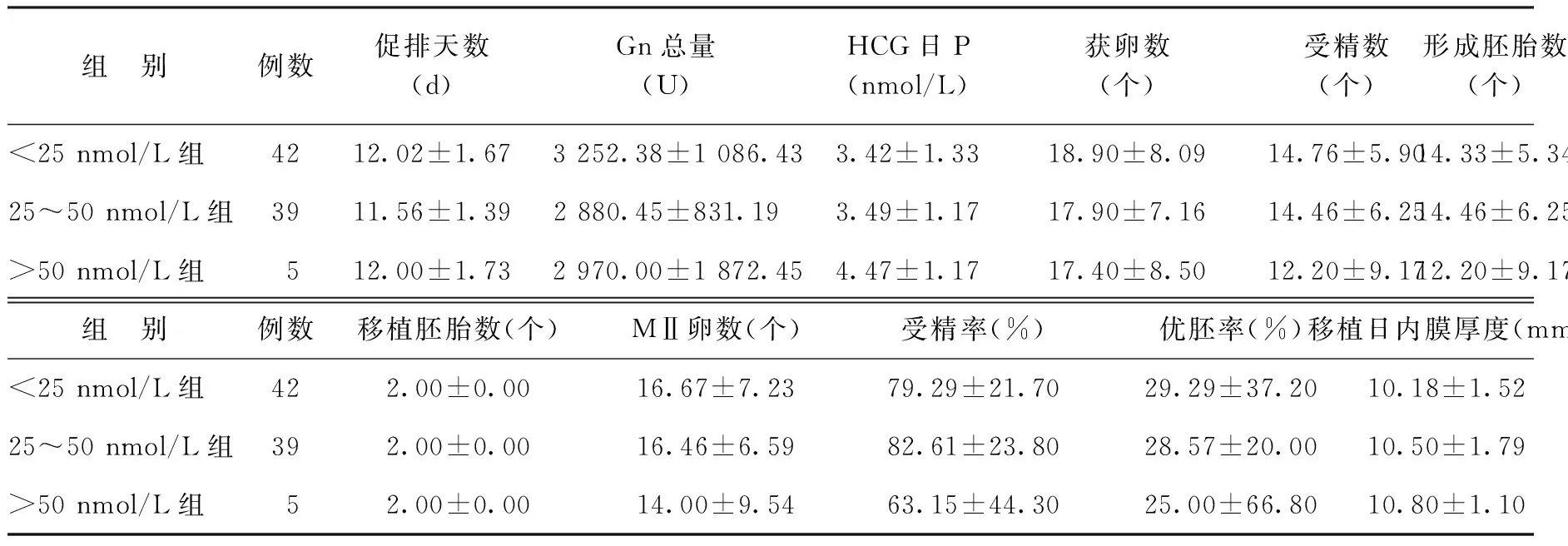
表4 卵泡液中不同25(OH)D 水平患者促排卵及胚胎移植情况比较(x-±s)

表5 血清中不同25(OH)D水平患者妊娠结局比较 [n(%)]
注:与<25 nmol/L组比较,*P<0.05

表6 卵泡液中不同25(OH)D水平患者妊娠结局比较 [n(%)]
注:与<25 nmol/L组比较,*P<0.05
五、妊娠组与未妊娠组患者血清及卵泡液25(OH)D水平的比较
纳入分析的86例移植患者中,42例妊娠(妊娠组),44例未妊娠(未妊娠组)。妊娠组血清中25(OH)D的平均水平为(38.41±13.58)nmol/L,显著高于未妊娠组的(29.68±12.23)nmol/L(P<0.05);妊娠组卵泡液中25(OH)D的平均水平为(32.03±13.35)nmol/L,亦显著高于未妊娠组的(23.41±11.54)nmol/L(P<0.05)。
讨论
影响IVF-ET妊娠结局的因素众多,目前认为胚胎质量及子宫内膜容受性是影响临床妊娠率的主要因素。如何提高IVF-ET助孕治疗的妊娠率始终是生殖领域医生颇为关注的问题。已有研究证实,在卵巢、子宫内膜、子宫基层等组织中均有维生素D受体的表达[8]。维生素D与其受体结合后,发挥多种功能,参与卵泡生成、刺激卵巢产生性激素以及子宫内膜上相关基因的表达等[8-9]。
本研究通过对123例行IVF-ET助孕治疗的患者资料进行回顾性分析发现,所纳入研究的患者中仅3例患者血清25(OH)D水平>75 nmol/L,且患者血清25(OH)D水平与卵泡液中25(OH)D水平呈显著正相关。本研究结果还显示,血清不同25(OH)D水平各组中,>50 nmol/L 组IVF-ET助孕的胚胎种植率和临床妊娠率显著高于<25 nmol/L组,卵泡液中25~50 nmol/L组及>50 nmol/L 组的胚胎种植率和临床妊娠率均显著高于<25 nmol/L组,且妊娠组血清及卵泡液中25(OH)D水平均显著高于未妊娠组,3例25(OH)D水平正常的患者均成功妊娠,提示行IVF-ET助孕治疗的患者其维生素D水平越高,早期妊娠结局可能越好。Ozkan等[10]对行IVF助孕治疗的84例患者进行研究,经过校正年龄、体重、移植胚胎数目等因素后,发现血清和卵泡液中25(OH)D水平高的患者更易妊娠,认为25(OH)D的水平可以作为IVF-ET妊娠结局的独立预测指标。Rudick等[11]对非亚洲地区不孕症患者和亚洲地区不孕症患者进行比较后,认为非亚洲地区患者更易因维生素D缺乏导致妊娠率下降。另外,他们的研究也发现,维生素D水平与获卵数、形成胚胎数及胚胎质量无显著相关性。本研究结果显示,卵泡液中不同25(OH)D水平的患者获卵数、MⅡ卵数、受精率及优胚率比较,无显著性差异,提示卵泡液中25(OH)D水平可能与卵母细胞质量及胚胎质量无太大关系,且维生素D可能不是通过影响胚胎质量来影响妊娠率的。相反,Aleyasin等[12]对82例行IVF助孕治疗的不孕症患者进行研究发现,血清和卵泡液中25(OH)D水平和IVF妊娠结局无显著相关性。目前关于维生素D水平是否能预测妊娠结局尚存在争议,我们的研究因为纳入样本数量较少,存在一定的局限性,可能对结果造成偏倚,后期仍需扩大样本量进行深入研究。此外,维生素D水平在不同的时间及季节可能并不相同,仅通过一项数据可能并不能真实反映体内维生素D的状况。
与子宫内膜容受性相关的调控因子有细胞因子、分泌蛋白及核转录因子(如同源框基因HOXA10和HOXA11)。其中,同源框基因HOXA10和HOXA11在胚胎植入窗期呈高表达[13-14],维生素D参与二者在子宫内膜上的表达。维生素D的补充治疗能增加HOXA10 mRNA和蛋白质的表达[14]。Ozkan等[10]认为维生素D可能通过影响子宫内膜的容受性进而影响IVF-ET的妊娠结局。Firouzabadi等[15]也认为充足的维生素D水平更易于胚胎着床。有研究还认为,维生素D可能通过降低蜕膜化T细胞的活性及减少细胞因子、白介素-1/6、肿瘤坏死因子(TNF-α)的合成来影响子宫内膜的容受性及胚胎种植过程[16]。本研究结果亦提示高水平的维生素D有利于胚胎种植。本研究进一步对妊娠患者随访至孕12周观察早期流产情况,结果显示,各组间的早期流产率比较均无显著性差异。但苏贞文等[17]曾报道,稽留流产孕妇存在维生素D缺乏,维生素D缺乏促使细胞免疫功能亢进、辅助性T细胞向Th1细胞偏移,继而导致稽留流产的发生。维生素D水平与流产发生的关系尚需进一步研究探讨。
本研究所纳入的患者中,仅3例患者血清25(OH)D水平正常,提示维生素D缺乏可能在不孕症患者中普遍存在,也有数据报道,成年人中约有10%~60%血清 25(OH)D水平低于50 nmol/L[18]。Aflatoonian等[19]对114例行冻融胚胎移植并维生素D缺乏的不孕症患者随机分组后,其中57例患者移植前每周补充50 000 U的维生素D治疗6~8周,移植后随访妊娠结局发现,维生素D补充治疗并未提高冻融胚胎移植的妊娠率。但Wehr等[20]报道了46例多囊卵巢综合征(PCOS)患者通过每周补充20 000 U维生素D治疗24周后发现,约有50%的患者治疗前月经稀发、闭经症状得到了改善。Lerchbaum等[3]指出,维生素D补充治疗也许不能大幅改善不孕症现状,但其治疗安全、实惠,对不孕症治疗可起到辅助作用。
综上所述,本研究结果提示,维生素D缺乏在不孕症患者中普遍存在,行IVF-ET助孕治疗的患者妊娠率下降可能与维生素D缺乏有关。高水平的维生素D有利于胚胎种植和妊娠建立,但合理的维生素D补充治疗是否能提高IVF-ET助孕的妊娠率,还需要大样本的随机对照实验来证实。
【参考文献】
[1]Satirapoj B,Limwannata P,Chaiprasert A,et al. Vitamin D insufficiency and deficiency with stages of chronic kidney disease in an Asian population[J]. BMC Nephrol,2013,14:206.
[2]Burgaz A,Orsini N,Larsson SC,et al. Blood 25-hydroxyvitamin D concentration and hypertension:a meta-analysis[J]. J Hypertens,201l,29:636-645.
[3]Lerchbaum E,Obermayer-Pietsch B. Vitamin D and fertility:a systematic review[J]. Eur J Endocrinol,2012,166:765-778.
[4]叶碧绿. 维生素D与多囊卵巢综合征相关性的研究进展[J]. 生殖医学杂志,2014,23:431-434.
[5]Paffoni A,Ferrari S,Viganò P,et al. Vitamin D deficiency and infertility:insights from in vitro fertilization cycles[J]. J Clin Endocrinol Metab,2014,99:E2372-2376.
[6]中华医学会 主编. 临床诊疗指南辅助生殖技术与精子库分册[M]. 北京:人民卫生出版社,2008:157-159.
[7]Binkley N,Krueger D,Lensmeyer G. 25-hydroxyvitamin D measurement,2009:a review for clinicians[J]. J Clin Densitom,2009,12:417-427.
[8]Luk J,Torrealday S,Neal Perry G,et al. Relevance of vitamin D in reproduction[J]. Hum Reprod,2012,27:3015-3027.
[9]Merhi Z,Doswell A,Krebs K,et al. Vitamin D alters genes involved in follicular development and steroidogenesis in human cumulus granulosa cells[J]. J Clin Endocrinol Metab,2014,99:E1137-1145.
[10]Ozkan S,Jindal S,Greenseid K,et al. Replete vitamin D stores predict reproductive success following in vitro fertilization[J]. Fertil Steril,2010,94:1314-1319.
[11]Rudick BJ,Ingles SA,Chung K,et al. Influence of vitamin D levels on in vitro fertilization outcomes in donor-recipient cycles[J]. Fertil Steril,2014,101:447-452.
[12]Aleyasin A,Hosseini MA,Mahdavi A,et al. Predictive value of the level of vitamin D in follicular fluid on the outcome of assisted reproductive technology[J]. Eur J Obstet Gynecol Reprod Biol,2011,159:132-137.
[13]Du H,Daftary GS,Lalwani SI,et al. Direct regulation of HOXA10 by 1,25-(OH)2D3 in human myelomonocytic cells and human endometrial stromal cells[J]. Mol Endocrinol,2005,19:2222-2233.
[14]Vitiello D,Kodaman PH,Taylor HS. HOX genes in implantation[J]. Semin Reprod Med,2007,25:431-436.
[15]Firouzabadi RD,Rahmani E,Rahsepar M,et al. Value of follicular fluid vitamin D in predicting the pregnancy rate in an IVF program[J]. Arch Gynecol Obstet,2014,289:201-206.
[16]Pasco JA,Wark JD,Carlin JB,et al. Maternal vitamin D in pregnancy may influence not only offspring bone mass but other aspects of musculoskeletal health and adiposity[J]. Med Hypotheses,2008,71:266-269.
[17]苏贞文,姚吉龙,姜艳华. 维生素D与稽留流产的免疫相关性研究[J]. 中国临床研究,2015,28:280-282.
[18]Thomson RL,Spedding S,Buckley JD. Vitamin D in the aetiology and management of polycystic ovary syndrome[J]. Clin Endocrinol,2012,77:343-350.
[19]Aflatoonian A,Arabjahvani F,Eftekhar M,et al. Effect of vitamin D insufficiency treatment on fertility outcomes in frozen-thawed embryo transfer cycles:A randomized clinical trial[J]. Iran J Reprod Med,2014,12:595-600.
[20]Wehr E,Pilz S,Schweighofer N,et a1. Association of hypovitaminosis D with metabolic disturbances in polycystic ovary syndrome[J]. Eur J Endocrinol,2009,161:575-582.
[编辑:肖晓辉]
Association of 25-hydroxy vitamin D levels in serum or follicular fluid with early pregnancy outcomes of IVF-ET
MA Juan1,HE Yu-jie2*,XU Bing-xue1,YAN Meng-min2,FAN Jing2,LIU Shi-wei2,WANG Yuan1
1. The First Clinical College of Shanxi Medical University,Taiyuan030001
2. The First Hospital of Shanxi Medical University,Taiyuan030001
【Abstract】
DOI:10.3969/j.issn.1004-3845.2016.05.005
【收稿日期】2015-09-16;【修回日期】2015-12-24
【作者简介】马娟,女,山东禹城人,硕士,生殖医学专业.(*通讯作者,Email:hyj7007@163.com)

