强化血糖控制对肺结核化疗效果的影响
西安市结核病胸部肿瘤医院 四病区(西安710061) 吴 璇 毛晓辉 王 勃
强化血糖控制对肺结核化疗效果的影响
西安市结核病胸部肿瘤医院 四病区(西安710061)吴璇毛晓辉王勃
摘要目的:探讨强化血糖控制联合3HRZE(V)/6HR对治疗初治涂阳肺结核并发2型糖尿病的疗效。方法:将163例初治涂阳肺结核并发2型糖尿病患者随机分为3组,根据血糖控制情况分为强制达标组,基本达标组和未达标组。治疗3个月,比较3组患者治疗后的血糖控制情况、症状改善情况、痰菌阴转情况、肺部病灶的吸收情况、空洞缩小情况。结果:强化达标组在痰菌转阴、病灶吸收、症状减轻等项观察指标均明显优于未达标组(P<0.05)。结论:强化血糖控制对初治涂阳肺结核并发2型糖尿病疗效具有显著影响,胰岛素能迅速控制血糖,使痰菌迅速阴转。
主题词结核,肺/并发症糖尿病,非胰岛素依赖型/病因学糖尿病,非胰岛素依赖型/药物疗法胰岛素/治疗应用@涂阳肺结核
我国是结核病大国,由于长期以来的普遍生活水平影响,相当一部分国民营养状况低下,免疫力差,自然而然成了结核菌的主要攻击对象,而糖尿病人群又是结核病的高危人群,糖尿病病人的高血糖状态给结核菌提供了很好的生长繁殖环境,促使肺结核的发生发展,肺结核则会使糖尿病病情恶化,这两种疾病相互矛盾,相互影响。因此,肺结核并发糖尿病的治疗尤其困难,为探讨强化血糖控制对肺结核并发糖尿病化疗效果的影响,并寻找最佳治疗方案,我科于2012年1月至2013年12月收治涂阳肺结核并发2型糖尿病患者163例,现分析报告如下。
资料与方法
1临床资料选择初治涂阳肺结核并发2型糖尿病患者163例,其中男98例,女65例;年龄38~85岁,平均6l岁,其中≤50岁患者57例,占35%;>50岁患者106例,占65%;体重60±15kg。入院时均按照肺结核诊断和治疗指南标准诊断新发涂阳肺结核,同时按照《2012ADA糖尿病诊疗指南》并发2型糖尿病。按照控制血糖是否强制达标、基本达标、和未达标将163例患者分为3组,其中强制达标组(组1)55例,平均年龄58.4±16.6岁,平均体重58.0±17.3kg。入院后血糖控制达到检测血糖时空腹血糖5.5±0.5mmol/L,餐后两小时血糖不超过8mmol/L,HbA1c控制在7%以内;基本达标组(组2)69例,平均年龄59.3±17.1岁,平均体重55.4±22.9kg。空腹血糖7±0.5mmol/L,餐后两小时血糖不超过9mmol/L,HbA1c控制在8%以内;未达标组(组3)39例,平均年龄61.9±14.0岁,平均体重56.4±10.5kg。空腹血糖>8.8mmol/l,餐后两小时血糖>11.1mmol/l,HbA1c>8%。三组患者均排除矽肺及心肝肾功能不良者,并发其他系统疾病者,血糖控制及依从性较差者。并在年龄、体重构成等方面经统计学处理无显著性差异(P>0.05),具有可比性。
2治疗方法①控制结核,三组患者均使用抗结核初治化疗方案,常规采用初治方案为3HRZE(V)/6HR,其中H为异烟肼、R为利福平、Z为吡嗪酰胺、E为乙胺丁醇、V为左氧氟沙星。治疗过程中可根据结核菌的药敏试验情况调整治疗方案,必要时可延长疗程,同时观察抗结核药的毒副作用。②控制血糖,推荐胰岛素治疗:包括普通胰岛素、诺和锐、诺和灵R、甘舒霖和诺和锐30、诺和灵30R、50R及中效胰岛素(诺和灵N),根据患者的不同情况选用适合的胰岛素。也可选用降糖药治疗:口服二甲双胍、达美康、降糖灵等。
3观察指标观察三组患者治疗前后血糖控制情况及肺结核恢复情况,治疗3个月后比较:①临床症状,包括:咳嗽、咯痰、咯血或咯痰血、发热、盗汗、胸闷、气短、乏困等,按结核中毒症状好转的程度分为:症状完全消失;症状部分消失;症状无变化;症状加重。②痰菌转阴,连续2个月痰涂片查抗酸杆菌阴性且不再复阳为阴转,计算痰菌阴转率。③肺部病灶吸收:明显吸收(病变吸收≥l/2);吸收(病变吸收<1/2);无改变(病变无变化);恶化(病变扩大或出现新病灶)。④空洞改变:闭合(空洞闭合消失);缩小(空洞平均直径缩小≥l/2以上);无改变(空洞平均直径缩小<1/2);增大(空洞平均直径增大≥1/2)。⑤记录并发症,包括:低血糖发生率、酮症酸中毒、高渗性昏迷、肝功能损害、肾功能损害等。其中严重并发症包括:低血糖休克(昏迷)、酮症酸中毒、高渗性昏迷、肝功能衰竭、肾功能衰竭、呼吸衰竭。次要并发症包括:低血糖、肝功能异常、肾功能异常。肝功能用ALT检查,肾功能用Cr检测,血糖采用空腹血糖和餐后两小时血糖手指血测定。以上设定均由两名专科医生评分,如意见不统一时由第三位医师参与确定评分。

结果
三组患者根据血糖控制的不同,临床症状消失、痰菌阴转、病灶吸收、空洞改变等方面经过统计学处理具有显著性差异(P<0.05),强化血糖控制组疗效明显高于其他两组患者(P<0.05),而并发症发生率经统计学处理无显著性差异(P>0.05),详见附表。
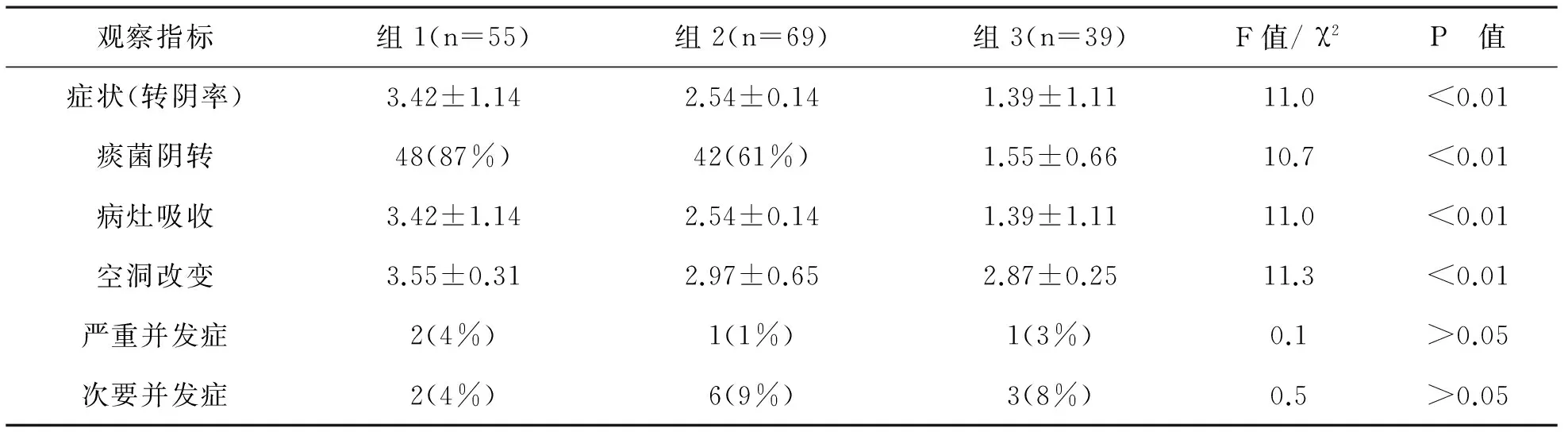
附表 三组患者临床疗效及并发症发生率比较
讨论
糖尿病患者极易合并肺结核,随着糖尿病的严重程度,肺结核的严重程度也升高。糖尿病合并肺结核的患者,咳嗽、咯痰、气短、发热、盗汗、消瘦、乏力等结核中毒症状明显,咯血发生率及痰菌阳性率相对较高,肺部易形成干酪样病变,容易发展成空洞,进展快,症状重,范围广,非典型部位常见[1]。所以控制好血糖就成为肺结核治疗过程中的必须和前提。
多数糖尿病患者比较青睐口服降血糖药物,口服降糖药虽然使用简便,但在肺结核病情较重时会使糖代谢紊乱愈演愈烈,使血糖升高且不稳定。并且,绝大部分口服降糖药物,对肝肾都有不同程度的损害,服用同时很容易加重结核药的毒副作用[2]。因此,口服降血糖药并不是最好的选择。
我们主张肺结核患者早期使用胰岛素,它可以促进葡萄糖利用,合成肝糖原,抑制糖异生,促进脂肪酸合成脂肪,促进葡萄糖合成甘油三酯,同时它对改善患者的营养状况功不可没,能够改善胰岛功能。血糖控制良好时,可以适当增加营养物质的摄入,增加患者营养及机体免疫力,因此减少抗结核药物带来的不良反应,特别是肝损伤[3,4]。
总之,肺结核并发糖尿病,治疗的关键取决于血糖的控制情况。本研究通过163例2型糖尿病并发初治涂阳肺结核患者对血糖控制的程度不同,使用同种抗结核化疗方案治疗结核,同阶段时间观察病人却得到不同结果。这一观察充分说明了强化血糖控制对于肺结核并发2型糖尿病患者治疗的重要性和实效性。但是,还有一些不容忽视的问题,部分抗结核药物会影响降糖药的疗效,如利福平可使甲苯磺丁脲的降血糖作用下降[5]。因此,在使用利福平时,甲苯磺丁脲的剂量是否应适当加大。另外,吡嗪酰胺与口服降糖药同时应用时,可使血糖难以控制,但吡嗪酰胺对人型结核杆菌有较好的抗菌作用,尤其在pH5~5.5时作用最强,并且对处于酸性环境中缓慢生长的吞噬细胞内的结核菌是目前最佳杀菌药物。所以是否因为它对血糖的影响而停用,也是值得探讨的。
参考文献
[1]罗道宝,刘岩,扬芳玲,等.32例合并糖尿病肺结核的X线表现[J].中国防痨杂志,2007,29(5):445-446.
[2]吴新员,黎吉良,周俭俐,等.肺结核并发糖尿病患者68例临床疗效观察[J].海南医学,2011,22(1):30-32.
[3]覃红娟.糖尿病并发肺结核免疫功能变化及其治疗现状[J].临床肺科学杂志,2011,16(2):253-255.
[4]任艳.糖尿病并发肺结核500例临床分析[J].中国社区医师:医学专业,2010,15(1):52-53.
[5]田晓峰,冀保卫,线胤生.肺结核病合并糖尿病49例诊治体会[J].陕西医学杂志,2012,41(10):1426-1446.
(收稿:2015-06-20)
【中图分类号】R521
【文献标识码】A
doi:10.3969/j.issn.1000-7377.2016.01.008

