横纹肌溶解症相关急性肾损伤
李世军 许书添 高二志 郭锦州 陈惠萍 刘志红
横纹肌溶解症相关急性肾损伤
李世军 许书添 高二志 郭锦州 陈惠萍 刘志红
目的:分析横纹肌溶解症(RM)相关急性肾损伤(AKI)的病因及临床特点。方法:回顾性分析RM引起AKI的病因、临床表现、实验室检查特点并随访观察预后。结果:34例患者诊断为RM相关AKI,其中热射病9例,剧烈运动6例,肌肉受压4例,外伤3例,降脂药物相关3例,甲状腺功能减低2例,毒蛇咬伤2例,黄蜂蛰伤1例,感染2例,重度低钾血症1例,癫痫持续状态1例。34例患者均发生AKI,其中AKI 1期5例,2期5例,3期24例。28例出现少尿、无尿,尿色呈浓茶色或葡萄酒色;8例出现多器官功能障碍综合征。所有患者血清磷酸肌酸激酶、肌红蛋白水平升高,同时伴谷丙/谷草转氨酶、乳酸脱氢酶升高。32例患者磷酸肌酸激酶峰值超过5 000U,19例峰值超过10 000U,但血清肌酸磷酸激酶和肌红蛋白水平与血清肌酐无明显相关性。10例仅行水化及对症治疗,24例行连续性血液净化治疗。3例患者死于多器官衰竭或感染;余31例患者预后良好,出院时均摆脱透析。结论:引起AKI的RM病因多样,其中以热射病和剧烈运动最多见。热射病引起的RM病情危重,常合并多器官功能障碍综合症。连续性血液净化是治疗RM相关的重症AKI的首选,经过积极治疗,多数患者预后良好。
横纹肌溶解急性肾损伤临床特点
横纹肌溶解(RM)是指由于各种原因导致横纹肌损伤,引起大量肌红蛋白、磷酸肌酸激酶(CK)、乳酸脱氢酶等细胞内成分进入外周血的一组临床综合征[1-3]。RM常引起肌红蛋白尿,其中13%~50%的患者可出现急性肾损伤(AKI),是导致AKI的重要原因之一[4-5]。RM相关AKI常见的临床表现包括少尿、无尿、水电解质及酸碱代谢紊乱,如未及时处理,可发生弥散性血管内凝血,多器官功能不全综合征(MODS),导致不可逆的后果。既往文献报道RM病因复杂多样,病情轻重不一,AKI的发生率也高低不一[6]。为进一步明确引起RM相关AKI的临床特征,我们总结近年来诊治的RM相关AKI的临床特点及预后,以期提高对RM相关AKI的诊治水平。
对象和方法
对象南京军区南京总医院肾脏科2010年1月至2013年10月收治的RM相关AKI 34例。纳入标准:(1)有引起肌肉损伤的原因及肌损伤症状; (2)血清肌酸磷酸激酶升高至正常值10倍以上; (3)合并AKI。AKI诊断标准与分期参考改善全球肾脏病预后组织(KDIGO)临床实践指南[7]。
一般资料回顾性分析RM患者病史,记录入选患者的年龄、性别、病程、临床表现,记录患者实验室检查结果,包括血常规,血清白蛋白、胆固醇、血清肌酐(SCr)、尿酸,肌酸磷酸激酶、乳酸脱氢酶,血谷草转氨酶、谷丙转氨酶、血钾、血钙、血磷、血清尿素氮,血清肌红蛋白。尿沉渣红细胞计数、24h尿蛋白定量、尿N-乙酰-β-D-氨基葡萄糖苷酶(NAG)、尿视黄醇结合蛋白(RBP)。
肾脏病理15例患者在B超引导下行肾活检术,标本均进行常规光学显微镜及免疫荧光检查。重点观察肾小球、间质及血管病变情况。免疫荧光行IgG、IgA、IgM、C3、C4、C1q,染色,观察各种免疫球蛋白、补体在肾脏的沉积部位、强度和分布特点。免疫组化方法对肾脏病理标本行肌红蛋白染色。
预后判断观察患者出院时和出院后3个月的生存及肾功能转归情况,其中肾功能转归包括改善和无改善,前者包括肾功能完全恢复,后者指SCr≥基础值30%或维持性透析。
统计学方法采用SPSS 13.0软件进行统计分析,计量资料采用中位数(四分位间距)表示,计数资料采用百分比表示,对SCr和血清磷酸肌酸激酶、血清肌红蛋白水平进行相关分析,P<0.05为差异有统计意义,P<0.01为统计学差异显著。
结果
共有34例患者符合入选条件,其中男性26例,女性8例,年龄19~72平均(38.8±16.3)岁。RM病因包括:热射病9例,7例年轻男性因在高温环境下从事高强度训练时发病,2例女性患者在室内中暑;剧烈运动6例,其中5 000米长跑3例,1 000米长跑3例;肌肉受压4例,3例因醉酒后意识不清,1例糖尿病酮症酸中毒昏迷后体位固定导致肌肉受压;3例患者被殴打肌肉损伤后发病;降脂药物相关RM中,辛伐他汀1例,苯扎贝特1例,阿托伐他汀联合非诺贝特1例;中毒相关3例RM:2例毒蛇咬伤,1例因一群黄蜂蛰伤头部。其他原因有:甲状腺功能减低症;病毒感染,肺部感染;癫痫持续发作;范可尼综合症导致严重低钾血症(血钾1.3 mmol/L)。男性病因中主要以热射病、剧烈运动、酒精中毒、外伤相关RM为主。而降脂药物、甲状腺功能减低导致的RM则以女性为主(表1)。
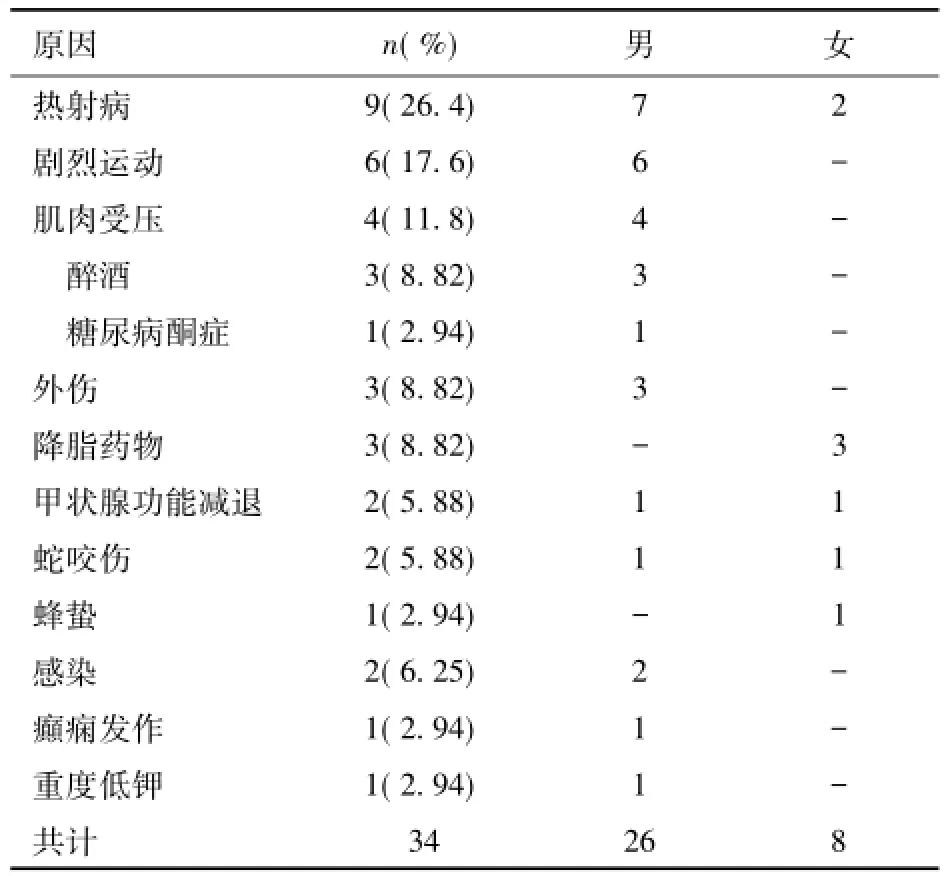
表1 横纹肌溶解症相关急性肾损伤的病因
临床特点多数RM患者起病急,临床表现典型,症状明显。8例患者入院时有意识不清,呈昏迷状态。其中6例为热射病,1例为糖尿病酮症酸中毒,1例为醉酒中毒昏迷患者。26例清醒患者中,19例有单侧或多侧肢体肿胀、肌肉疼痛。其中以蛇咬伤,蜂蛰伤和外伤,肌肉压伤患者表现突出,本组中无1例肌筋膜间隙综合征。28例患者表现为少尿或无尿,尿呈葡萄酒色或酱油色,多在48h内入院就诊。而6例甲状腺功能减退,降脂药物及低钾血症相关RM患者,尿量无明显减少,症状常不明显,仅有轻微肌痛,乏力,尿色加深,常需10~30d才来院就诊(表2)。
34例患者均有AKI,其中AKI 1期5例,AKI 2期5例,AKI 3期24例。24例(70.6%)患者需行肾脏替代治疗。本组患者中25例患者血清尿素氮/肌酐(mg/dl)比值<10,其余9例患者血清尿素氮/肌酐在10~15。9例患者出现高钾血症,4例患者出现低钾血症。8例患者出现多器官功能不全综合征,并伴有凝血功能障碍,其中6例为热射病,1例为蛇咬伤,1例为黄蜂蛰伤。
34例患者均有血清磷酸肌酸激酶(CK)水平升高。32例患者CK峰值超过5 000U,19例峰值超过10 000U。所有患者均有血清肌红蛋白水平明显升高,33例患者血清肌红蛋白峰值水平>1 000 ng/ml,12例患者血清肌红蛋白水平>5 000 ng/ml。所有患者同时伴有乳酸脱氢酶(LDH),天门冬氨基酸转移酶(AST)、丙氨酸氨基转移酶(ALT)升高(表3)。对患者血清CK、肌红蛋白水平和SCr水平行相关分析。SCr与CK水平并无明显相关(r=0.24,P>0.05),SCr与肌红蛋白水平也无明显相关(r=-0.09,P>0.05)。
肾活检病理15例患者病情稳定后行肾活检。光镜下肾小管间质急性病变重度10例,中度5例。重者可见近端小管上皮细胞刷状缘脱落,管腔呈扩张状,HE染色时见小管腔内嗜伊红淡染的碎屑,有的则可见蛋白管型及白细胞管型;Masson三色染色时远端肾小管管腔内见嗜复红的颗粒状物质及形状不规则的颗粒样管型(图1),蛋白管型及白细胞管型;间质增宽、水肿甚至纤维化。肾小球病变轻微,毛细血管袢开放尚好,可见小管反流。免疫荧光检查肾小球内未见免疫球蛋白及补体阳性。然而,采用免疫组化肌红蛋白染色时,12例患者肾小管管腔内肌红蛋白染色阳性(图2)。
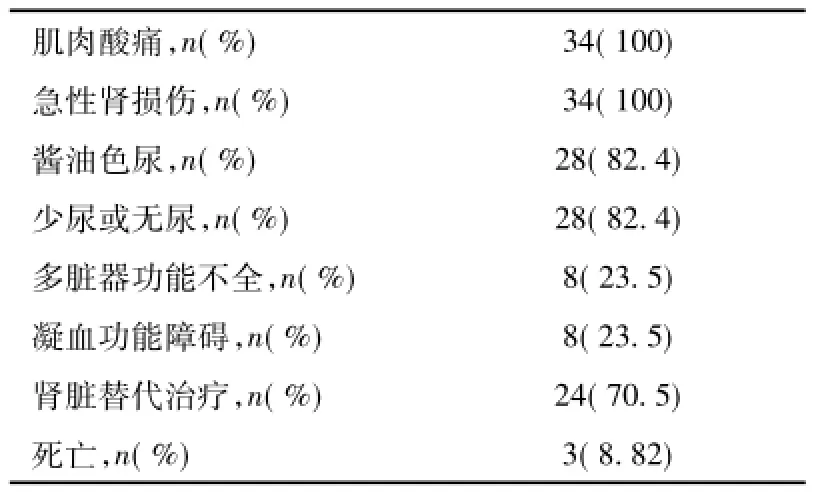
表2 横纹肌溶解症伴急性肾损伤的临床特点

表3 横纹肌溶解症伴AKI实验室检查特点
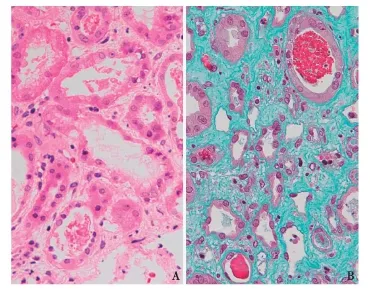
图1A:近端肾小管上皮细胞刷状缘不完整,管腔扩张状,管腔内见嗜伊红淡染的碎屑(HE,×400);B:远端肾小管管腔内见嗜复红的颗粒状物质(Masson三色,× 400)
治疗与预后
治疗RM的治疗主要有以下三个方面。(1)针对病因治疗:热射病患者尽快进行物理降温,行血液净化患者可通过降低置换液温度降温,并采用冰帽降低头部温度。降脂药物引起的RM立即停用相关药物;甲状腺功能减退导致RM患者予补充甲状腺素;低钾血症导致的RM给予补钾,纠正低钾;由感染相关RM给予抗感染治疗。(2)补液对症治疗:对于10例AKI 1期和2期患者,主要给予早期静脉补液,碱化尿液。此10例患者肾功能均在短时间内恢复正常。(3)血液净化治疗:24例(70.6%)患者病程中需进行连续性血液净化(CBP)治疗,采用前连续性静脉-静脉血液透析滤过,连续72h或病情稳定后,可采用日间CBP血液透析滤过。至尿量增多,SCr稳定下降停用。CBP时间最短3d,最长30d,平均1周左右。对于出现MODS伴凝血功能障碍患者,在CBP治疗的同时,需补充血浆和凝血因子。同时注意维持循环功能,调节水电解质酸碱平衡;根据受损脏器的不同,给予对症处理,保护肝功能,避免脑功能受损。
预后3例(8.82%)患者在急性期死亡,2例为女性热射病患者,1例死于重症感染、1例死于MODS,发病前无剧烈运动史,均在发病48h后才转至我科。另有1例外伤伴感染患者因多脏器功能不全放弃治疗而死亡。31例(91.2%)患者均在7~30d内出院,出院时所有患者均摆脱透析。随访3个月,除2例有基础肾脏病患者恢复至原肌酐水平外,其余患者肾功能恢复正常,CK及血清肌红蛋白水平也恢复正常。
讨论
导致RM的病因众多,外源性因素包括严重创伤或长时间肌肉受压;高强度运动,癫痫发作导致肌肉持续收缩,高热;而滥用毒品、降脂药物、酒精中毒;毒蛇或昆虫咬伤也是导致RM的重要原因;内源性因素如糖尿病高渗昏迷、甲状腺功能减退症,病毒、细菌感染,多发性肌炎或皮肌炎及基因缺陷所致代谢性肌病也可引起RM[1-3]。本组34例患者中,病因同样呈现多样性。热射病,剧烈运动,肌肉长时间受压是本组中导致RM的是常见的原因。低钾血症、甲状腺功能减低、感染和降脂药物也是导致RM原因之一。部分患者可同时存在两种以上的原因,本组热射病患者中有7例在高温高湿条件下进行训练(长跑),而肌肉长时间受压的4例患者中,有3例因酒精中毒,1例因糖尿病酮症酸中毒神志不清导致。值得注意的是,本组导致RM病因与国外文献报告有明显不同,Melli等[6]报道475例RM患者中,以酒精中毒和毒品使用最为多见(34%),其次是药物相关,约60%的患者有多种因素参与。Rodríguez等[8]报告的126例RM病例中,也以滥用药物导致的昏迷后肌肉受压为主(27.8%)。其次为感染(19.8%)。而本组患者中以热射病最为多见(27.6%),其次是过度运动(17.4%)。而酒精中毒仅占8.82%。
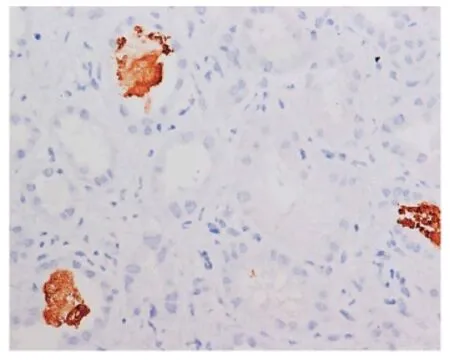
图2 肌红蛋白染色管型阳性(IP,×400)
本组患者以男性为主(76.4%),平均年龄38岁,男性发病率高与导致横纹肌溶解的病因有关。剧烈运动,外伤,醉酒等相关的RM均为男性,而甲状腺功能减低,降脂药物有关的RM则以女性为多。本组患者肾脏损害重,50%患者SCr>442 μmol/L,23.5%患者出现多器官功能不全,可能与引起RM的病因有关。热射病导致的RM,高热和运动导致肌肉损伤重,病情急,进展快,因而会出现严重的RM和MODS[9]。而肌肉创伤或剧烈运动导致的RM,同样可出现CK和SCr明显升高,此类患者通常症状典型,在临床容易早发现、早诊断,不易漏诊。而非创伤性因素临床常无明显症状,往往不易发现,本组中,服用降脂药物,甲状腺功能减低,严重低钾血症引起的RM,患者症状并不明显,早期仅有乏力,纳差,轻度肌肉酸痛等非特异性症状,且RM的症状常常被其他原发疾病所掩盖,往往容易延误诊断与治疗,需引起临床医师的重视。
RM是引起AKI的常见原因。在美国,RM导致的AKI占各种原因AKI的7%~10%[4,10]。文献报道13%~50%RM患者可出现急性肾损伤(AKI)。RM引起AKI发生率相差很大,与不同作者纳入RM的病因不同及诊断标准不一有关。Melli等[6]报道475例中,216例(46%)发生AKI;而126例严重的RM患者(CK>5 000U)中,AKI的发生率为58%[8]。RM血清CK水平与AKI的关系目前仍有争议。有研究认为,起病时血清CK水平与发生AKI概率呈正相关;血清CK<5 000 U/L,并发AKI的概率小,血清CK>15 000 U/L者则易并发AKI[11]。近日有一项研究发现,血清肌红蛋白水平较CK更能预测AKI[12]。而多数研究认为,血清CK水平对AKI的预测价值并不大。本组患者血清CK的值从2 000U至90 000 U/L不等,行相关分析发现,患者SCr与血清CK值与肌红蛋白值均无明显相关性。尽管94%的患者血清CK水平>5 000U,但也有2例患者CK值在3 000U左右。即使CK<5 000 U/L,但若同时存在脱水、酸中毒或脓毒症时,也易发生AKI[13]。动物试验研究也证实,脱水与低氧条件下RM引起的AKI明显加重[14]。因此,血清CK水平升高与AKI有关,但并非导致肾脏损伤的唯一因素。
导致RM的原因不同,但最终结果均导致横纹肌肌膜破坏、横纹肌细胞崩解,使肌红蛋白、CK、乳酸脱氢酶、钾、磷等肌细胞内容物外漏至细胞外液及血液循环中,横纹肌细胞破坏到一定程度,导致肌红蛋白血症和肌红蛋白尿。尿肌红蛋白与TH蛋白在酸性尿中结合形成管型,在低血容量/脱水条件下则更容易形成管型。肌红蛋白导致肾脏损伤的作用机制为肌红蛋白对肾小管的直接毒性,大量肌红蛋白管型引起肾小管阻塞及肾血管收缩致肾内灌注不足,引起AKI[3,5]。本组中有15例患者行肾活检,均可见近端肾小管坏死,80%远端肾小管内可见肌红蛋白管型形成,进一步支持肌红蛋白管型形成在AKI中的作用[15]。
目前对于RM的治疗原则去除诱因,补充血容量,早期积极补液促进排尿、碱化尿液,能防止病情加重。如经充分补液后仍持续少尿,SCr进行性升高,或出现心功能不全,严重电解质紊乱或酸中毒,需尽快行血液净化治疗。CBP不仅能清除毒素、炎症介质、维持内环境稳定。CBP治疗还有助于清除肌红蛋白,减轻肾脏负担[16]。因此,当RM并发AKI,严重高钾、酸中毒及容量负荷、严重创伤或合并多器官功能不全时,连续性血液净化是首选的治疗方案[17]。而高截留量透析柱的应用更有利于清除血清中的肌红蛋白,但是否有利于RM导致的AKI的恢复有待于进一步的研究[18]。年轻、运动相关、就诊时间早,无基础病和合并症患者,肾功能恢复快。而热射病,毒蛇咬伤,黄蜂蛰伤等病因导致的RM,肌肉损伤重,常合并有多器官功能不全,肾功能恢复较慢。但如能及时治疗,多数患者能摆脱透析。
小结:引起AKI的RM病因复杂,其中以热射病和剧烈运动相关的RM最多见。轻症患者仅有轻度肾功能损伤,肾功能在短时间内迅速恢复正常。重症RM患者常合并多器官功能不全,肾功能常延迟恢复。RM并发AKI或存在严重并发症时,CBP是首选的治疗措施。经过积极治疗,多数患者预后良好。
1Bosch X,Poch E,Grau JM.Rhabdomyolysis and acute kidney injury.N Engl J Med,2009,361(1):62-72.
2Zimmerman JL,Shen MC.Rhabdomyolysis.Chest,2013,144(3): 1058-1065.
3Huerta-Alardín AL,Varon J,Marik PE.Bench-to-bedside review: Rhabdomyolysis--an overview for clinicians.Crit Care,2005,9(2): 158-169.
4Holt SG,Moore KP.Pathogenesis and treatment of renal dysfunction in rhabdomyolysis.Intensive Care Med,2001,27(5):803-811.
5Bagley WH,Yang H,Shah KH.Rhabdomyolysis.Intern Emerg Med,2007,2(3):210-218.
6Melli G,Chaudhry V,Cornblath DR.Rhabdomyolysis:an evaluation of 475 hospitalized patients.Medicine(Baltimore),2005,84(6): 377-385.
7Kidney Disease:improving Global Outcomes(KDIGO)CKD Work Group.KDIGO 2012 Clinical Practice Guideline for the Evaluation and Managemen of Chronic Kidney Disease.Kidney Int suppl,2013,3 (1):1-150.
8Rodríguez E,Soler MJ,Rap O,et al.Risk factors for acute kidney injury in severe rhabdomyolysis.PLoS One,2013,8(12):e82992.
9Yeo TP.Heat stroke:a comprehensive review.AACN Clin Issues,2004,15(2):280-293.
10 Zager RA.Rhabdomyolysis and myohemoglobinuric acute renal failure.Kidney Int,1996,49(2):314-326.
11 Veenstra J,Smit WM,Krediet RT,et al.Relationship between elevated creatine phosphokinase and the clinical spectrum of habdomyolysis.Nephrol Dial Transplant,1994,9(6):637-641.
12 El-Abdellati E,Eyselbergs M,Sirimsi H,et al.An observational study on rhabdomyolysis in the intensive care unit.Exploring its risk factors and main complication:acute kidney injury.Ann Intensive Care,2013,3(1):8.
13 Vanholder R,Sever MS,Erek E,et al.Rhabdomyolysis.J Am Soc Nephrol,2000,11(8):1553-1561.
14 Wang J,Wang D,Li Y,et al.Rhabdomyolysis-induced acute kidney injury under hypoxia and deprivation of food and water.Kidney Blood Press Res,2013,37(4-5):414-421.
15梁少姗,陈惠萍,张明超,等.运动性肌红蛋白尿引起的急性肾功能衰竭.肾脏病与透析肾移植杂志,2011,20(5):490-494.
16 Cruz DN,Bagshaw SM.Does continuous renal replacement therapy have a role in the treatment of rhabdomyolysis complicated by acute kidney injury?Semin Dial,2011,24(4):417-420.
17 Zhang L,Kang Y,Fu P,et al.Myoglobin clearance by continuous venous-venous haemofiltration in rhabdomyolysis with acute kidney injury:a case series.Injury,2012,43(5):619-623.
18 Heyne N,Guthoff M,Krieger J,et al.High cut-off renal replacement therapy for removal of myoglobin in severe rhabdomyolysis and acute kidney injury:a case series.Nephron Clin Pract,2012,121(3-4): c159-164.
Rhabdomyolysis induced acute kidney injury
LI Shijun,XU Shutian,Gao Erzhi,GUO jinzhou,CHEN Huiping,LIU Zhihong
National Clinical Research Center of Kidney Diseases,Jinling Hospital,Nanjing University School of Medicine,Nanjing 210016,China
Objective:Acute kidney injury(AKI)is a common complication of rhabdomyolysis.The aim of this study was to investigate the etiological factors,clinical characteristics,treatment and prognosis of acute kidney injury caused by rhabdomyolysis.Methodology:A total of thirty four patients with rhabdomyolysis induced AKI fulfilled the inclusion criteria was enrolled into this retrospective study.Their etiological factors,clinical characteristics,treatment and prognosis were investigated.Results:They were 26 males and 8 females with a median age of 38 years old(ranged from 19 to 72yrs).The causes of NHL include heat stroke(9 cases),strenuous muscular exercise(6 cases),muscles compression(3 cases),and trauma(3 cases).Other causes included lipid-lowering agents,hypothyroidism,snake venom,wasp sting,infections,hypokalemia1,and epilepsy.All of 34 cases had an increasing level of serum myohemoglobin and creatine phosphokinase.28 patients presented anuria,oliguria,and tea-colored urine;8 patients showed multiple organ dysfunction syndrome.Among them,24 patients were required continuous blood purification(CBP)during the treatment.In follow-up,31 cases survived and recovered their renal function,and only 3 cases died of multiple organ dysfunction syndrome.Conclusion:Rhabdomyolysis has various etiological factors.The most frequent cause of rhabdomyolysis was heat stroke and strenuous muscular exercise.Early diagnosis,comprehensive treatment,including early effective blood purification,can improve the curative effect.Prognosis was good in most patients with acute renal failure from rhabdomyolysis.
rhabdomyolysisacute kidney injuryclinical characteristics
2015-02-26
(本文编辑心平律舟)
10.3969/cndt.j.issn.1006-298X.2016.01.003
国家自然科学基金(81270799),国家科技支撑计划课题(2013BAI09B04,2015BAI12B05),江苏省临床医学科技专项(BL2012007)
南京军区南京总医院肾脏科国家肾脏疾病临床医学研究中心全军肾脏病研究所(南京,210016)
2016年版权归《肾脏病与透析肾移植杂志》编辑部所有

