产前无应激试验和产时电子胎心监护对胎儿窘迫的诊断价值
赵立元王东艳李满兰
产前无应激试验和产时电子胎心监护对胎儿窘迫的诊断价值
赵立元①王东艳①李满兰①
【摘要】目的:探讨无应激试验(NST)、电子胎心监护及两者联合试验,对胎儿窘迫及新生儿预后评估的临床诊断价值。方法:用NST和电子胎心监护对本院120例单胎头位胎心异常的足月孕妇进行监测分析,计算两种方法单独及联合监测胎儿窘迫的灵敏度和特异性。以胎儿窘迫和新生儿窒息的判定标准为依据,作出预后评估。结果:电子胎心监护的灵敏度和特异性均高于NST,比较差异均有统计学意义(P<0.05);两者联合试验诊断灵敏度和特异性均比使用上述单一监测手段的计算值偏高;胎儿窘迫组胎儿窘迫率、羊水Ⅱ~Ⅲ度粪染率以及新生儿窒息率均高于胎儿正常组,比较差异均有统计学意义(P<0.05)。结论:产前NST和产时电子胎心监护均有一定的临床诊断价值,但电子胎心监护在监测的灵敏度和特异性方面更为突出,可及早诊断胎儿窘迫的发生。两者联合试验能加强监测的诊断效果,降低胎儿及新生儿的致残率与致死率,有利于改善胎儿预后。
【关键词】无应激试验; 电子胎心监护; 胎儿窘迫; 新生儿窒息
①广东省东莞市第三人民医院 广东 东莞 523320
First-author’s address:The Third People’s Hospital of Dongguan City,Dongguan 523320,China
胎儿窘迫,是胎儿在宫内有缺氧、酸中毒的征象,会造成永久性神经损伤后遗症,时刻威胁胎儿的生长发育和生命。胎儿窘迫会经常在妊娠后期以及临产中出现,窘迫时间越长,其产生的后果就会越严重,它往往是发生新生儿及围产儿死亡的主要原因。所以,及早做出诊断,及时发现异常,都会利于改善新生儿预后。本研究经过对本院120例单胎头位的孕妇进行无应激试验(NST)和电子胎心监护的监测,运用灵敏度和特异性、胎儿窘迫率、羊水Ⅱ~Ⅲ度粪染率、新生儿窒息率等信息指标,来探讨这两种监护手段为临床应用所带来的诊断意义,现报道如下。
1 资料与方法
1.1 一般资料 选取2013年6月-2014年4月在本院就诊的120例单胎头位胎心异常的足月孕妇作为研究对象,年龄21~42岁,平均(28.67±4.62)岁;孕龄37~42周,平均(39.11±1.67)周;产妇的平均产次为(1.31±0.17)次。所有孕妇在年龄、孕龄以及产次方面并无太大差异。
1.2 方法
1.2.1 产前NST检查 为孕妇营造一个安静的监测环境,不给产妇、胎盘、子宫以及胎儿任何负荷,排空膀胱后,使其心情放松。产妇自主选取一个舒适体位,取左侧卧位或是仰卧位,采用国产FC1400型胎心监护仪连续监测20~40 min。告知孕妇根据胎动进行手动按钮来记数,或是利用仪器自动显示胎动情况。之后根据试验结果的判断标准将120例胎心异常的孕妇分为有无胎儿窘迫的阳性和阴性。
1.2.2 产时电子胎心监护的监测 依旧为孕妇营造一个安静环境,不给予任何压力与负荷,排空膀胱,取舒适的左侧卧位或仰卧位,开始监测后,判断孕妇腹壁最为响亮的胎心音位置并将胎心探头放于此处。连续监测20 min,判断胎儿是否处于睡眠状态,根据具体情况可适当延长监测时间。胎心监护会出现两条线,其中一条表示子宫收缩压力,另一条呈带状的曲线为胎心率的基线。监护仪将自动记录宫缩曲线及胎心率的动态变化情况,根据监测结果的判断标准分为阳性和阴性。
1.2.3 产前NST与产时电子胎心监护联合试验监测 对于产前NST异常的孕妇,给予舒适体位(左侧卧位或仰卧位)和吸氧30 min左右,转为正常者(可能是胎儿脐带或局部肢体受压而引起的异常)除外,而依旧异常的孕妇将会根据医生要求持续进行电子胎心监护。若出现胎心率、胎动异常,羊水Ⅱ~Ⅲ度粪染等情况,根据评估标准判定为阳性和阴性。
1.2.4 预后评估 根据胎儿及新生儿窒息的判定标准作出预后评估。
1.3 判定评估标准
1.3.1 NST检查 若监测20 min后发现胎动次数至少为3次以上,并且胎动时伴随胎心率的加速超过15次持续15 s以上,称为NST有反应型;而胎动与胎心率的加速少于上述指标或者是无加速情况,则为NST无反应型[1]。经过检查如果是有反应型,说明胎儿近期不会出现因胎盘功能减退而导致胎儿死亡的情况,1周后可以进行复查,但也不能立刻排除有高危妊娠的假反应型存在的可能性;而无反应型提示胎儿有可能宫内窒息,但要注意排除胎儿睡眠及孕妇使用镇静剂等情况。
1.3.2 胎儿窘迫 羊水Ⅱ~Ⅲ度粪染;NST为无反应型;胎动过于频繁或胎动减少,胎心率异常(若低于120次/min或超过160次/min)者均应怀疑是否存在胎儿窘迫情况的发生。120例胎心异常的孕妇,根据判断标准分为胎儿窘迫组和胎儿正常组,进行新生儿预后评估。
1.3.3 胎心监护 根据改良后的Fischer评估标准可以大致分为正常胎心监护和异常胎心监护,他们的评分分值分别为8~10分和≤7分,若再细化一下即为阴性为8~10分,阳性和可疑阳性评估分值依次为1~4分和5~7分[2]。
1.3.4 新生儿窒息 出生后1~5 min,根据新生儿Apgar评分标准(包括肌张力、脉搏、皱眉动作、肤色及呼吸)进行判定,若新生儿出生后评分为8~10分,则为正常新生儿;若评分为4~7分,则为轻度窒息;若分值在0~3分,则为重度窒息。
1.3.5 羊水污染 羊水Ⅰ度污染呈现出的颜色为浅绿色,羊水偏浑浊、稀薄;羊水Ⅱ度污染情况较为严重,其颜色呈黄绿色或深绿色,有胎粪、胎膜、胎儿皮脂等中度的污染情况;羊水Ⅲ度污染呈褐绿色或棕黄色,性质稠厚,为紧急情况,需提前做好抢救工作。
1.4 统计学处理 采用SPSS 19.0软件对本研究相关数据进行统计学分析与处理,计数资料以率(%)表示,比较采用 χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 产前NST和产时电子胎心监护对胎儿窘迫诊断情况比较 产前NST对胎儿窘迫诊断的灵敏度为75.0%,特异性为69.4%;电子胎心监护对胎儿窘迫诊断的灵敏度为76.0%、特异性为85.0%,电子胎心监护监测的灵敏度和特异性均高于NST,比较差异均有统计学意义(P<0.05),见表1。

表1 产前NST和产时电子胎心监护对于胎儿窘迫诊断情况比较 例(%)
2.2 NST与电子胎心监护联合诊断 联合诊断灵敏度为87.0%、特异性为90.0%,见表2。
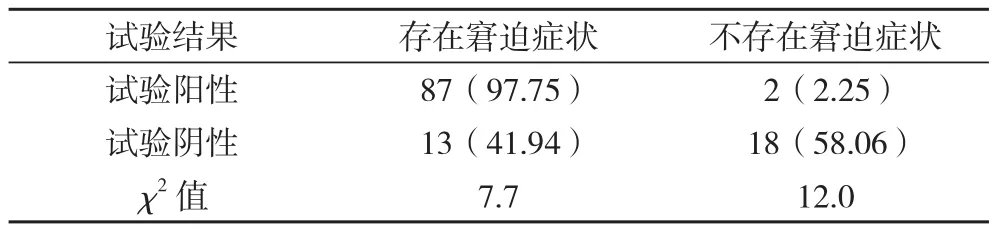
表2 NST与电子胎心监护联合诊断 例(%)
2.3 两组新生儿预后评估情况比较 胎儿窘迫组胎儿窘迫率、羊水Ⅱ~Ⅲ度粪染率以及新生儿窒息率均高于胎儿正常,比较差异均有统计学意义(P<0.05),见表3。

表3 两组新生儿预后评估情况比较 例(%)
3 讨论
胎儿窘迫已是临床产科常见的一种综合症状,多出现在孕晚期及分娩期的多个产程当中[3-4]。母体血液含氧量不足、胎盘功能障碍、羊水过少、脐带异常、子宫血管硬化狭窄以及胎儿自身生长异常等原因,均有可能引起胎儿急性或慢性的缺氧,情况严重者会导致发生胎死腹中、新生儿窒息及死亡等状况[5]。一般情况下,对于宫内短时间的缺氧胎儿是有一定能力来进行代偿的。在发生胎儿缺血缺氧时,会引发全身血流的重新分配,主要是分配在胎儿的心和大脑等重要器官;如果持续的缺氧会使得无氧糖酵解增加,致使乳酸集聚而产生代谢性酸中毒,进行性损害心、脑等重要脏器。若不及时干预,则会有可能造成严重或永久性破坏。在日常监护过程中,诸多因素导致的胎儿窘迫往往会以异常的监护图形表现出来,而胎心率是由自主神经系统调节的,当胎儿收到胎动、腹部触诊、宫缩等外部刺激时会产生应激反应,胎儿的交感神经或迷走神经兴奋,进而出现了动态的胎心率。而NST就是以观察连续动态变化的胎心率进行评判诊断胎儿在宫内的健康状况的。迄今为止,NST被公认为是“没有禁忌证的试验”。另外,电子胎心监护自70年代初便在医学临床上广泛应用,它具备瞬间且连续的分辨胎心变化的能力,大大降低了胎儿病死率,使之变为0.5‰。发现胎儿宫内窘迫最简单的监测表现是依据于胎动与胎心率的改变情况,它为临床诊断提供了有效的依据之一[6]。运用监护手段可以及时发现孕期问题,对其作出诊断。胎儿窘迫组胎儿窘迫率、羊水Ⅱ~Ⅲ度粪染率以及新生儿窒息率均高于胎儿正常组,比较差异均有统计学意义(P<0.05)。经过胎心监护不间断的观察记录变化趋势,可以很好地掌握胎动、胎心以及宫缩的相关性[7]。
本研究证明:(1)产前NST和产时电子胎心监护这两种监测方法均不会使胎儿窘迫和新生儿窒息的发生率增加。(2)NST对诊断胎儿宫内窘迫或潜在危险因素以及提高新生儿预后起到了关键作用。(3)在诊断过程中,电子胎心监护较NST的特异度和灵敏度均偏高,而假阳和假阳性率偏低,更能较及时的发现问题的存在,改善局面。所以产时电子胎心监护作为一种经济简便无损伤的监测手段,可以为诊断胎儿宫内窘迫提供重要依据[8]。(4)NST与电子胎心监护联合试验中,诊断灵敏度和特异性均比使用单一监测手段偏高,为临床提供了更为高效准确的诊断依据与指标,保障了医疗体系的有力进行。
然而,尽管现在临床广泛应用胎心监护,但有时胎心率异常并不一定意味着是胎儿缺氧引起的有低氧血症,往往会存在一些造成假阳性的原因,需要结合羊水粪染、血气分析等监测手段进一步确诊是否存在窘迫的危险。胎儿早期缺氧时,由于胎盘的代偿作用,NST并不能明显的体现出胎心的变化情况。而电子胎心监护在预测胎儿发育不良方面存在一定的误差,所以,若出现在20 min内仅有1次或1次以上伴有胎心率加速的胎动、基线变异减弱、胎心率极限水平异常、存在自发性变异减速、小于15次/min的胎心加速幅度和不足15 s的持续时间,均为NST可疑型,建议重复NST次数或者延长监测时间并排除胎儿的睡眠及孕妇镇静剂使用情况等,适当利用转换体位等方法刺激胎儿,NST与OCT联合试验以及脐动脉血流S/D比值测定,取长补短,减少不必要的产科干预,利用更深化更严谨的监测诊断方法来确诊[9-12]。
有研究显示,临产新生儿窒息诊断过程中,应用电子监护的确诊率为5.0%,胎心听诊率为13.0%,但正确胎心监护的应用会降低围生儿的死亡率和新生儿的窒息率[13]。所以,为了能够安全有效的进行胎儿窘迫的监测,同时兼顾提高工作效率与确诊率,医护人员在平常的临床工作中,需要加强对胎心监护的辨别能力,爱护且正确合理使用监护仪,更高效的获取宫内胎儿的健康状况,警惕漏诊[14]。除此之外,对于产程进展情况、孕妇骨盆条件等做综合分析,结合临床症状,早预防、早发现、早诊断、早治疗。而产妇自妊娠第36周起,也应积极配合医生,每周常规进行NST和电子胎心监护进行监测,保障胎儿及围生儿的生命健康安全,提高产科护理质量[15]。
总之,胎心监护和无应激试验为筛选胎儿宫内缺氧提供了真实有效的方法,能更好、更快、更积极地处理发生胎儿窘迫的孕妇,根据具体情况,作出相应的措施,维护胎儿及新生儿的健康成长。
参考文献
[1]肖赣芝,叶萍,戴晓莲.宫内复苏术治疗胎儿窘迫的疗效观察[J].当代医学,2012,18(7):74-75.
[2]程志厚,宋树良.胎心电子监护学[M].北京:人民卫生出版社,2002:71-76.
[3]徐娟.母血雌三醇、胎心电子监护及超声脐动脉血流S/D比值检查对胎儿窘迫诊断价值的研究[D].济南:山东大学,2013.
[4]邓恵敏,张维平,林恵,等.连续胎心监护在顺产产妇各个产程中的应用价值[J].海南医学,2013,24(14):2136-2138.
[5]顾迎春,何菊仙.胎儿窘迫167例临床治疗及分析[J].河北医学,2012,20(10):1455-1456.
[6]范立惠.电子胎心监护诊断胎儿窘迫的临床研究[J].中国当代医药,2012,19(35):178-179.
[7] Caughey A B,Cahill A G,Jeanne-Marie G,et al.Safe prevention of the primary cesarean delivery[J].Am J Obstet Gynecol,2014,69(3):179-193.
[8]高清.胎心监护对胎儿宫内窘迫的预测价值分析[J].中国伤残医学,2013,22(10):259-260.
[9]王彩霞,吕向红,陈楠.胎心监护联合S/D测定预测高危妊娠新生儿结局的观察[J].中国实用医药,2013,8(7):92-93.
[10]王子莲,陈海天.重新认识和正确评价胎儿电子监护[J].中华围产医学杂志,2010,13(1):65-68.
[11]严巧峰,程小桃.动态监测脐动脉血流及胎心监护在高危孕妇的胎儿窘迫诊断中的应用[J].中国现代医生,2013,51 (6):133-135.
[12]王爱桃,黎阳,乐燕,等.胎心监护联合胎儿大脑中动脉血流S/D值评估新生儿预后的临床应用[J].中国医药导报,2011,8(1):46-47.
[13]巫寒梅.电子胎心监护在胎儿宫内窘迫中的临床应用价值[J].中外医学研究,2011,9(35):8-9.
[14]程玉敏.胎心监护对胎儿窘迫诊断的临床价值分析[J].中国实用医药,2014,9(33):98-99.
[15]梁勇,李伟容,杨贵容.产前产时胎心监护对胎儿窘迫的诊断评价[J].当代医学,2013,19(7):29-30.
Diagnostic Value of Prenatal Fetal Non-Stress Test and Intrapartum Electronic Fetal Monitoring for Prenatal Distress
/ZHAO Li-yuan,WANG Dong-yan,LI Man-lan.//Medical Innovation of China,2016,13(03):061-064
【Abstract】Objective:To explore the clinical diagnosis value of non-stress test (NST),electronic fetal monitoring and the combination of the two methods in assessing fetal distress and neonatal prognosis. Method:120 single birth pregnant women with pole position and abnormal fetal heart fetuses were monitored and analyzed by NST and electronic fetal monitoring.The sensitivity and specificity of the two methods alone and the combination of the two methods were calculated.According to the judge standard of fetal distress and neonatal asphyxia,the prognosis was evaluated.Result:The sensitivity and specificity of electronic fetal monitoring were higher than those of the NST,the differences were statistically significant(P<0.05).The sensitivity and specificity of the combination methods were higher than those of the single monitoring.The fetal distress rate,the dung dyeing rate of Ⅱ to Ⅲ degree and the incidence rate of neonatal asphyxia in the fetal distress group were higher than those in the normal fetus group,the differences were statistically significant(P<0.05). Conclusion:Both prenatal NST and intrapartum electronic fetal monitoring have certain clinical diagnostic value,but the electronic fetal monitoring is more outstanding in the sensitivity and specificity.It can early diagnose fetal distress.The combination method can strengthen the diagnosis effect,reduce the morbidity and mortality of fetuses and newborns,which is good for the improvement of fetal prognosis.
【Key words】Non-stress test; Electronic fetal monitoring; Fetal distress; Neonatal asphyxia
收稿日期:(2015-07-15) (本文编辑:王利)
doi:10.3969/j.issn.1674-4985.2016.03.019
通信作者:赵立元

