NIPPV联合FB检查治疗AECOPD合并Ⅱ型呼吸衰竭患者疗效观察
林芳崇,林明强,王日兴,黄大海,吕有凯
(海南省农垦总医院急诊科,海南 海口 570311)
NIPPV联合FB检查治疗AECOPD合并Ⅱ型呼吸衰竭患者疗效观察
林芳崇,林明强,王日兴,黄大海,吕有凯
(海南省农垦总医院急诊科,海南 海口 570311)
目的 观察无创正压通气(NIPPV)联合纤维支气管镜(FB)检查治疗急性加重期慢性阻塞性肺疾病患者(AECOPD)合并Ⅱ型呼吸衰竭的效果。方法 以2014年3月至2015年3月在我院治疗的80例AECOPD合并Ⅱ型呼吸衰竭患者为观察对象。根据随机数表法将其分为对照组和观察组,每组各40例。对照组给予NIPPV治疗,观察组在NIPPV治疗1 h后给予床旁FB检查及灌洗治疗。比较两组患者的治疗效果、治疗前后的血气指标、肺功能的变化,以及治疗前后APACHEⅡ和意识得分的差异。结果 观察组患者的治疗总有效率为95.0%(38/40),明显高于对照组的77.5%(31/40),差异具有统计学意义(P<0.05);两组患者治疗前的肺功能和血气指标比较差异均无统计学意义(P>0.05),治疗后,两组患者的FVC、FEV1、FEV1/FVC、PaO2和pH均较治疗前升高,PaCO2均较治疗前降低,且观察组降低更明显,差异均具有统计学意义(P<0.05);治疗前两组患者的APACHEⅡ和意识评分比较差异均无统计学意义(P>0.05),治疗后,两组患者的上述指标均降低,且观察组降低更明显,差异均具有统计学意义(P<0.05);观察组患者腹胀、面部受压、口干、头晕和腹痛的发生率为52.5%(21/40),对照组为47.5%(19/40),差异无统计学意义(P>0.05)。结论 NIPPV联合FB检查治疗对AECOPD合并Ⅱ型呼吸衰竭有较好的治疗效果,且不会增加相关并发症的发生。
无创正压通气;纤维支气管镜;急性加重期慢性阻塞性肺疾病;呼吸衰竭;疗效
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是临床常见的呼吸系统疾病,以气流受限为主要特点,病情呈进行性进展。在外界诱因的刺激下,COPD可转变为急性加重(AECOPD),呼吸道感染、呼吸肌疲劳可引起急性呼吸衰竭、肺性脑病等严重后果,由此引起的死亡率极高。临床一般采用呼吸兴奋剂刺激呼吸中枢,加快呼吸频率,以提高通气效果,但由于药物作用有限,且易产生耐受性,不良反应明显,对于已发生呼吸肌疲劳者慎用[1]。在临床处理时应迅速、有效地清除气道内分泌物,保持呼吸道通畅。
基于上述理论,对AECOPD实施有效的通气治疗以辅助呼吸,同时及时吸出痰液以保持呼吸道通畅,是临床救治的关键。无创正压通气(NIPPV)是一种新型的通气模式,无需切开气管,通气效果好、感染风险小。纤维支气管镜(FB)下吸痰治疗有助于保证气道通畅,可迅速改善AECOPD患者缺氧症状[2]。本文观察了NIPPV联合FB检查治疗对AECOPD合并Ⅱ型呼吸衰竭的治疗效果,现将结果报道如下:
1 资料与方法
1.1 一般资料 选取2014年3月至2015年3月在我院治疗的AECOPD合并Ⅱ型呼吸衰竭患者为研究对象。纳入标准:(1)符合AECOPD合并Ⅱ型呼吸衰竭的诊断标准(pH<7.35,PaO2<60 mmHg,PaCO2>50 mmHg,1 mmHg=0.133 kPa);(2)经常规治疗效果不佳者;(3)无严重心脏疾病、中重度肺大泡及胃肠道出血等禁忌证;排除标准:(1)不符合纳入标准者;(2)血流动力学不稳定者;(3)严重脏器功能不全者。根据纳入排除标准共纳入研究对象80例,并根据随机数字表法将其分为对照组和观察组,对照组40例,男性22例,女性18例,年龄52~74岁,平均(64.56±5.83)岁,给予NIPPV治疗;观察组40例,男性21例,女性19例,年龄53~75岁,平均(64.74±5.79)岁,在NIPPV治疗1 h后给予床旁FB检查及灌洗治疗。两组患者的年龄、性别等一般资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会评审通过,且所有患者均知情同意。
1.2 方法 所有患者入院后均给予抗感染、抗炎、扩张支气管、祛痰、强心、利尿、纠正水电解质紊乱等常规治疗。对照组患者接受NIPPV治疗,采用口鼻面罩,ST模式,初始吸气压力10 cmH2O(1 cmH2O= 0.098 kPa),呼气压力4 cmH2O,目标潮气量400 mL。适应性通气10 min后将吸气压力上升至18 cmH2O,呼气压上升至5 cmH2O,氧浓度调至45%。观察组患者在NIPPV治疗1 h后行床旁FB检查及灌洗治疗。采用2%利多卡因鼻咽部喷洒麻醉,Y型管分别连接口鼻面罩和呼吸机管道,保证FB操作过程中的正压通气,氧浓度调整至60%。FB通过Y型管另一端经鼻进入气管,观察气管、支气管、肺叶、段、亚段支气管情况,吸出痰液,留取痰标本进行培养检查、药敏试验。痰液黏稠者注入37℃无菌生理盐水反复冲洗,灌洗液总量在不超过100 mL。炎性水肿严重者采用地塞米松缓慢灌注,疑似霉菌感染者采用5%碳酸氢钠溶液冲洗。如患者心率明显加快或骤减,或指脉氧饱和度低于85%时应暂缓操作,并加大氧流量。
1.3 评价指标 观察两组患者的治疗效果、治疗前后血气指标和肺功能的变化;比较两组患者治疗前后APACHEⅡ和意识得分的差异。
1.4 疗效评定 有效:经治疗后呼吸困难改善,血气恢复或接近正常,最终无须行气管插管,康复出院;无效:经治疗后呼吸困难未能改善,病情及血气继续恶化,呼吸心跳骤停或需转入ICU病房进行有创通气。意识水平评分:正常:1分;扑翼样震颤:2分,意识模糊:3分;昏迷:4分。APACHEⅡ评分采用急性生理功能和慢性健康状况评分系统,包括急性生理学评分(APS)、年龄评分和慢性健康状况评分三部分。总分为71分,分值越高病情越重。
1.5 统计学方法 所有数据经双人录入后,采用SPSS11.5统计软件进行分析。计数资料采用例或百分率表示,采用χ2检验,计量资料以均数±标准差(±s)表示,采用t检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者的治疗效果比较 观察组有效38例,无效2例,治疗总有效率为95.0%;对照组有效31例,无效9例,治疗总有效率为77.5%,差异具有统计学意义(χ2=5.165,P=0.023<0.05)。
2.2 两组患者治疗前后的肺功能和血气指标比较 两组患者治疗前的肺功能和血气指标比较差异均无统计学意义(P>0.05),治疗后,两组患者的FVC、FEV1、FEV1/FVC、PaO2和pH均较治疗前升高,PaCO2均较治疗前降低,且观察组变化更明显,差异均具有统计学意义(P<0.05),见表1。
表1 两组患者治疗前后的肺功能和血气指标比较(±s)

表1 两组患者治疗前后的肺功能和血气指标比较(±s)
指标 时间t值P值对照组(n=40)观察组(n=40) FVC(L)治疗前治疗后-0.185 -4.06 0.427<0.001 t值P值FEV1(L)治疗前治疗后0.213 -4.581 0.416<0.001 t值P值FEV1/FVC(%)治疗前治疗后-0.031 -2.835 0.488 0.003 t值P值PaO2(mmHg)治疗前治疗后-0.143 -3.127 0.443 0.001 t值P值PaCO2(mmHg)治疗前治疗后-0.051 4.82 0.48<0.001 t值P值pH 治疗前治疗后-0.632 -3.951 0.264<0.001 t值P值1.52±0.42 1.83±0.4 -3.38<0.01 1.16±0.20 1.68±0.34 -8.337<0.01 39.23±6.32 43.45±6.85 -2.864 0.003 52.66±5.63 58.37±6.23 -4.301<0.01 60.24±6.32 53.45±6.12 4.881<0.01 7.29±0.08 7.36±0.05 -4.693<0.01 1.54±0.54 2.32±0.65 -5.838<0.01 1.15±0.22 2.13±0.52 -10.977<0.01 39.28±7.83 48.26±8.26 -4.99<0.01 52.85±6.25 62.64±5.98 -7.158<0.01 60.31±5.96 47.25±5.36 10.305<0.01 7.30±0.06 7.40±0.04 -8.771<0.01
2.3 两组患者治疗前后的APACHEⅡ和意识评分比较 治疗前两组患者的APACHEⅡ和意识评分比较差异均无统计学意义(P>0.05),治疗后,两组患者的上述指标均降低,且观察组降低更明显,差异均具有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后的APACHEⅡ和意识评分比较(分,±s)
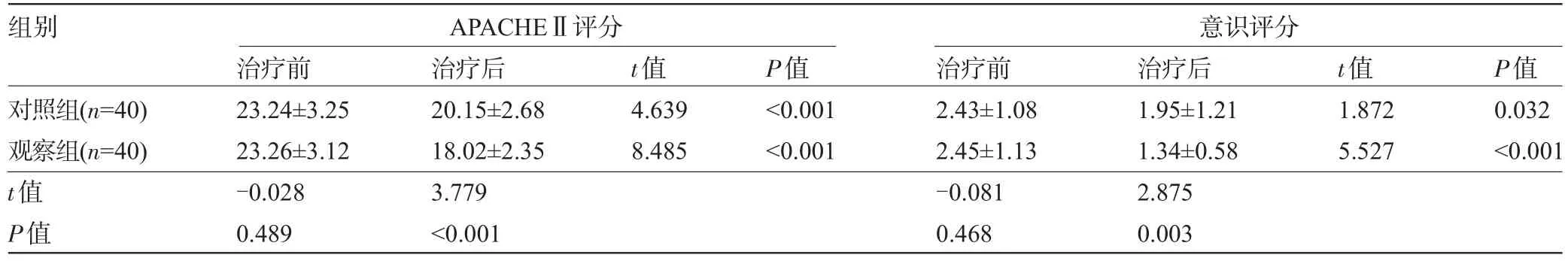
表2 两组患者治疗前后的APACHEⅡ和意识评分比较(分,±s)
组别APACHEⅡ评分意识评分对照组(n=40)观察组(n=40) t值P值治疗前23.24±3.25 23.26±3.12 -0.028 0.489治疗后20.15±2.68 18.02±2.35 3.779<0.001 t值4.639 8.485 P值<0.001<0.001治疗前2.43±1.08 2.45±1.13 -0.081 0.468治疗后1.95±1.21 1.34±0.58 2.875 0.003 t值1.872 5.527 P值0.032<0.001
2.4 两组患者不良反应发生率比较 观察组患者腹胀5例、面部受压6例、口干4例、头晕4例和腹痛2例;对照组患者腹胀6例、面部受压3例、口干2例、头晕4例和腹痛4例。观察组并发症发生率为52.5%,对照组为47.5%,差异无统计学意义(χ2=0.200,P=0.655)。
3 讨论
COPD是一种以不完全可逆性气流受限为特征的呼吸系统疾病,呈进行性发展,在受寒、感染、有害气体或颗粒刺激下可急性发作。急性发作是导致COPD患者病情加重的危险因素,也是引起患者死亡的主要原因[3]。在急性加重期,患者因气道分泌物过多、黏液栓形成、咳痰无力导致气道阻力增加、缺氧所致的高碳酸血症使呼吸肌做功增加,引起呼吸肌疲劳进而发展成呼吸衰竭。因此积极改善AECOPD患者通气状况、缓解呼吸肌疲劳是临床治疗COPD的靶目标[4]。
既往对AECOPD的抢救手段是建立人工气道并机械通气,同时积极引流痰液。但有创机械通气创伤大,可引发气道损伤、呼吸机依赖及呼吸机相关肺炎等问题,使病情反复、撤机困难[5]。近年来,NIPPV已逐渐替代有创机械通气,成为AECOPD合并急性呼吸衰竭的重要方法。NIPPV可有效避免气管插管或气管切开的相关并发症,患者的获益程度更高[6]。但需要注意的是,目前NIPPV尚不能完全替代有创机械通气,NIPPV仅适用于意识清醒、具有自主咳痰能力者,对意识状态恶化、血流动力学指标不稳定、血气指标恶化者仍需实施有创机械通气[7]。
近年来随着内镜技术的不断发展,FB作为一种良好的诊疗手段在呼吸道疾病患者的治疗中应用较广泛[8]。对AECOPD患者而言,早期行FB检查可在直视下观察气管、支气管黏膜病变,吸出气道深部痰液,以解除气道阻塞状况[9]。同时可获得深部痰标本,进而获得准确的细菌培养和药敏试验结果,有助于指导临床选择抗生素品种[10]。FB下行气道灌洗治疗可彻底清除气道分泌物,迅速解除气道阻塞、改善通气并可根据局部黏膜病变情况采用糖皮质激素等药物灌洗,以发挥抗炎,减轻水肿的作用[11]。研究发现,在实施FB操作时易发生心律失常、窦性心动过速、偶发室性早搏等并发症,这可能与检查过程中患者情绪过度紧张、FB镜体引起支气管壁痉挛等因素有关[12]。一旦发生上述异常情况应立即暂停操作,并给予恰当的处理。
本研究中观察组治疗有效率明显高于对照组,这一结果提示,采用NIPPV联合FB检查治疗对AECOPD合并Ⅱ型呼吸衰竭的治疗效果比单用NIPPV的效果更佳。治疗后两组患者的FVC、FEV1、FEV1/FVC、 PaO2和pH均较治疗前升高,PaCO2均较治疗前降低,这一结果提示,两种治疗方法均可改善COPD患者的肺功能,纠正高碳酸血症状态;本研究还发现观察组患者肺功能指标和血氧指标的改善程度更明显,这一结果提示,采用NIPPV联合FB检查治疗对AECOPD合并Ⅱ型呼吸衰竭治疗效果更好。治疗后两组患者的APACHEⅡ和意识评分均较治疗前降低,且观察组降低更明显。这说明采用NIPPV联合FB检查治疗对AECOPD合并Ⅱ型呼吸衰竭可改善患者意识状态更好,更有利于患者的预后。此外,本研究发现,两组患者治疗期间腹胀、面部受压、口干、头晕和腹痛的发生率无明显差别,均未发生心脏骤停、心律失常、大咯血、窒息等严重并发症。这一结果提示,在NIPPV治疗的基础上联合应用FB并未增加并发症风险,安全性较好。
综上所述,NIPPV联合FB检查治疗对AECOPD合并Ⅱ型呼吸衰竭有较好的治疗效果,且不会增加相关并发症的发生。
[1]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2013年修订版)[J].中华结核和呼吸杂志,2013,36 (4):255-264.
[2]程蓬江.早期应用无创正压通气治疗COPD急性加重期患者的有效性与安全性研究[J].中华全科医学,2013,11(5):706-707.
[3]Zhang JW,Zhou YJ,Yang Q,et al.Impact of chronic obstructive pulmonary diseases on outcomes and hospital days after percutaneous coronary intervention[J].Angiology,2013,64(6):430-434.
[4]Nakawah MO,Hawkins C,Barbandi F,et al.Asthma,chronic obstructive pulmonary disease(COPD),and the overlap syndrome[J].Journal of theAmerican Board of Family Medicine,2013,26(4):470-477.
[5]张立军,陈英华,王亚伟,等.有创-无创序贯机械通气治慢性阻塞性肺疾病合并呼吸衰竭患者疗效[J].现代仪器与医疗,2014,2(2):42-44.
[6]王娜,林育红.无创正压通气治疗COPD急性加重期并2型呼吸衰竭的临床观察[J].疑难病杂志,2012,11(11):846-848.
[7]杨发强.无创正压通气对慢性阻塞性肺病合并呼吸衰竭的救治效果(附50例报告)[J].湖北科技学院学报(医学版),2013,9(4):303-304.
[8]李炳流,杜雪梅,江慧琳,等.急诊医师床边纤维支气管镜对机械通气伴急性肺不张患者的诊治[J].实用医学杂志,2013,29(15): 2535-2536.
[9]袁红.纤维支气管镜辅助慢性阻塞性肺疾病急性发作并发呼吸衰竭老年患者机械通气时序贯撤机的临床疗效[J].中国老年学杂志, 2013,33(21):5445-5446.
[10]何超,赵平,李文放,等.床边纤维支气管镜在ICU中肺源性及肺外源性ARDS患者治疗中的临床应用价值分析[J].中国急救医学, 2013,33(9):825-828.
[11]刘玉琳,耿刚,唐方芳,等.经纤维支气管镜盐酸氨溴索灌洗治疗支原体肺炎并肺不张的疗效及治疗成本分析[J].激光杂志,2013,34 (3):92-93.
[12]何发明,刘景仑,张丹,等.纤维支气管镜在治疗呼吸机相关性肺炎危重症患者中的应用价值[J].激光杂志,2013,34(2):79-80.
Effect of noninvasive positive pressure ventilation combined with fiberoptic bronchoscopy in the treatment of patients with acute exacerbation of chronic obstructive pulmonary disease complicated with typeⅡrespiratoryfailure.
LIN Fang-chong,LIN Ming-qiang,WANG Ri-xing,HUANG Da-hai,LV You-kai.Emergency Department, Hainan Provincial Nongken General Hospital,Haikou 571100,Hainan,CHINA
Objective To observe the therapeutic effect of noninvasive positive pressure ventilation(NIPPV)combined with fiberoptic bronchoscopy(FB)in the treatment of acute exacerbation of chronic obstructive pulmonary disease(AECOPD)complicated with typeⅡ respiratory failure.Methods Eighty patients of AECOPD with typeⅡrespiratory failure treated in our hospital from March 2014 to March 2015 were selected and randomly divided into control group and observation group according to the way of treatment,with 40 cases in each group.The control group received NIPPV,and the observation group was given fiberoptic FB bedside examination and lavage 1 h after NIPPV.To observe the therapeutic effect of two groups,the blood gas index and pulmonary function before and after treatment were compared between the two groups.APACHEⅡand consciousness score were compared before and after treatment.Results The total effective rate of observation group was 95.0%(38/40),which was significantly higher than that of the control group[77.5%(31/40)],and the difference was statistically different(P<0.05).Lung function and blood gas index had no significant difference before treatment(P>0.05).After treatment,the levels of forced vital capacity (FVC),forced expiratory volume(FEV),forced expiratory volume in 1 second(FEV1),FEV1/FVC,PaO2and pH in the two groups all increased,and the level of PaCO2all decreased,with the observation group changed more significantly (P<0.05).Before treatment,APACHEⅡand consciousness score of the two groups had no significant difference.After treatment,the above indexes of the two groups all decreased,and the observation group decreased more significantly(P<0.05).The incidence rate of abdominal distension,facial pressure,dry mouth,dizziness and abdominal pain in observation group was 52.5%(21/40),and that of the control group was 47.5%(19/40),with no statistically significant difference between the two groups(P>0.05).Conclusion NIPPV combined with FB examination has a better therapeutic effect on the treatment ofAECOPD with typeⅡrespiratory failure,and not increase the occurrence of complications.
Noninvasive positive pressure ventilation(NIPPV);Fiberoptic bronchoscopy(FB);Acute exacerbation of chronic obstructive pulmonary disease(AECOPD);Respiratory failure;Curative effect
R563
A
1003—6350(2016)15—2447—03
10.3969/j.issn.1003-6350.2016.15.012
2016-01-14)
海南省卫生厅科学研究课题(编号:琼卫2013PT-35)
林芳崇。E-mail:lingfangchong@163.com

