番石榴叶总三萜改善3T3-L1脂肪细胞胰岛素抵抗*
李秀存, 马锦锦, 赵晶晶, 叶开和, 吕艳青, 王小康, 魏崧丞, 张晓琦, 叶春玲△
(1暨南大学药学院药理学教研室,广东 广州 510632;2广东省妇幼保健院药学部,广东 广州 511400;3暨南大学中药与天然药物研究所,广东 广州 510632)
番石榴叶总三萜改善3T3-L1脂肪细胞胰岛素抵抗*
李秀存1,马锦锦1,赵晶晶2,叶开和1,吕艳青1,王小康1,魏崧丞1,张晓琦3,叶春玲1△
(1暨南大学药学院药理学教研室,广东 广州 510632;2广东省妇幼保健院药学部,广东 广州 511400;3暨南大学中药与天然药物研究所,广东 广州 510632)
[摘要]目的: 观察番石榴叶总三萜(TTPGL)对3T3-L1脂肪细胞胰岛素抵抗(IR)的改善作用,并探讨其可能的作用机制。方法: 培养3T3-L1前脂肪细胞并诱导其分化,给予TTPGL(0.3、1、3、10 μg/L),并设溶媒(0.1% DMSO)组、阳性药正钒酸钠(Van,10 μmol/L)组、正常对照(control)组和模型(model)组,药物作用48 h。MTT法检测药物对前脂肪细胞活力的影响,油红O染色法观察其对细胞分化的影响。建立IR模型后,药物处理48 h,葡萄糖氧化酶-过氧化物酶法(GOD-POD)检测IR脂肪细胞上清液中葡萄糖消耗量;比色法检测游离脂肪酸(FFA)水平;ELISA法检测脂肪因子分泌水平;real-time PCR检测IR脂肪细胞蛋白酪氨酸激酶1B(PTP1B)的mRNA表达量;Western blot检测磷酸化胰岛素受体底物1/胰岛素受体底物1(p-IRS-1/IRS-1)和磷酸化蛋白激酶B/蛋白激酶B(p-Akt/Akt)的蛋白水平。结果: 与溶媒组比较,TTPGL显著提高了前脂肪细胞的活力并抑制其分化(P<0.01)。与IR溶媒组比较,无论在基础状态下还是胰岛素刺激状态下,TTPGL(1-10 μg/L)均显著地促进了IR脂肪细胞葡萄糖消耗(P<0.01);TTPGL(0.3~3 μg/L)显著抑制FFA的产生(P<0.01)。与模型组比较,TTPGL(0.3和3 μg/L)显著增加IR脂肪细胞脂联素的分泌(P<0.05)并抑制TNF-α的分泌(P<0.01),TTPGL(3 μg/L)对抵抗素的分泌有显著抑制作用(P<0.05),对瘦素分泌无显著作用;TTPGL(3 μg/L)显著下调IR脂肪细胞PTP1B的mRNA表达(P<0.01);TTPGL(3 μg/L)极显著上调p-IRS-1/IRS-1的水平;TTPGL(0.3和3 μg/L)显著上调p-Akt/Akt的蛋白水平(P<0.05)。结论: TTPGL具有显著改善3T3-L1脂肪细胞IR的作用,其作用机制可能与TTPGL下调了IR脂肪细胞PTP1B mRNA的表达、同时上调p-IRS-1/IRS-1和p-Akt/Akt的蛋白水平有关。
[关键词]番石榴叶总三萜; 胰岛素抵抗; 蛋白酪氨激酶1B; 胰岛素受体底物1; 蛋白激酶B
糖尿病(diabetes mellitus,DM)及其慢性并发症已成为继肿瘤和心脑血管疾病后人类的第3大死亡原因[1]。预计到2025年,全球糖尿病患者将高达3.8亿,其中90%以上为2型糖尿病患者。2型糖尿病的主要病理生理基础是胰岛素抵抗(insulin resis-tance,IR)伴或不伴胰岛素分泌相对不足[2],它贯穿于2型糖尿病发展的整个过程。
番石榴为桃金娘科番石榴属植物,主要生长在东南亚的热带地区。其主要成分包括黄酮类化合物、萜类化合物以及酚酸化合物,研究表明这些化合物具有抗炎、抗肿瘤、抗氧化、抗糖尿病等作用[3]。在前期的动物实验中,本课题组首次发现番石榴叶总三萜(total triterpenoids fromPsidiumguajavaleaf,TTPGL)可有效改善由高脂饮食和小剂量链脲佐菌素共同诱发的2型糖尿病大鼠IR的作用。本课题采用3T3-L1脂肪细胞建立胰岛素抵抗模型,继续探讨TTPGL对3T3-L1脂肪细胞IR的改善作用,并通过观察TTPGL对IR脂肪细胞蛋白酪氨酸激酶1B(protein tyrosine phosphatase 1B, PTP1B)的mRNA的表达以及对胰岛素受体底物1(insulin receptor substrate 1 IRS-1)、蛋白激酶B(protein kinase B, Akt)磷酸化的影响,揭示其改善胰岛素抵抗的作用机制。
材料和方法
1材料
1.1样本与试剂3T3-L1前脂肪细胞株购自中国医学科学院北京协和细胞资源中心;番石榴叶总三萜由暨南大学中药与天然药物化学研究所张晓琦教授提供,其分子结构式见图1;高糖DMEM培养基、胎牛血清和0.25%胰蛋白酶均购自Gibco。MTT购自Amresco;地塞米松、3-异丁基-1-甲基黄嘌呤、胰岛素、油红O和DMSO购自Sigma;正钒酸钠(sodium orthovanadate,Van)购自阿拉丁公司;无水乙醇、异丙醇、多聚甲醛和冰乙酸购自天津市北联精细化学品开发有限公司;TRIzol购自Invitrogen;DNA引物委托上海捷瑞生物工程有限公司合成;ReverTra Ace qPCR RT Kit和SsoFast EvaGreen Supermix qPCR Kit购自TOYOBO;抗GAPDH、 IRS-1、 p-Akt (Ser473)和Akt的抗体购自CST;抗p-IRS-1 (Tyr632)的抗体购自Abcam。

Figure 1.Chemical structural formula of TTPGL
图1番石榴叶总三萜的化学结构式
1.2主要仪器ELX800多功能酶标仪(Bio-Tek);BR4i低温高速离心机(Thermo);TS100倒置显微镜(Nikon);DK-S22电热恒温水浴锅(上海精宏实验设备有限公司);79-1磁力加热搅拌器(北京六一仪器厂);HC-3018R高速冷冻离心机(科大创新股份有限公司);PTC-1152 PCR仪(Bio-Rad);SMYUV-750紫外分光光度计(上海康华生化仪器制造厂);Trans-Blot Turbo蛋白电转仪(Bio-Rad);ImageQuant LAS 4000凝胶成像系统(GE Healthcare)。
2方法
2.13T3-L1前脂肪细胞的诱导分化3T3-L1前脂肪细胞的培养条件为10% 胎牛血清+100 U双抗的高糖DMEM完全培养液,于37 ℃、5% CO2环境中培养。当细胞融合后,首先加入诱导液1(0.5 mmol/L IBMX、1 μmol/L DEX和10 mg/L insulin),作用48 h后,换成诱导液2(10 mg/L insulin),作用48 h后,将诱导液换为含10%胎牛血清的DMEM完全培养液,继续诱导分化,直至80%以上的细胞分化成熟。
2.2MTT法测定3T3-L1前脂肪细胞的活力取生长状态良好的前脂肪细胞,离心后重悬细胞,调整细胞密度至3×107/L,接种于96孔板,培养24 h后分组给药,分为空白对照组、溶媒(0.1% DMSO)对照组、阳性药Van(10 μmol/L)组和药物番石榴叶总三萜(0.3、1、3、10 μg/L)组。给药处理48 h,加入5 g/L MTT 20 μL,于CO2培养箱中孵育4 h,移除上清液,加入150 μL DMSO,于摇床混匀10 min,酶标仪上于测定波长570 nm、参比波长630 nm测吸光度(A)值。细胞活力(%)=(实验组A值-空白对照组A值)/空白对照组A值×100%。
2.3油红O染色法观察3T3-L1前脂肪细胞的分化在细胞诱导分化8 d后,首先用PBS洗3次,10%多聚甲醛固定10 min,PBS洗后控干,油红O溶液染色30 min,再用PBS洗3次,于显微镜下观察到细胞浆内被染成红色的环状脂滴。用150 μL异丙醇萃取油红,酶标仪于490 nm波长处测定吸光度值。细胞分化率(%)=(实验组A值-空白对照组A值)/空白对照组A值×100%。
2.43T3-L1胰岛素抵抗脂肪细胞模型的建立取分化成熟的脂肪细胞,分为模型(model)组和正常对照(control)组,control组给予常规高糖DMEM完全培养基,model组给予1 μmol/L地塞米松作用96 h用于造模,4 d后提取细胞上清液,采用GOD-POD法检测葡萄糖消耗确定是否造模成功。取造模成功的细胞用于糖脂代谢实验。
2.5葡萄糖消耗、游离脂肪酸(free fatty acid,FFA)产生及脂肪因子分泌的检测取造模成功的细胞分组给药,分为control组、model组、Van(10 μmol/L)组和TTPGL(0.3、1、3、10 μg/L)组。各组药物作用48 h后提取细胞上清液,GOD-POD法检测葡萄糖消耗,比色法检测FFA产生,ELISA法测定脂联素、瘦素、TNF-α、抵抗素的分泌水平。
2.6real-time PCR检测IR脂肪细胞PTP1B mRNA的表达6孔板培养细胞并造模,取造模成功的细胞分组给药(分组同2.5),每组2个复孔。各组药物作用48 h后,弃上清,PBS洗,TRIzol法提各孔总RNA,real-time PCR检测PTP1B mRNA的表达。
2.7Western blot检测IR脂肪细胞p-IRS-1/IRS-1和p-Akt/Akt的蛋白水平6孔板培养细胞并造模,取造模成功的细胞分组给药(分组同2.5),每组3个复孔。各组药物作用48 h后,弃上清,PBS洗,加入蛋白裂解液(RAPI:PMSF=100:1)于冰上静置30 min,提取蛋白,Western blot检测IRS-1、p-IRS-1、Akt、p-Akt的蛋白水平。
3统计学处理
采用SPSS 17.0统计学软件进行统计学分析,结果以均数±标准差(mean±SD)表示,单因素方差分析后,均数间两两比较用SNK-q检验。以P<0.05为差异有统计学意义。
结果
1TTPGL对3T3-L1前脂肪细胞活力的影响
与溶媒组比较,阳性药Van显著提高了前脂肪细胞的活力(P<0.01);TTPGL(3和10 μg/L)显著提高前脂肪细胞活力(P<0.01),并且TTPGL的作用呈剂量依赖性。TTPGL提高前脂肪细胞活力的能力显著低于Van(P<0.01),见图2。

Figure 2.The effect of TTPGL on the cell proliferation of 3T3-L1 preadipocytes. Mean±SD.n=6.**P<0.01vsDMSO group;##P<0.01vsVan group.
图2番石榴叶总三萜对3T3-L1前脂肪细胞增殖的影响
23T3-L1前脂肪细胞分化前后形态的变化
图3所示为3T3-L1前脂肪细胞分化前后的形态变化,在显微镜下可观察到分化前为成纤维细胞,呈梭形;待细胞分化成熟后细胞变圆,胞浆内出现大量呈指环状分布的红色脂滴,提示细胞分化成熟。
3TTPGL对3T3-L1前脂肪细胞分化的影响
与溶媒对照组比较,阳性药Van显著抑制了前脂肪细胞的分化(P<0.01);TTPGL(1、3、10 μg/L)呈剂量依赖性抑制其分化(P<0.05)。与Van组比较,TTPGL(1、3 μg/L)抑制前脂肪细胞分化的能力明显偏低(P<0.05),而10 μg/L的TTPGL对前脂肪细胞分化的抑制能力和Van无显著性差异,见图4。

Figure 3.Comparison of 3T3-L1 adipocyte morphology before and after differentiation (×100). A: 3T3-L1 preadipocytes before differentiation; B: 3T3-L1 adipocytes after differentiation.
图3诱导分化前后3T3-L1脂肪细胞形态的对比

Figure 4.The effect of TTPGL on differentiation of 3T3-L1 preadipocytes. Mean±SD.n=6.*P<0.05,**P<0.01vsDMSO group;#P<0.05,##P<0.01vsVan group.
图4番石榴叶总三萜对3T3-L1前脂肪细胞分化的影响
4TTPGL对3T3-L1胰岛素抵抗脂肪细胞葡萄糖消耗的影响
无论基础状态下还是胰岛素刺激状态下孵育48 h后,与control比较,model溶媒组细胞上清液中的葡萄糖含量明显降低(P<0.01),提示造模成功。与model组比较,阳性药Van显著促进IR脂肪细胞葡萄糖的消耗(P<0.01);1、3和10 μg/L TTPGL剂量依赖性促进其葡萄糖消耗(P<0.05)见图5。
5TTPGL对IR脂肪细胞FFA产生的影响
与control组比较,model组的FFA水平明显升高(P<0.01);与model组比较,阳性药Van显著抑制了IR脂肪细胞FFA的产生(P<0.01);TTPGL在较低浓度下(0.3、1和3 μg/L)显著抑制FFA的产生(P<0.01),而10 μg/L TTPGL却不能抑制IR脂肪细胞FFA的产生,见图6。
6TTPGL对IR脂肪细胞脂联素、瘦素、TNF-α和抵抗素分泌的影响
模型组与control组比较,差异都具有统计学显著性(P<0.01);其它各组与模型组比较,可见Van显著促进IR脂肪细胞脂联素的分泌(P<0.01),显著抑制TNF-α与抵抗素的分泌(P<0.01),对瘦素分泌无显著作用;TTPGL(0.3和3 μg/L)显著促进了IR脂肪细胞的脂联素分泌P<0.05),显著抑制TNF-α的分泌(P<0.01),在3 μg/L浓度下显著抑制抵抗素的分泌(P<0.05)。对瘦素的分泌无明显作用。对瘦素和TNF-α的影响,TTPGL和Van无显著性差异。对脂联素和抵抗素的影响,TTPGL的作用明显小于Van(P<0.05),见图7。

Figure 5.The effects of TTPGL on basal and insulin-stimulated glucose consumption in IR adipocytes. Mean±SD.n=6.▲▲P<0.01vscontrol group;**P<0.01vsmodel group.
图5番石榴叶总三萜对IR脂肪细胞葡萄糖消耗的影响
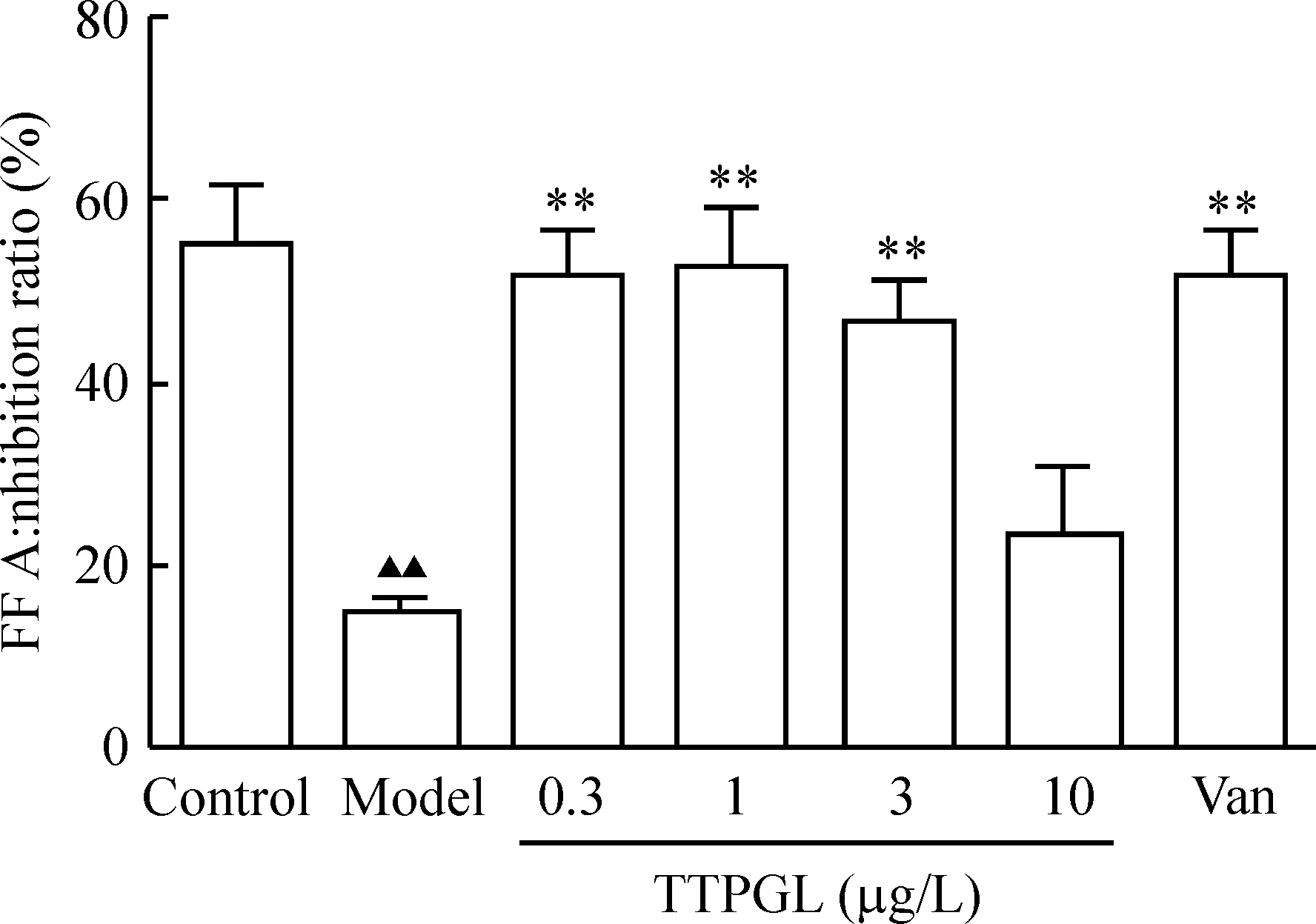
Figure 6.The effect of TTPGL on the production of FFA in IR adipocytes. Mean±SD.n=6.▲▲P<0.01vscontrol group;**P<0.01vsmodel.
图6番石榴叶总三萜对胰IR脂肪细胞FFA产生的影响
7TTPGL对IR脂肪细胞PTP1B mRNA表达的影响
与模型组比较,阳性药Van显著下调了IR脂肪细胞PTP1B 的mRNA表达(P<0.01);TTPGL仅在3 μg/L浓度下显著下调PTP1B的mRNA表达(P<0.01),见图8。
8TTPGL对IR脂肪细胞p-IRS-1/IRS-1和p-Akt/Akt水平的影响
与模型组比较,阳性药Van显著增加了IR脂肪细胞p-IRS-1/IRS-1与p-Akt/Akt的水平 (P<0.01);

Figure 7.The effects of TTPGL on the level of adipocytokines in IR adipocytes. Mean±SD.n=6.▲▲P<0.01vscontrol group;*P<0.05,**P<0.01vsmodel group.#P<0.05,##P<0.01vsVan group.
图7番石榴叶总三萜对胰岛素抵抗脂肪细胞脂肪因子分泌的影响

Figure 8.The effects of TTPGL on the mRNA expression of PTP1B in IR adipocytes. Mean±SD.n=6.**P<0.01vsmodel group.
图8番石榴叶总三萜对胰岛素抵抗脂肪细胞PTP1B mRNA表达的影响
3 μg/L TTPGL显著增加了p-IRS-1/IRS-1 的水平(P<0.01);TTPGL(0.3和3 μg/L)显著增加p-Akt/Akt 水平(P<0.01)。TTPGL在3 μg/L剂量下对p-IRS-1/IRS-1和p-Akt/Akt的影响与Van比较没有显著性差异。在0.3 μg/L剂量下对p-Akt/Akt的作用明显低于Van(P<0.01),见图9。
讨论
随着人们生活水平的提高,肥胖人数比例逐年增加,糖尿病与之密切相关,在2型糖尿病人群中,75%的患者伴有肥胖[4]。有研究表明,当肥胖患者通过调节饮食或运动有效的控制了体重,可以在一定程度上改善胰岛素抵抗,减轻糖尿病症状[5]。除此之外,胰岛素抵抗的机制还可能、糖毒性、脂毒性相关[6-7],同时,胰岛素的生物学效应还受脂肪因子、PTP1B、PPARγ等多种因子的调节[8-9]。
脂肪细胞分为两种,未分化的前脂肪细胞又叫小脂肪细胞,分化成熟的脂肪细胞又叫大脂肪细胞,其中大脂肪细胞数量增多和体积增大对脂肪的积累和肥胖的发生起着重要作用[10]。本实验采用3T3-L1前脂肪细胞,常规培养并诱导其分化,在给予药物干预后,观察药物对细胞的增殖及分化的影响。我们观察到TTPGL对3T3-L1前脂肪细胞增殖有促进作用,此时增加的是小脂肪细胞数量;在分化实验中,TTPGL显著抑制细胞分化的作用,这在一定程度上可抑制大脂肪细胞的数量,避免肥胖的发生,与阳性药Van作用相一致。

Figure 9.The effect of TTPGL on the relative protein levels of p-IRS-1 and p-Akt in IR adipocytes. Mean±SD.n=6.**P<0.01vsmodel group;##P<0.01vsVan group.
图9番石榴叶总三萜对胰岛素抵抗脂肪细胞p-IRS-1/IRS-1、p-Akt/Akt水平的影响
糖毒性与脂毒性在IR过程中发挥重要作用,同时IR又会加重糖毒性与脂毒性,从而形成恶性循环[11-12]。在本实验中,我们采用分化成熟的脂肪细胞建立胰岛素抵抗模型,给药处理后,观察药物对IR脂肪细胞糖脂代谢的影响。本实验发现,无论是在基础状态下还是胰岛素刺激状态下,TTPGL在较低剂量下显著促进胰岛素抵抗脂肪细胞葡萄糖的消耗并抑制FFA的产生,具有改善 IR脂肪细胞糖脂代谢的作用。
脂肪组织是一个巨大的内分泌器官,它可以分泌多种脂肪因子从而实现对糖脂代谢、炎症等生理活动的调节。这些脂肪因子在体内增多或减少,对胰岛素生物学效应的发挥有重要影响[13]。研究表明一些脂肪因子例如脂联素等具有胰岛素增敏剂的作用[14];另外一些脂肪因子如TNF-α、抵抗素等可引起胰岛素抵抗[15-16];瘦素对胰岛素抵抗具有双向调节作用,在一定浓度下具有抑制食欲促进糖脂代谢的作用,当出现瘦素抵抗,瘦素水平升高并引起胰岛素抵抗[17]。在脂肪因子分泌的实验中,发现TTPGL显著促进了IR脂肪细胞脂联素的分泌并抑制其TNF-α的分泌,在较高浓度下对抵抗素的分泌也有抑制作用,与阳性药Van作用相似。
通过以上实验,我们发现TTGPL具有显著改善3T3-L1胰岛素抵抗脂肪细胞糖脂代谢以及脂肪因子分泌的作用,认为其具有改善IR的作用,其作用与Van一致。Van作为PTP1B的抑制剂,通过抑制PTP1B而改善胰岛素信号通路转导
当胰岛素与胰岛素受体结合后主要通过IRS-1/PI3K/Akt信号通路进行级联反应的转导[18]。在脂肪细胞中,胰岛素首先与胰岛素受体结合并使其激活,进而使胰岛素受体底物发生酪氨酸磷酸化,当磷酸化的IRS与磷脂酰肌醇 3-激酶(phosphatidylinositol 3-kinase,PI3K)的调节亚基结合,可激活其催化亚基。活化后的PI3K可使丝氨酸/苏氨酸蛋白激酶磷酸化而使其激活,进而刺激葡萄糖转运蛋白4 从细胞内转移到细胞膜,促进葡萄糖转运[19]。在胰岛素信号转导通路中,任何一个环节出现障碍都可能引起胰岛素抵抗。PTP1B作为胰岛素信号通路的负性调节因子,它可以通过使胰岛素受体及胰岛素受体底物发生酪氨酸去磷酸化[20],阻碍胰岛素的信号转导,引起IR。
在接下来的实验中,本实验通过观察TTPGL对PTP1B的mRNA表达以及p-IRS-1、p-Akt 蛋白量的影响,探讨药物作用机制。TTPGL在3 μg/L剂量下显著抑制PTP1B的mRNA表达,0.3 μg/L剂量下对其无明显作用;蛋白实验结果显示,TTPGL在3 μg/L剂量下显著增加p-IRS-1/IRS-1与p-Akt/Akt的水平,在0.3 μg/L剂量下对p-IRS-1/IRS-1无明显作用,对p-Akt/Akt有一定的增加。我们可以推测TTPGL可能通过下调PTP1B的mRNA表达,并上调p-IRS-1与p-Akt蛋白,从而改善胰岛素信号通路,与Van的作用相似。
从本实验中我们得出TTPGL具有改善3T3-L1脂肪细胞胰岛素抵抗的作用,其机制与Van相似,但Van存在强烈的胃肠道副反应及肾毒性,而TTPGL是从植物番石榴叶中提取的中药成分,抗糖尿病动物实验未见明显的毒副作用,值得进一步深入研究。
[参考文献]
[1]Harris JK, Mueller NL, Snider D, et al. Local health department use of twitter to disseminate diabetes information, United States[J]. Prev Chronic Dis, 2013, 10(41):120215-120225.
[2]Hollenberg NK, Parving HH, Viberti G, et al. Albuminuria response to very high-dose valsartan in type 2 diabetes mellitus[J]. J Hypertens, 2013, 25(9):1921-1926.
[3]Wang B, Liu HC, Hong JR, et al. Effect ofPsidiumguajavaleaf extract on alpha-glucosidase activity in small intestine of diabetic mouse[J]. Sichuan Da Xue Xue Bao Yi Xue Ban, 2007, 38(2):298-301.
[4]Malik VS, Popkin BM, Bray GA, et al. Sugar-sweetened beverages, obesity, type 2 diabetes mellitus, and cardiovascular disease risk[J]. Circulation, 2010, 121(11):1356-1364.
[5]Rasul S, Wagner L, Kautzky-Willer A. Fetuin-A and angiopoietins in obesity and type 2 diabetes mellitus[J]. Endocrine, 2012, 42(3):496-505.
[6]Duprez J, Roma LP, Close A, et al. Protective antioxidant and antiapoptotic effects of ZnCl2 in rat pancreatic islets cultured in low and high glucose concentrations[J]. PLoS One, 2012, 7(10):37920-37927.
[7]Lv ZH, Pei M, Wan L, et al. Association between serum free fatty acid levels and possible related factors in patients with type 2 diabetes mellitus and acute myocardial infarction[J]. BMC Cardiovasc Disord, 2014, 14(1):159-165.
[8]Panzhinskiy E, Ren J, Nair S, et al. Pharmacological inhibition of protein tyrosine phosphatase 1B: a promising strategy for the treatment of obesity and type 2 diabetes mellitus[J]. Curr Med Chem, 2013, 20(21):2609-2625.
[9]Jiang LY. Tang SS, Wang XY, et al. Ppar agonist pioglitazone reverses memory impairment and biochemical changes in a mouse model of type 2 diabetes mellitus[J]. CNS Neurosci Ther, 2012, 18(8):659-666.
[10]Zhang L, Paddon C, Lewis MD, et al. Gsα signalling suppresses PPARγ2 generation and inhibits 3T3L1 adipogenesis[J]. J Endocrinol, 2009, 202(2):207-215.
[11]温宇,王宏伟,卢慧玲,等. 脂肪酸诱导的3T3-L1脂肪细胞胰岛素抵抗的研究[J]. 中国病理生理杂志, 2007, 23(3):543-547.
[12]Ping J, Jie M, Feng B, et al. FFA-Induced adipocyte inflammation and insulin resistance: involvement of ER stress and IKK070705 pathways[J]. Obesity, 2011, 19(3):483-491.
[13]Cua IH, Hui JM, Bandara P, et al. Insulin resistance and liver injury in hepatitis C is not associated with virus-specific changes in adipocytokines[J]. Hepatol, 2007, 46(1):66-73.
[14]Sun WL, Chen LL, Zhang SZ, et al. Inflammatory cytokines, adiponectin, insulin resistance and metabolic control after periodontal intervention in patients with type 2 diabetes and chronic periodontitis[J]. Internal Med, 2011, 50(15):1569-1574.
[15]Vázquez-Carballo A, Ceperuelo-Mallafré V, Chacón MR, et al. TWEAK prevents TNF-α-induced insulin resistance through PP2A activation in human adipocytes[J]. Am J Physiol Endocrinol Metab, 2013, 305(1):101-102
[16]El-Shal AS, Pasha HF, Rashad NM, et al. Association of resistin gene polymorphisms with insulin resistance in Egyptian obese patients[J]. Gene, 2013, 515(1):233-238.
[17]Yadav A, Kataria MA, Saini V, et al. Role of leptin and adiponectin in insulin resistance[J]. Clini Chim Acta, 2013, 417(18):80-84.
[18]Zhang Y, Moerkens M, Ramaiahgari S, et al. Elevated insulin-like growth factor 1 receptor signaling induces antiestrogen resistance through the MAPK/ERK and PI3K/Akt signaling routes[J]. Breast Cancer Res, 2011, 13:(3): R52.
[19]Zeng XQ, Zhang CM, Tong ML, et al. Knockdown of NYGGF4 increases glucose transport in C2C12 mice skeletal myocytes by activation IRS-1/PI3K/AKT insulin pathway[J]. J Bioenergetics Biomembranes, 2012, 44(3):351-355.
[20]Panzhinskiy E, Ren J, Nair S, et al. Pharmacological inhibition of protein tyrosine phosphatase 1B: a promising strategy for the treatment of obesity and type 2 diabetes mellitus[J]. Curr Med Chem, 2013, 20(21):2609-2625.
(责任编辑: 陈妙玲, 余小慧)
Total triterpenoids fromPsidiumGuajavaleaf improves insulin resistance in 3T3-L1 adipocytesLI Xiu-cun1, MA Jin-jin1, Zhao jing-jing2, YE Kai-he1, Lü Yan-qing1, WANG Xiao-kang1, WEI Song-cheng1, ZHANG Xiao-qi3, YE Chun-ling1
(1DepartmentofPharmacology,PharmacyCollege,JinanUniversity,Guangzhou510632,China;2PharmacyDepartment,GuangdongWomenandChildren’sHospital,Guangzhou511400,China;3InstituteofTraditionalChineseMedicineandNaturalMedicine,JinanUniversity,Guangzhou510632,China.E-mail:yechunling2005@163.com)
[ABSTRACT]AIM: To investigate the effects of total triterpenoids fromPsidiumguajavaleaf (TTPGL) on 3T3-L1 adipocyte insulin resistance (IR) and to explore the possible mechanism. METHODS: 3T3-L1 pre-adipocytes were cultured and induced to differentiate into 3T3-L1 adipocytes, then treated with TTPGL (0.3, 1, 3, 10 μg/L) for 48 h. The cells were divided into 0.1% DMSO group, positive drug sodium orthovanadate (Van, 10 μmol/L) group, model group and control group. The effect of TTPGL on the cell activity of pre-adipocytes was detected by MTT assay and its influence on the cellular differentiation was observed by oil red O staining. The IR model of the 3T3-L1 adipocytes was established successfully and then treated with different drugs for 48 h. The glucose consumption in the supernatant of IR adipocyte’s culture medium was assayed by glucose oxidase-peroxidase (GOD-POD), free fatty acid (FFA) levels were measured by colorimetric method, and adipocytokines levels were assayed by ELISA. The mRNA expression of protein tyrosine phosphatase-1B (PTP1B) of IR adipocyte was detected by real-time PCR. The protein levels of phosphorylated insulin receptor substrate 1/insulin receptor substrate 1 (p-IRS-1/IRS-1) and phosphorylated protein kinase B/protein kinase B (p-Akt/Akt) were determined by Western blot. RESULTS: Compared with DMSO group, TTPGL treatment significantly promoted the cell activity of 3T3-L1 pre-adipocytes and inhibited its differentiation (P<0.01). TTPGL (1~10 μg/L) improved glucose consumption of IR adipocytes significantly (P<0.01), with or without insulin stimulation, and TTPGL (0.3~3 μg/L) restrained FFA production remarkably(P<0.01). Compared with model group, TTPGL (0.3 and 3 μg/L) significantly increased the secretion of adiponectin in IR adipocytes (P<0.05), and inhibited the secretion of tumor necrosis factor-α (TNF-α) (P<0.01). TTPGL (3 μg/L) restrained the secretion of resistin significantly (P<0.05), and showed no significant effect on secretion of leptin. It also down-regulated the mRNA expression of protein tyrosine phosphates 1B (PTP1B) in IR adipocytes significantly (P<0.01), and increased the protein levels of p-IRS-1/IRS-1. TTPGL (0.3 and 3 μg/L) up-regulated the protein level of p-Akt/Akt in IR adipocytes significantly (P<0.05).CONCLUSION: TTPGL reduces IR in 3T3-L1 adipocytes. The mechanism may be that TTPGL significantly down-regulated mRNA expression of PTP1B and increased the protein levels of p-IRS-1/IRS-1 and p-Akt/Akt in IR adipocytes.
[KEY WORDS]Total triterpenoids fromPsidiumguajavaleaf; Insulin resistance; Protein tyrosine phosphatase 1B; Insulin receptor substrate 1; Protein kinase B
doi:10.3969/j.issn.1000- 4718.2016.02.021
[中图分类号]R285; R363; R965.2
[文献标志码]A
通讯作者△Tel: 020-85223843; E-mail: yechunling2005@163.com
*[基金项目]广东省高等学校科技创新重点项目(No. cxzd1111)
[收稿日期]2015- 06- 29[修回日期] 2015- 12- 22
[文章编号]1000- 4718(2016)02- 0314- 07

