甲状腺球蛋白与分化型甲状腺癌转移灶的关系分析
武鸿文 赵力威 段 云 梅 艳
作者单位:610041 四川省肿瘤医院
甲状腺球蛋白与分化型甲状腺癌转移灶的关系分析
武鸿文赵力威段云梅艳
作者单位:610041 四川省肿瘤医院
【摘要】目的探讨甲状腺球蛋白与分化型甲状腺癌转移灶的关联性。方法选取分化型甲状腺癌患者212例,根据患者在第三次131I治疗时是否出现转移及转移灶的不同将其分为无转移组、淋巴结转移组、肺部转移组、骨转移组、颈部转移组及其它转移组。比较各组患者血清中甲状腺球蛋白水平。结果淋巴结转移组、肺部转移组、骨转移组、颈部转移组及其它转移组患者血清中甲状腺球蛋白水平要高于无转移组(P<0.05)。Spearman秩相关分析显示,甲状腺球蛋白水平与转移灶大小和数目呈明显正相关性,且差异均有统计学意义(R=2.317,P<0.05;R=3.018,P<0.05)。结论甲状腺球蛋白在判断分化型甲状腺癌患者是否出现转移灶及转移灶大小和数目等方面具有一定的参考价值。
【关键词】甲状腺球蛋白;分化型甲状腺癌;转移灶
(ThePracticalJournalofCancer,2016,31:221~223)
甲状腺癌是内分泌系统最为常见的恶性肿瘤之一,数据统计资料表明,其发病率约占所有恶性肿瘤的1.5%[1]。近年来的一些研究还提示甲状腺癌发病率已经呈现逐年升高的趋势[2]。研究指出,虽然大部分分化型甲状腺癌患者如能早期发现和诊治,可以有较长生存期和良好预后,但仍有部分患者术后出现转移或者复发[3]。甲状腺球蛋白近年来已经被证实是具有重要参考意义的肿瘤标志物。本研究通过回顾性分析分化型甲状腺癌不同转移灶患者体内甲状腺球蛋白的水平,以期探讨两者之间的关联性。
1材料与方法
1.1 一般资料
选取我院2011年4月至2013年4月收治的分化型甲状腺癌患者212例,其中,甲状腺乳头状癌患者153例,甲状腺滤泡状癌患者59例。根据患者在第三次131I治疗时是否出现转移及转移灶的不同部位将其分为无转移组、淋巴结转移组、肺部转移组、骨转移组、颈部转移组及其它转移组6组。根据患者转移部位的多少,分为单部位转移组、双部位转移组、多部位转移组。
1.2 纳入和排除标准
分化型甲状腺癌转移患者的纳入标准:所有患者均经病理诊断确诊为分化型甲状腺转移癌,并于手术后行131I治疗。排除标准:个人基本资料和临床资料缺如的患者,包括年龄、性别、病理类型,转移灶发生的部位;合并有其它并发症或者严重的系统性疾病的患者。
1.3 检测方法
患者血清中甲状腺球蛋白水平的检测采用放射免疫分析法进行,检测试剂是由北京北方生物技术研究所提供。
1.4 转移灶判断
以第3次131I治疗后经131I全身转移灶显像及B超、CT、骨扫描、MRI等综合判断。无转移组:显示无异常131I摄取灶等情况;肺部转移组:显示双肺出现局灶性或者弥漫性131I摄取灶;淋巴结转移组:显示颈部以及上纵隔区域出现131I摄取灶,并在这两处发现有淋巴结;颈部转移组:显示颈部区域出现131I摄取灶,但未发现淋巴结;骨转移组:显示骨部位出现131I摄取灶;其它部位转移组:显示肝、肾、脑等部位出现131I摄取灶。
1.5 统计学分析
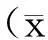
2结果
2.1 不同转移组患者血清中甲状腺球蛋白水平
212例分化型甲状腺癌患者在第3次131I治疗后经131I全身转移灶显像及B超、CT、骨扫描、MRI等综合判断,结果显示152例(71.7%)未出现转移或者复发,60例(28.3%)患者出现了不同部位的转移。淋巴结转移组、肺部转移组、骨转移组、颈部转移组及其它转移组患者血清中甲状腺球蛋白水平均要高于无转移组(P<0.05),见表1。

±s)
注:t值为与无转移组比较。
2.2 转移灶大小和数目不同患者血清中甲状腺球蛋白水平
60例出现转移的患者,转移灶小的患者45例(75.0%),转移灶中等大小的患者11例(18.3%),转移灶较大的患者4例(6.7%)。转移灶为1处的患者31例(51.7%),转移灶为2处的患者13例(21.7%),转移灶2处以上的患者16例(26.6%)。转移灶大小和数目不同患者血清中甲状腺球蛋白水平差异具有统计学意义(P<0.05),见表2。

表2 转移灶大小和数目不同患者血清中甲状腺
2.3 甲状腺球蛋白水平与转移灶大小及数目的相关性分析
Spearman秩相关分析显示,甲状腺球蛋白水平与转移灶大小和数目呈现明显正相关(R=2.317,P<0.05;R=3.018,P<0.05)。
3讨论
分化型甲状腺癌患者术后预后良好,但仍有不少患者会出现术后转移或者复发的情况。近年来,有研究指出,甲状腺癌患者术后出现转移或者复发的概率约为20%,其中,最常见的转移部位为淋巴结转移、颈部软组织转移等,而又以淋巴结转移和远处转移预后较差。越来越多的研究提示患者甲状腺癌的病理类型、肿瘤及手术清除范围、早期治疗效果以及肿瘤分期等因素跟患者在术后是否出现转移或者复发有明显的关联性,而对术后的患者,由于其仍然存在转移或者复发的可能性,因此需要长期随访调查[4-6]。在本研究中,212例分化型甲状腺癌患者在第3次131Ⅰ治疗后经131Ⅰ全身转移灶显像及B超、CT、骨扫描、MRI等综合判断,结果显示152(71.7%)例未出现转移或者复发,60(28.3%)例患者出现了不同部位的转移。与其它文献报道类似[7-8]。
甲状腺球蛋白是监测分化型甲状腺癌最为常见和最灵敏的肿瘤标志物之一,研究表明,当患者在术后行131I清甲或清灶治疗后,血清中甲状腺球蛋白应降至非常低的水平或者完全检测不到[9-10]。当患者术后出现转移、复发或者有残留的病灶时,血清中甲状腺球蛋白的水平可以被检测到或者检测到的水平出现明显偏高。在本研究中,淋巴结转移组、肺部转移组、骨转移组、颈部转移组及其它转移组患者血清中甲状腺球蛋白水平均要高于无转移组(P<0.05)。结果与其它文献报道的结果类似[11-12]。近期在国内开展的一项研究指出,在所调查的199例分化型甲状腺癌患者中,淋巴结转移组、肺转移组、骨及其它组织转移组患者血清甲状腺球蛋白水平要明显高于无转移组患者,但颈部软组织侵犯组患者血清甲状腺球蛋白水平跟无转移组患者差别无显著性意义[13]。可能原因为患者入选的标准不一致,上述文献作者采用的是第二次131Ⅰ治疗后统计患者转移或复发的情况,因此可能导致结果与本研究略有差异。本研究结果还提示,患者转移灶大小、数目跟血清甲状腺球蛋白水平存在明显正相关,即转移灶越大,血清甲状腺球蛋白水平越高,转移灶数目越多,血清甲状腺球蛋白水平越高。与其它文献报道类似[14-15]。国外许多研究指出,甲状腺球蛋白在分化型甲状腺癌复发或转移患者中合成会出现显著升高,并且其合成量与患者甲状腺癌转移、分化程度存在密切的关联性。Ronga的研究结果显示,分化型甲状腺癌患者治疗后,如出现转移或者复发等情况,患者体内甲状腺球蛋白水平要明显高于无转移组患者[16]。
综上所述,甲状腺球蛋白水平在分化型甲状腺癌复发或转移患者体内合成会明显增加,并且患者转移灶大小和数目跟血清甲状腺球蛋白水平呈明显正相关。因此,甲状腺球蛋白在判断分化型甲状腺癌患者是否出现转移灶及转移灶大小和数目等方面具有一定的参考价值。
参考文献
[1]傅宏亮,杜学亮,顾振辉,等.分化型甲状腺癌131I疗效影响因素分析〔J〕.上海交通大学学报(医学版),2010,30(3):249-252.
[2]庄大勇,李继霞,贺青卿,等.Tg与TGA在分化型甲状腺癌术后监测及其疗效观察中的应用价值〔J〕.放射免疫学杂志,2012,25(4):372-374.
[3]Siegel R,Naishadham D,Jemal A.Cancer statistics,2012〔J〕.Ca A Cancer Journal for Clinicians,2012,62(1):10-29.
[4]李伏燕,吴立兵,刘刚,等.核素显像联合血清Tg检测在甲状腺癌治疗后随访中的价值〔J〕.标记免疫分析与临床,2012,19(6):348-350.
[5]程刚,敬兴果,闫亚云,等.血清Tg变化在甲癌术后131I首次清甲中的价值〔J〕.放射免疫学杂志,2011,24(1):10-12.
[6]邵喜艳,弓健,郭斌,等.血清Tg和^131I—WBS在分化型甲状腺癌^131I清除甲状腺后的随访价值〔J〕.广东医学,2011,32(4):481-483.
[7]白东方,周克华,王黎光,等.大剂量131I治疗术后分化型甲状腺癌疗效及其影响因素分析〔J〕.中国现代普通外科进展,2012,15(1):5-7.
[8]Sawka AM,Goldstein DP,Brierley J D,et al.The Impact of Thyroid Cancer and Post-Surgical Radioactive Iodine Treatment on the Lives of Thyroid Cancer Survivors:A Qualitative Study〔J〕.Plos One,2009,4(1):e4191-e4191.
[9]Kitahara CM,Platz EA,Yikyung P,et al.Body fat distribution,weight change during adulthood,and thyroid cancer risk in the NIH-AARP Diet and Health Study〔J〕.Int J Cancer,2012,130(6):1411-1419.
[10]Chen H,Jin J,Dejong SA,et al.The utility of preoperative serum thyroid-stimulating hormone level for predicting malignant nodular thyroid disease Discussion〔J〕.Am J Surg,2010,199(3):294-297.
[11]刘长路,吴岩,毕立夫,等.甲状腺癌流行现状及危险因素的研究进展〔J〕.中国地方病学杂志,2012,31(2):234-236.
[12]潘莉莉,潘哲,李云川,等.超声诊断甲状腺乳头状癌根治术后复发〔J〕.中国老年学杂志,2012,32(23):5301-5302.
[13]Kim SS,Lee BJ,Lee JC,et al.Preoperative serum thyroid stimulating hormone levels in well differentiated thyroid carcinoma is a predictive factor for lateral lymph node metastasis as well as extrathyroidal extension in Korean patients:a single center expedience〔J〕.Endocrine,2011,39(3):259-265.
[14]李跃松,戴军,陈永伟,等.血清TGAb的测定在分化型甲状腺癌中的作用〔J〕.标记免疫分析与临床,2010,17(5):296-298.
[15]于鹏,宫凤玲,梁永平,等.分化型甲状腺癌清甲治疗后131I全身显像与甲状腺球蛋白检测结果的相关性分析〔J〕.吉林大学学报(医学版),2010,37(4):691-692.
[16]厉淑红,胡成进.血清TGAb、TPOAb检测在甲状腺疾病中的诊断意义〔J〕.中国实验诊断学,2011,15(2):347-348.
(编辑:吴小红)
Relationship between Thyroglobulin and Metastases of Differentiated Thyroid Carcinoma
WUHongwen,ZHAOLiwei,DUANYun,etal.TheTumorHospitalofSichuan,Chengdu,610041
【Abstract】ObjectiveTo explore the relationship between thyroglobulin and metastases of differentiated thyroid carcinoma.Methods212 cases of metastases of differentiated thyroid carcinoma were collected.After third131I treatment,all patients were divided into non metastasis group,lymph node metastasis group,lung metastasis group,bone metastasis group,neck metastasis group and other metastasis group.Serum protein levels of thyroid in each group were compared.ResultsThe levels of thyroglobulin in lymph node metastasis group,lung metastasis group,bone metastasis group,neck metastasis group and other metastasis group were higher than those of non metastasis group.Spearman rank correlation analysis showed that thyroglobulin was positively correlated with metastasis size and number (R=2.317,P<0.05;R=3.018,P<0.05).ConclusionThyroid globulin has certain reference values in metastasis and size and number of lesion.
【Key words】Thyroglobulin;Differentiated thyroid carcinoma;Metastasis
(收稿日期2015-03-24修回日期 2015-10-13)
中图分类号:R736.1
文献标识码:A
文章编号:1001-5930(2016)02-0221-03
DOI:10.3969/j.issn.1001-5930.2016.02.014

