个体化营养指导对妊娠糖尿病患者临床结局的影响
李凤丽 王桂芳 刘丽凤
·临床护理· 妇产科护理
个体化营养指导对妊娠糖尿病患者临床结局的影响
The effect of individualized nutrition guidance on clinical outcomes of gestational diabetes patients
李凤丽 王桂芳 刘丽凤
目的 探讨个体化营养指导对妊娠糖尿病(gestational diabetes mellitus, GDM)患者临床结局的影响。方法 选取2014年4月-2015年1月门诊确诊的GDM患者108例,按照就诊单双号顺序分为对照组和实验组各54例。对照组给予常规营养指导,实验组在对照组的基础上给予个体化营养指导。观察2组患者血糖控制率、体质量变化情况、新生儿出生体质量、分娩方式、母婴并发症的发生率。结果 实验组血糖好于对照组,孕妇体质量及新生儿出生体质量均低于对照组,顺产人数高于对照组,感染、胎膜早破、巨大儿、新生儿窒息发生率均低于对照组。结论 个体化营养指导可在保证孕妇充足营养情况下,有效控制血糖水平,并使孕妇体质量及新生儿体质量控制在理想范围内,降低母婴并发症的发生率。
糖尿病,妊娠;营养指导;临床结局
近年来,由于人们生活水平的不断提高,妊娠糖尿病(gestational diabetes mellitus, GDM)的发病率呈逐年升高趋势。据相关文献[1]报道,目前GDM的发病率已高达1.3%~19.9%。GDM的发生对孕妇及新生儿会产生一系列的负面影响,如早产、感染、胎儿发育异常、巨大儿等,严重影响了母婴的生活质量[2]。因此,对GDM患者应早期进行营养干预,以减少并发症的发生,保证母婴的安全。我们将个体化营养指导应用于GDM患者,以探讨其对DGM临床结局的影响。
1 对象与方法
1.1 对象
选取2014年4月-2015年1月在我院门诊行产检的孕妇,经筛选后确定纳入研究。纳入标准:①符合WHO糖尿病诊断标准[3];②年龄≥25岁;③无严重的心、脑、肾等方面疾病。排除标准:①曾使用胰岛素治疗的患者;②有妊娠高血压、习惯性流产等不良孕史;③不愿参加本研究者。通过筛选,共纳入108例GDM患者为研究对象,按照就诊单双号顺序分为对照组和实验组各54例,在研究过程中,实验组3例退出研究。对照组54例患者,年龄25~35岁,平均年龄(28.35±3.06)岁,平均孕龄(25.53±1.36)周。实验组51例患者,年龄25~34岁,平均年龄(28.91±3.42)岁,平均孕龄(25.87±1.27)周。2组患者年龄、孕龄、体质量等比较,差异无统计学意义,具有可比性。
1.2 方法
对照组给予常规营养指导:在孕妇产检时进行口头健康教育,告知患者饮食注意事项,发放营养知识手册。手册内容包括GDM对妊娠结局的影响、控制饮食的重要性以及如何进行合理饮食。实验组在对照组的基础上成立个体化营养指导小组。小组成员均接受过规范化培训,通过考核进入营养指导小组。小组共8名成员,其中1名为营养科医师,其他7名为我科护理人员。个体化营养指导方法如下。①孕妇入组后第1次孕检时,指导小组成员与孕妇进行面对面的交流,调查孕妇的营养状况,了解孕妇对GDM饮食知识的知晓情况。向孕妇发放24 h膳食回顾问卷,并说明填写注意事项,告知孕妇每周内填写3d正常饮食。②孕妇入组第2次孕检时,收取患者膳食问卷,根据问卷计算孕妇热量摄入、营养配比情况。③根据调查结果,与营养师共同制定营养计划。碳水化合物、蛋白质、脂肪分别按50%~60%、25%~30%、15%~20%的配比,选择血糖负荷较低的粗粮如燕麦、荞麦等,严格控制淀粉的摄入量。食用油多采用含不饱和脂肪酸较高的油,限制高糖水果摄入。④与孕妇进行沟通,适当调整和修改食谱。给孕妇提供食物交换量表,以便孕妇灵活选择食物。⑤根据孕妇血糖情况,制定适宜的运动方案。⑥指导孕妇测量血糖注意事项,嘱孕妇规范化饮食3 d后,连续测量3 d空腹血糖、餐前30 min血糖以及餐后2 h血糖。⑦孕妇每次产检时,根据评估结果进行营养指导。营养指导小组成员每2周电话咨询孕妇营养方案实施情况,直至孕妇入院进行生产。
1.3 评价指标
①血糖控制情况。干预1周后,比较2组孕妇空腹血糖、餐前30min血糖及餐后2h血糖控制情况。妊娠期末梢血糖控制范围:空腹血糖3.5~5.0 mmol/L,餐前30 min血糖3.3~5.8 mmol/L,餐后2 h血糖4.4~6.7 mmol/L[4]。②比较2组孕妇体质量及新生儿出生体质量。③比较2组产妇分娩方式。④比较2组母婴并发症发生情况。
1.4 统计学方法
2 结果
2.1 2组孕妇干预1周后血糖控制效果比较
实验组空腹血糖、餐前30 min血糖及餐后2 h血糖控制率均好于对照组。见表1。
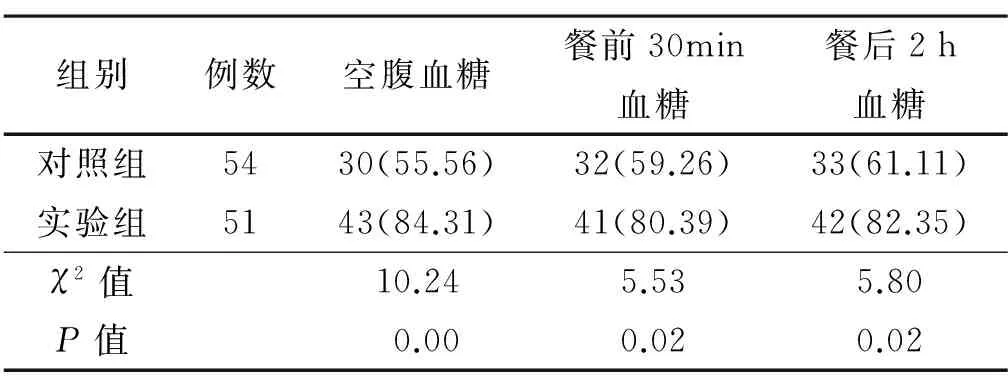
表1 2组孕妇干预1周后血糖控制效果比较 例(%)
2.2 2组孕妇体质量及新生儿出生体质量比较
实验组孕妇体质量、新生儿出生体质量明显低于对照组。见表2。


组别例数孕妇体质量增加量新生儿出生体质量对照组5413.43±1.593.88±0.46实验组5111.60±2.053.50±0.47t值5.164.22P值0.000.00
2.3 2组产妇分娩方式比较
实验组顺产34例,对照组顺产25例,2组比较,差异有统计学意义(χ2=4.42,P=0.04)。
2.4 2组母婴并发症比较
实验组早产6例、胎儿宫内窘迫2例,对照组早产8例、胎儿宫内窘迫5例,2组比较,差异无统计学意义(P>0.05)。实验组感染1例、胎膜早破2例、巨大儿3例、新生儿窒息1例,对照组感染7例、胎膜早破10例、巨大儿11例、新生儿窒息9例,实验组感染、胎膜早破、巨大儿、新生儿窒息发生例数均少于对照组,差异有统计学意义(P<0.05)。
3 讨论
妊娠糖尿病是一种特殊类型的糖尿病,指在妊娠期间首次发生或发现的糖尿病。有研究[5]表明,家族遗传、饮食因素、生活习惯等是GDM发生的因素,其中孕期饮食结构不合理或营养过剩是GDM发生的主要影响因素。目前人们对孕期营养存在一定的误解,认为孕妇吃的越多越好,并且给予过量脂类、碳水化合物类食物,导致孕妇营养过剩,促使GDM的发生。相关研究[6]表明,孕妇对孕期营养知识掌握程度并不乐观,而孕妇营养知识受到自身文化程度、配偶和主要照顾者营养知识水平的影响。因此,应根据每位孕妇的特点,给予个体化的营养指导。
本研究结果显示,应用个体化营养指导,实验组空腹血糖、餐前30min血糖及餐后2h血糖控制率均好于对照组,这与三餐饮食结构合理,使胰岛素分泌改善有关。个体化营养指导通过对孕妇以往饮食的回顾,并与孕妇沟通,了解孕妇饮食爱好,在兼顾营养均衡与孕妇喜好的基础上调整饮食结构[7]。在个体化营养干预中,首先增加了孕妇对谷类以及杂粮类物质的摄入,因为此类物质在补充能量的基础上,可有效减少动物性食物摄入。在水果与蔬菜的选择中,尽量选择颜色较深的食物,因其较浅色食物营养价值更高。在蛋白质补充方面,鼓励孕妇进食鱼类等含蛋白质较丰富的食物,因鱼类含有丰富的二十二碳元烯酸(DHA)和二十碳五烯酸(EPA),有利于婴儿的脑神经发育。在合理膳食情况下,实验组孕妇体质量、新生儿出生体质量均低于对照组,使得产妇与婴儿更加健康[8]。血糖控制不佳,可增加产妇感染的发生率[9],而不合理的饮食,尤其是高脂、高碳水化合物的饮食,会导致脂质、碳水化合物代谢异常,导致产妇过于肥胖及巨大儿的产生。通过个体化营养指导,产妇感染、胎膜早破、巨大儿、新生儿窒息并发症的发生率均下降。
个体化营养指导为GDM患者制定了详细的营养护理计划,并且不断修改计划以适应孕妇需要。在实施个体化营养指导期间,对孕妇进行随访,督促患者按计划进行实施,增加了患者的依从性,与张连香[9]的研究结果较为一致。因此,个体化营养指导可有效控制GDM患者的血糖,使孕妇的体质量及新生儿体质量控制在理想范围内,有效地降低了母婴并发症的发生率。
[1] Chitayat L,Zisser H, Jovaovic L.Continuous glucose monitoring during pregnancy.Diabetes Technol Ther,2009,11(1):S105-S111.
[2] 蔡晓凤,陆云凤,沈峰华.妊娠期糖尿病患者的个体化饮食治疗.护理与康复,2008,6(7):416-418.
[3] 周琦.糖尿病研究及其防治.现代医药卫生,2013,29(4):560-562,
[4] 杨慧霞,董悦.加强对妊娠合并糖尿病的临床研究.中华实用妇科与产科杂志,2003,38(3):129-131.
[5] 张眉花,韩雅菲,吴桂莲,等.妊娠期糖代谢异常发生率及高危因素的前瞻性对照分析.中国妇产科临床杂志,2007,8(3):181-184.
[6] 胡倩倩,王维利,池建淮,等.妊娠中晚期孕妇营养知识认知现状及影响因素分析.护理学报,2012,19(5A):34-37.
[7] 王露,唐红,金凤妹,等.个体化营养干预的实施及效果评价.实用糖尿病杂志,2009,5(3):50-52.
[8] 康瑞雪.营养健康教育和个体化营养指导对孕妇营养状况和妊娠结局的影响.唐山:河北联合大学,2014.
[9] 孙伟杰,杨慧霞,王芳.21年糖尿病合并妊娠88例母儿结局的临床分析.中华围产医学杂志,2003,6(2):67-70.
[10] 张莲香.健康教育联合营养干预综合治疗对妊娠期糖尿病的影响.济南:山东大学,2013.
528305 广东佛山,广东省佛山市顺德区桂洲医院产科
李凤丽,E-mail:lifenglifoshan@126.com
10.3969/j.issn.1674-3768.2016.05.020
2015-10-22)

